La sífilis es una enfermedad de transmisión sexual que puede afectar a múltiples órganos, incluido el ojo. La sífilis ocular, descrita por Ygersheimer en 19181, es una manifestación infrecuente de la infección que debemos conocer debido al incremento progresivo del número de casos de sífilis en nuestro país en los últimos años. Este reciente brote de sífilis puede traducirse en un aumento de los casos atípicos o con complicaciones neurológicas en nuestra práctica clínica diaria, como el caso que presentamos2.
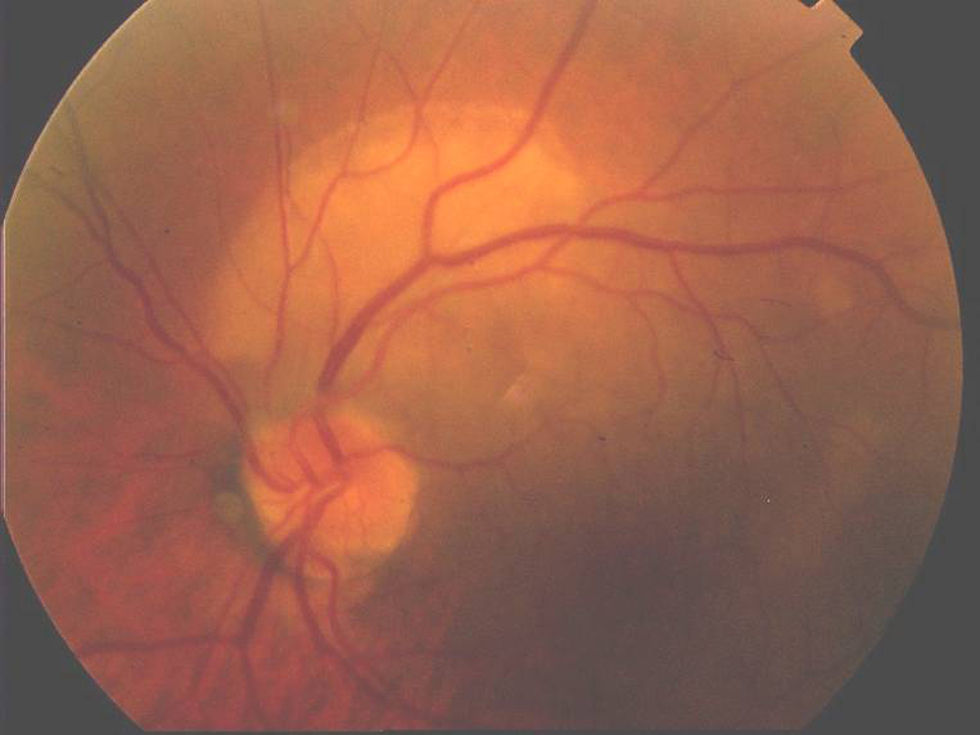
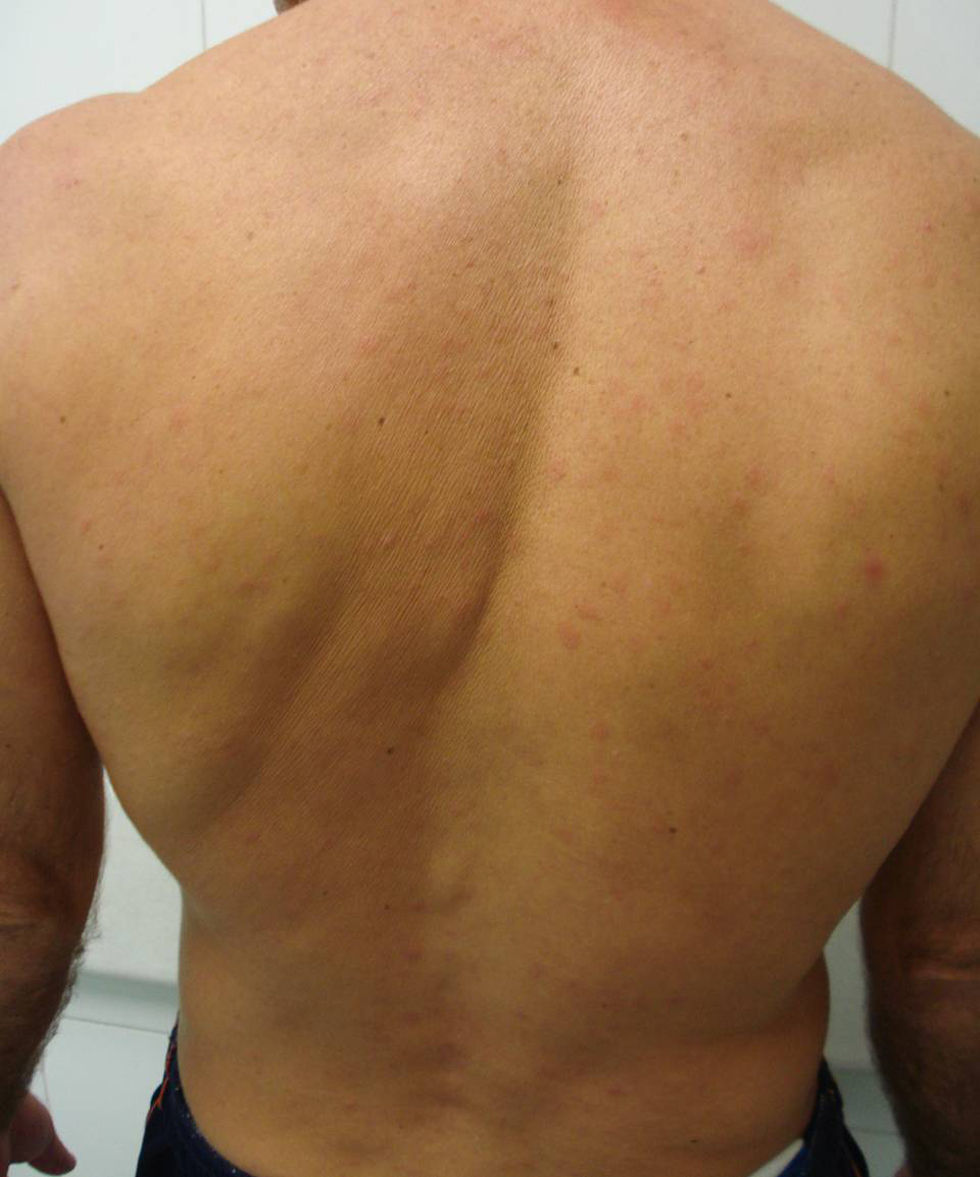
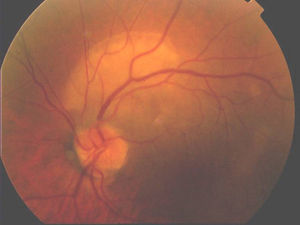
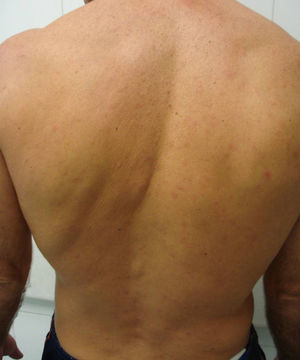
Un varón de 34 años de raza blanca, sin antecedentes personales de interés, consultó por visión borrosa y pérdida de agudeza visual en ambos ojos de unos tres meses de evolución. La sintomatología se inició tras volver de un viaje de Brasil, donde había permanecido por motivos laborales durante un periodo de un año. Tras una exploración oftalmológica inicial, donde se confirmó una disminución de la agudeza visual y se apreció una vitritis bilateral, se inició tratamiento con prednisona oral 60mg/día. Dos semanas después, durante una nueva exploración del fondo ocular, se observó una lesión placoide amarillenta localizada en la arcada temporal superior del ojo izquierdo (fig. 1). Además, el paciente refería la presencia de una erupción cutánea que relacionaba con el tratamiento corticoideo, motivando una interconsulta a nuestro Servicio de Dermatología con la sospecha clínica de toxicodermia. En la exploración física se apreciaba un exantema maculopapular de coloración rosado, no pruriginoso y de predominio troncular (fig. 2). No existía afectación palmoplantar, de mucosas, ni otra sintomatología sistémica. El paciente tampoco recordaba lesiones previas en la región genital. En la serología realizada las pruebas no treponémicas (RPR) fueron positivas a título 1/64. La inmunoglobulina G (IgG) específica para Treponema pallidum, así como las pruebas treponémicas (hemaglutinación) también resultaron positivas. La exploración neurológica fue normal y en el resto de exploraciones (serologías para los virus de la hepatitis B y C, para el virus de la inmunodeficiencia humana [VIH], toxoplasma, citomegalovirus, Mantoux y radiografía de tórax) no se encontraron hallazgos de significación patológica. El paciente fue diagnosticado de sífilis ocular, y ante su negativa para la realización de una punción lumbar e ingreso hospitalario fue tratado con penicilina procaína 2,4MU intramusculares al día y probenecid oral 500mg 4 veces al día durante 14 días. Presentó una evolución favorable con resolución completa del proceso ocular y cutáneo. Un mes después del tratamiento la serología RPR era de 1/16, continuando en seguimiento en la actualidad.
Las manifestaciones oftalmológicas de la sífilis son muy variadas. Típicamente aparecen durante el estadio secundario, afectando a cualquier segmento del globo ocular2. Aunque la escleritis y la uveítis son las formas de presentación más frecuentes, también pueden asociar queratitis y conjuntivitis3. Los pacientes con lúes e infección por el VIH padecen con mayor frecuencia clínica ocular, aumentando el riesgo de afectación bilateral y de extensión al polo posterior, provocando una grave pérdida de visión4–6. La coriorretinitis placoide posterior sifilítica aguda, que presentaba nuestro paciente, es una manifestación ocular descrita recientemente y excepcional en pacientes negativos para el VIH7,8.
El diagnóstico de sífilis ocular se establece ante la positividad de las pruebas serológicas treponémicas o específicas en presencia de una clínica compatible. Sin embargo, las pruebas no treponémicas (VDRL o RPR) no son suficientemente sensibles en estadios tardíos de sífilis, donde frecuentemente ocurre la enfermedad ocular4. Respecto a su manejo terapéutico debe ser el mismo que el de una neurosífilis, con estudio del líquido cefalorraquídeo mediante punción lumbar y tratamiento con penicilina G intravenosa, o penicilina procaína intramuscular asociada a probenecid oral durante dos semanas. La administración de esteroides orales a bajas dosis puede evitar una reacción de Jarisch-Herxheimer; ésta puede ser grave en un paciente que recibe tratamiento para la sífilis ocular y desencadenar una rápida pérdida de visón. En estos enfermos se observa un empeoramiento de las lesiones oculares inflamatorias, tanto en el polo anterior como a nivel del vítreo, retina y coroides.
En los pacientes alérgicos a la penicilina se recomienda una desensibilización previa, como tratamiento de elección4,9.
El papel del dermatólogo en el diagnóstico de esta entidad puede ser de gran importancia. Ante la presencia de una erupción cutánea en pacientes con una clínica de «ojo rojo doloroso», pérdida de visión o cefalea debemos sospechar una sífilis ocular. Nos parece importante conocer este cuadro clínico para encuadrar las manifestaciones cutáneas y oculares dentro de una misma enfermedad sistémica, dado que un tratamiento precoz a menudo permite una recuperación clínica completa, evitando así una pérdida de visión irreversible4,5.