La sífilis es una infección de transmisión sexual (ITS) causada por la espiroqueta Treponema pallidum subs. pallidum. En los últimos años se ha producido un resurgir de la sífilis. Esto se debe principalmente al aumento de los casos diagnosticados en hombres que tienen sexo con otros hombres (HsH)1. Su contagio se asocia al uso inconstante del preservativo y al elevado número de parejas sexuales en los meses anteriores al diagnóstico2.
En España la incidencia de sífilis se ha triplicado desde comienzos del presente siglo, pasando de una incidencia de 1,96 a 5,70/100.000 habitantes en el periodo 1998-20081,3.
Aun contando con tratamiento eficaz, la enfermedad sigue suponiendo un importante problema de salud pública con gran coste económico asociado2,3. El diagnóstico correcto de la entidad es crucial para iniciar cuanto antes la terapia antibiótica, evitar nuevos contagios y la progresión de la enfermedad con sus conocidas secuelas4, por lo que prevalece la necesidad de técnicas más efectivas para el diagnóstico.
Clásicamente el diagnóstico de sífilis se ha basado en la combinación de las manifestaciones clínicas, los estudios serológicos y la detección directa del microorganismo por microscopio de campo oscuro y técnicas de impregnación argéntica1,5,6. El diagnóstico de certeza solo lo confiere la detección del microorganismo en los tejidos infectados7.
Estos métodos de diagnóstico pueden originar numerosas situaciones confusas para el clínico. Por un lado, la realización de la historia clínica de un paciente con una ITS puede ser difícil debido a la vergüenza o la culpa4. Además, conocido por todos es la gran variedad de manifestaciones clínicas a las que puede dar lugar la sífilis, originándole el apelativo de «gran simuladora». Así puede presentarse con una clínica muy atípica que puede confundirse con otras úlceras genitales o diferentes tipos de rash4–6,8. Su diagnóstico clínico va a depender, por tanto, de la experiencia del médico y de la presencia de lesiones5.
Respecto a la serología esta se ha convertido en el diagnóstico indirecto más frecuente y se basa en una combinación de test no treponémicos (VDRL y RPR) y test treponémicos (FTA-ABS y TPPA), de utilidad demostrada para el diagnóstico y seguimiento de pacientes tras el inicio del tratamiento, aunque numerosas infecciones agudas y crónicas pueden dar resultados falsos positivos en los test no treponémicos. Asimismo, los test treponémicos son altamente específicos y sensibles (cerca del 100%) en casos de sífilis secundaria, aunque su sensibilidad y/o especificidad decaen en fases tempranas de la infección, sífilis congénita y terciaria, neurosífilis y coinfección con VIH, VHC y otros estados de inmunodepresión1,5,6,9. Debe señalarse al respecto la cada vez más frecuente asociación sífilis-VIH, con las consiguientes confusiones en los resultados serológicos que pueden producirse y la aparición de un curso clínico que puede resultar bastante atípico5.
Para la detección directa del T. pallidum el microscopio de campo oscuro es sensible pero no específico, y además requiere personal entrenado. Las técnicas de impregnación argéntica presentan baja sensibilidad (entre el 33-71%, según autores) y baja especificidad, presentando numerosos artefactos de campo y careciendo de especificidad para distinguir espiroquetas no treponémicas contaminantes (por ejemplo, en la mucosa oral)5,6,9.
Recientemente hay numerosas evidencias publicadas en la literatura a favor del papel de la biopsia con inmunohistoquímica (IHQ) usando anticuerpos anti-treponema (AcAT) para el diagnóstico de la entidad. Un solo artículo publicado en la literatura compara las técnicas de IHQ con las técnicas de impregnación argéntica, concluyendo mejores tasas de sensibilidad para la IHQ8. Esta última, en la mayoría de las ocasiones, supera el 90%, aunque hay estudios publicados con sensibilidades más bajas (71%)10. Las mejores tasas de sensibilidad y especificidad se dan en sífilis primaria y secundaria precoz (donde las espiroquetas son encontradas en gran cantidad). Sin embargo, estas decaen en fases más tardías por la reducción en el número de microorganismos en las lesiones5. La IHQ permite distinguir una lesión de sífilis de otras lesiones no relacionadas y que podrían verse en pacientes que presentan un verdadero positivo o un falso positivo en la serología para T. pallidum y posibilita localizar las espiroquetas en la piel, aunque es posible reactividad cruzada con Borrelia spp.4. Además, es una técnica relativamente rápida y no especialmente costosa con resultados disponibles en unas 48h.
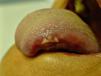
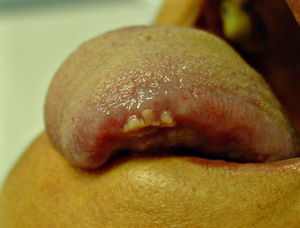
A continuación se presentan 5 casos clínicos (tabla 1) de pacientes atendidos en nuestra consulta monográfica de ITS en el periodo comprendido entre enero 2009 y enero 2012 con diagnóstico final de sífilis, donde la IHQ resultó crucial en el diagnóstico de certeza de la entidad. Estos casos seleccionados representan ejemplos habituales en la práctica diaria, que bien por sus manifestaciones clínicas y/o serología dudosa, o incluso negativa, suponen un reto diagnóstico. Así, el caso número 1 fue un paciente positivo para el VIH con test treponémico negativo y lesión sugestiva de chancro sifilítico sin adenopatías palpables. Cabe la posibilidad de encontrarnos con un periodo ventana o un falso negativo influido por la coinfección por el VIH. En el caso número 2, con ELISA negativo y lesión sugestiva de chancro sifilítico, nos encontramos probablemente ante un periodo ventana. De igual modo, el caso número 3, con lesiones sugerentes de sífilis secundaria y ELISA negativo, probablemente se deba a un raro caso de falso negativo de dicha técnica. Nuestro caso 4 presentaba una clínica poco frecuente con rash macular tenue sin afectación palmoplantar Y, finalmente, el caso número 5 (figs. 1 y 2) es un ejemplo de clínica atípica de localización extragenital.
Características clínicas y serológicas de los 5 casos clínicos
| Casos clínicos | Sexo | Edad | Clínica | VIH | ELISA | RPR | TPHA | Particularidades del caso | IHQ |
| Caso 1 | V | 42 | Úlcera genital dolorosa. Adenopatías - | + | + | 1/4 | − | TPHA − | + |
| Caso 2 | V | 54 | Dos úlceras genitales indoloras. Adenopatías - | − | − | NR | NR | ELISA - con clínica típica | + |
| Caso 3 | V | 37 | Placas con centro deprimido y úlceras múltiples en pubis no dolorosas | − | − | NR | NR | ELISA - con clínica típica | + |
| Caso 4 | V | 47 | Exantema macular tenue sin afectación palmoplantar | − | + | 1/64 | 1/2.560 | Clínica atípica | + |
| Caso 5 | M | 55 | Lesiones papilomatosas blanquecinas en el borde lateral de la lengua | − | NR | 1/128 | 1/2.560 | Clínica atípica | + |
IHQ: inmunohistoquímica; M: mujer; NR: no realizado; V: varón.
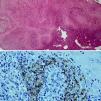
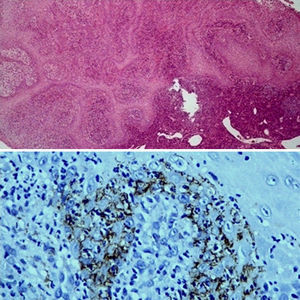
Biopsia de la lesión anterior. Imagen superior (tinción hematoxilina-eosina × 50) donde se aprecia un intenso infiltrado inflamatorio con predominio de células plasmáticas. En la parte inferior la misma biopsia con IHQ (× 400) donde se observa la infiltración de treponemas que aparecen como estructuras arrosariadas marronáceas.
La IHQ, por tanto, supone una mejora en la sensibilidad y especificidad respecto a las técnicas clásicas de detección de T. pallidum3–6,8–10, y aunque dicha técnica no es un método diagnóstico muy extendido y de ningún modo defendemos su uso rutinario, con estos 5 casos clínicos destacamos su utilidad, sobre todo en los casos de pacientes infectados por el VIH o inmunodeprimidos en general, con sífilis secundaria con serología negativa y/o dudosa, casos con clínica atípica (incluyendo casos de localización extragenital) y en fases iniciales de la enfermedad.