Diversos estudios de metaanálisis han demostrado la relación entre psoriasis y síndrome metabólico (SM), sin embargo, no incluyen población latina.
MetodologíaSe realizó una revisión sistemática y metaanálisis con trabajos observacionales incluidos en Medline, Scopus, SciELO, Google Scholar, Science Direct, LILACS, desde 1980 hasta 2016, sobre psoriasis y SM en adultos. Se halló el odds ratio combinado (ORC) con modelo de efectos aleatorios y se realizó un análisis por subgrupos según las variables de los estudios.
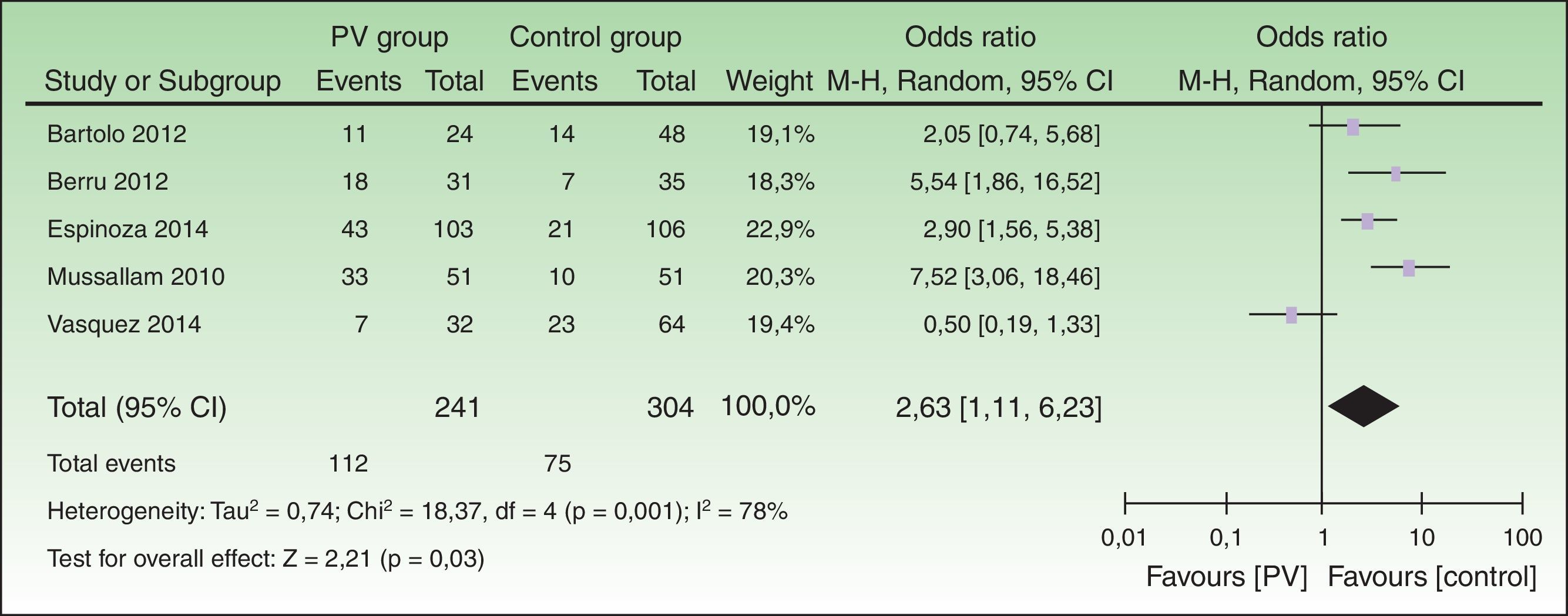
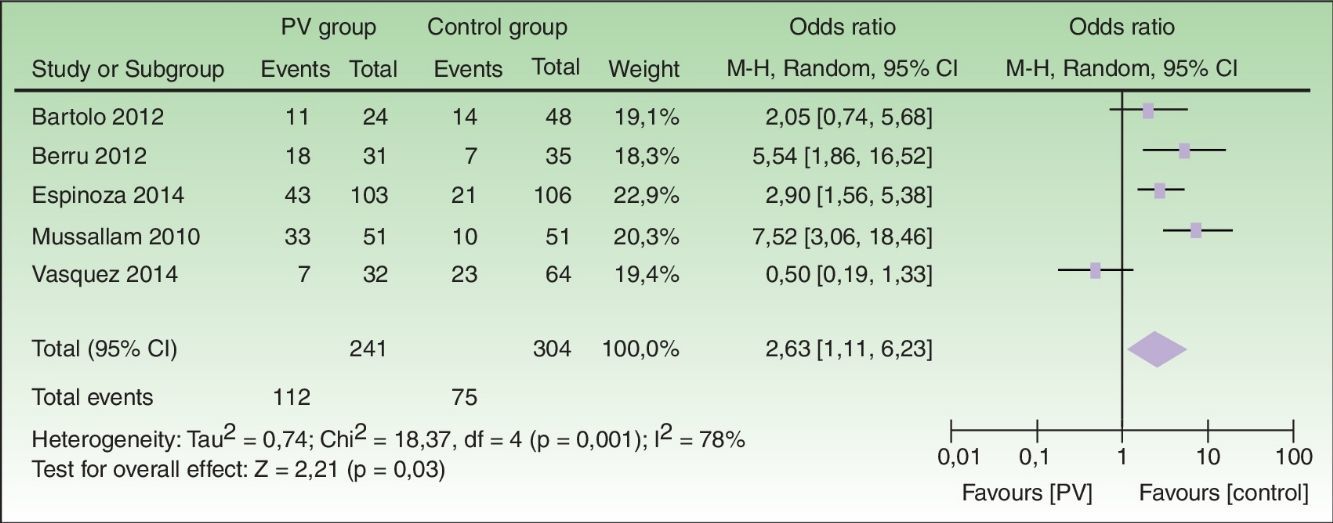
ResultadosSe incluyeron 5 trabajos, con 241 pacientes con psoriasis, y se encontró que el SM se presentó en el 46,5% del grupo de psoriasis, con un ORC de 2,63 (IC 95%: 1,11-6,23; p=0,03). Los estudios que utilizaron los criterios Adult Treatment Panel III (ATP-III) tuvieron una relación similar (ORC 3,97; IC 95%: 1,27-21,42), mientras que los que incluyeron pacientes crónicos y con enfermedad grave tuvieron un mayor riesgo de SM (ORC 6,65; IC 95%: 3,32-13,31). Entre las limitaciones del estudio tenemos la escasez de trabajos analíticos, la alta heterogeneidad, y la inconsistencia entre las publicaciones.
ConclusiónExiste una alta asociación entre psoriasis y SM en pacientes latinos, con mayor relación con cronicidad y gravedad de la enfermedad, y mejor desempeño de los criterios ATP-III para el diagnóstico de SM.
Meta-analyses have found evidence of a relationship between psoriasis and metabolic syndrome, but Latin American populations have not been included.
MethodologyWe performed a systematic review and meta-analysis of observational studies including adults with psoriasis and metabolic syndrome indexed in Medline, Scopus, SciELO, Google Scholar, Science Direct, and LILACS between 1980 and 2016. We computed pooled odds ratios (OR) with a random effects model and analyzed subgroups according to patient variables used in the studies.
ResultsFive studies with a total of 241 patients with psoriasis were found; 46.5% of the patients also had metabolic syndrome (pooled OR, 2.63; 95% CI: 1.11-6.23; P=.03). In studies using the Adult Treatment Panel III (ATP-III) criteria for metabolic syndrome, the pooled OR was similar at 3.97 (95% CI: 1.27-21.42). Studies that included patients with chronic and severe disease detected higher risk for metabolic syndrome (pooled OR, 6.65; 95% CI: 3.32-13.31). Limitations are that few studies have been done in Latin America, heterogeneity was high, and inconsistency was found across studies.
ConclusionThe association between psoriasis and metabolic syndrome is high in Latin America. The association is stronger when psoriasis is chronic and severe and when the ATP-III criteria are used for diagnosis.
La psoriasis es una dermatosis inflamatoria crónica de la piel reconocida como la enfermedad inmunológica más frecuente, con una prevalencia alrededor del 2% en países occidentales1 y una prevalencia en el Perú del 2,5%2. Su grado de afectación varía desde formas leves, con compromiso de pequeñas áreas de superficie corporal, hasta formas graves, con una gran extensión de lesiones y un gran impacto en la calidad de vida de los pacientes3.
En los últimos años se han asociado a la psoriasis diversos factores de riesgo cardiovascular debido al estado de inflamación crónica sistémica que conlleva ateroesclerosis, y finalmente enfermedad cardiovascular (ECV)4. El síndrome metabólico (SM) es una forma de evaluar la ECV al aumentar el doble el riesgo de sufrir enfermedad coronaria5. El SM es una combinación de enfermedades como obesidad, dislipidemia, diabetes (DM) e hipertensión arterial (HTA) que, cuando ocurren juntas, conllevan un mayor riesgo para desarrollar ECV que si ocurriera cada una de ellas por separado. Afecta aproximadamente al 25% de la población latinoamericana, mientras que en el Perú tiene una prevalencia del 17%6. Se cree que el SM se origina de la resistencia a la insulina y de una función anormal del tejido adiposo7.
Estudios de metaanálisis recientes han reportado que los pacientes con psoriasis tienen un odds ratio (OR) entre 1,84 y 2,26 de presentar SM8, y han encontrado además que aquellos con mayor gravedad de la enfermedad tenían mayor riesgo de desarrollar SM (OR 1,98; IC 95%: 1.62-2.43) que aquellos con formas leves (OR 1,22; IC 95%: 1,11-1,35)9. Sin embargo, dichos estudios no incluyen población latina.
En Latinoamérica, las prevalencias de SM en pacientes con psoriasis en estudios descriptivos varían desde un 40% en México10 hasta un 70% en Honduras11, siendo del 46% en el Perú12. Sin embargo, la producción de trabajos originales analíticos en esta región del mundo es escasa.
De esta forma, aunque las recomendaciones actuales sugieren el cribado metabólico en pacientes psoriásicos, la fuerza de asociación de estas 2 patologías no ha sido estudiada de forma sistemática en pacientes de raza latina.
Es por ello que se realizó este metaanálisis con el objetivo principal de evaluar la asociación de psoriasis y SM en pacientes latinoamericanos.
MetodologíaSe condujo una revisión sistemática siguiendo las recomendaciones del Metaanálisis de Estudios Observacionales en Epidemiología (MOOSE en inglés)13. Se incluyeron estudios observacionales, prospectivos o retrospectivos; transversales, casos-control o cohorte; publicados desde enero de 1980 hasta enero de 2016. Los estudios debían estudiar la asociación entre psoriasis y SM con criterios predefinidos a través de examen físico o revisión de historias clínicas, contando con 2 brazos de estudio: un grupo de pacientes con psoriasis y un grupo control, reportando la incidencia o prevalencia de SM en cada grupo, publicados en inglés o castellano.
La población estudiada fueron varones y mujeres mayores de 18 años a quienes se diagnosticó psoriasis con criterios específicos, provenientes de países latinoamericanos. Se excluyeron los estudios de los que no se obtuvieron los datos crudos completos, a pesar del esfuerzo por contactar a los autores.
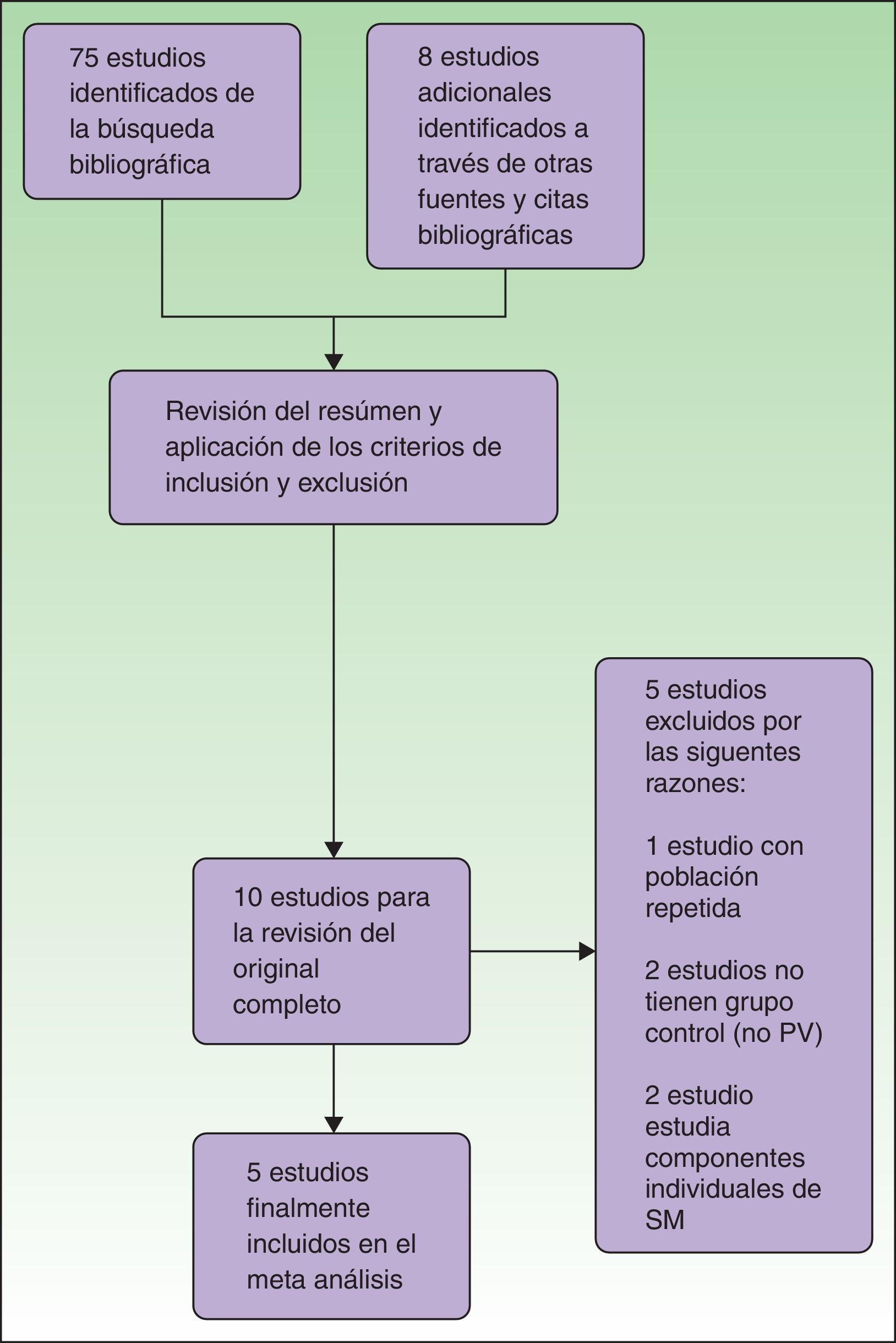
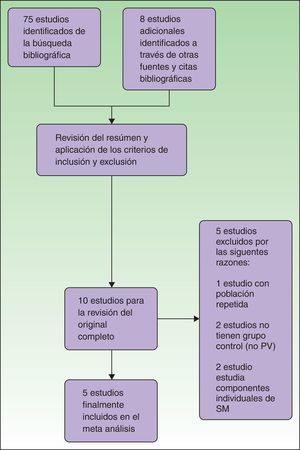
La búsqueda se realizó en Medline, Scopus, SciELO, Google Scholar, Science Direct, LILACS y las bibliotecas virtuales de universidades con la siguientes estrategia de búsqueda: (((psoriasis) or (vulgar psoriasis)) and ((metabolic syndrome) or (metabolic syndrome X) or (insulin resistance syndrome X) or (syndrome X, metabolic) or (metabolic X syndrome))), adaptada para cada buscador. Con ello se obtuvieron 1.493 artículos, de los cuales, luego de la verificación de la procedencia latina de la población en estudio, se obtuvieron 75 estudios. Adicionalmente, en dicho proceso se identificaron 8 estudios adicionales a través de citas bibliográficas y otras fuentes. Los autores MR y FC revisaron los títulos y resúmenes de los 83 artículos potenciales, y tras aplicar los criterios de elegibilidad, se obtuvieron 10. Tras la revisión de los artículos in extenso, se excluyeron 5 estudios debido a que: 2 no tenían grupo control; 2 estudiaban componentes individuales de SM, y un estudio tenía población repetida. Finalmente, se incluyeron 5 trabajos en la revisión sistemática y metaanálisis (fig. 1). De existir alguna discrepancia entre los autores sobre la inclusión o exclusión de los artículos, esta fue resuelta por el tercer autor EQ.
Los datos de los estudios fueron analizados utilizando un molde en Microsoft Excel®, donde se recabó información sobre el año, el país de donde provenían los pacientes, el diseño, el número de participantes de cada grupo de estudio, la edad promedio, la prevalencia de SM en cada grupo de estudio y el ajuste por covariables. Los datos se verificaron 2 veces para confirmar su certeza por los autores MR y FC, y las discrepancias fueron resueltas por EQ.
El SM se define de acuerdo con criterios específicos. Según la National Cholesterol Education-Program Adult Treatment Panel III (ATP III)14, el SM se define como la presencia de 3 de 5 factores tales como (i) el aumento de la presión arterial igual o por encima de 130/85mmHg (o que estén recibiendo terapia antihipertensiva); (ii) elevación de la glucemia de ayunas igual o por encima de 100mg/dl (o que estén recibiendo terapia hipoglucemiante); (iii) aumento de triglicéridos igual o por encima de 150mg/dl (o que estén recibiendo terapia para disminuir los niveles de triglicéridos); (iv) disminución del colesterol HDL igual o menor de 40mg/dl en varones o 50mg/dl en mujeres (o que estén recibiendo terapia para aumentar colesterol HDL), así como (v) una condición de tener un perímetro abdominal igual o mayor de 102cm en varones u 88cm en mujeres.
Por otro lado, la International Diabetes Federation (IDF)15 propuso criterios similares, pero la obesidad como criterio obligatorio, con la medición del perímetro abdominal de acuerdo con valores específicos según el grupo étnico, o un IMC >30kg/m2. Los valores según el grupo étnico aún no se encuentran definidos para la población latina; sin embargo, la IDF aconseja el uso de los valores para la población del sur asiático (perímetro abdominal mayor o igual a 90cm en varones, y 80cm en mujeres) para estudios en Latinoamérica.
El resultado principal medido fue la asociación entre psoriasis y SM, con el reporte de OR y el intervalo de confianza (IC). Con ellos se halló el OR combinado (ORC) con un modelo de efectos aleatorios, un IC del 95%, y se consideró un resultado significativo si p<0,05. Además se realizó un análisis por subgrupos teniendo en cuenta los tipos de pacientes incluidos y los criterios usados para definir SM. La heterogeneidad entre los estudios se midió a través del estadístico I2. Un I2 mayor del 50% indica heterogeneidad16. Los estudios se caracterizaron utilizando estadística descriptiva (porcentajes y medias). Para el análisis de datos y la producción de figuras se utilizaron el Stata13® y el Review Manager Software Version 5.1® (RevMan).
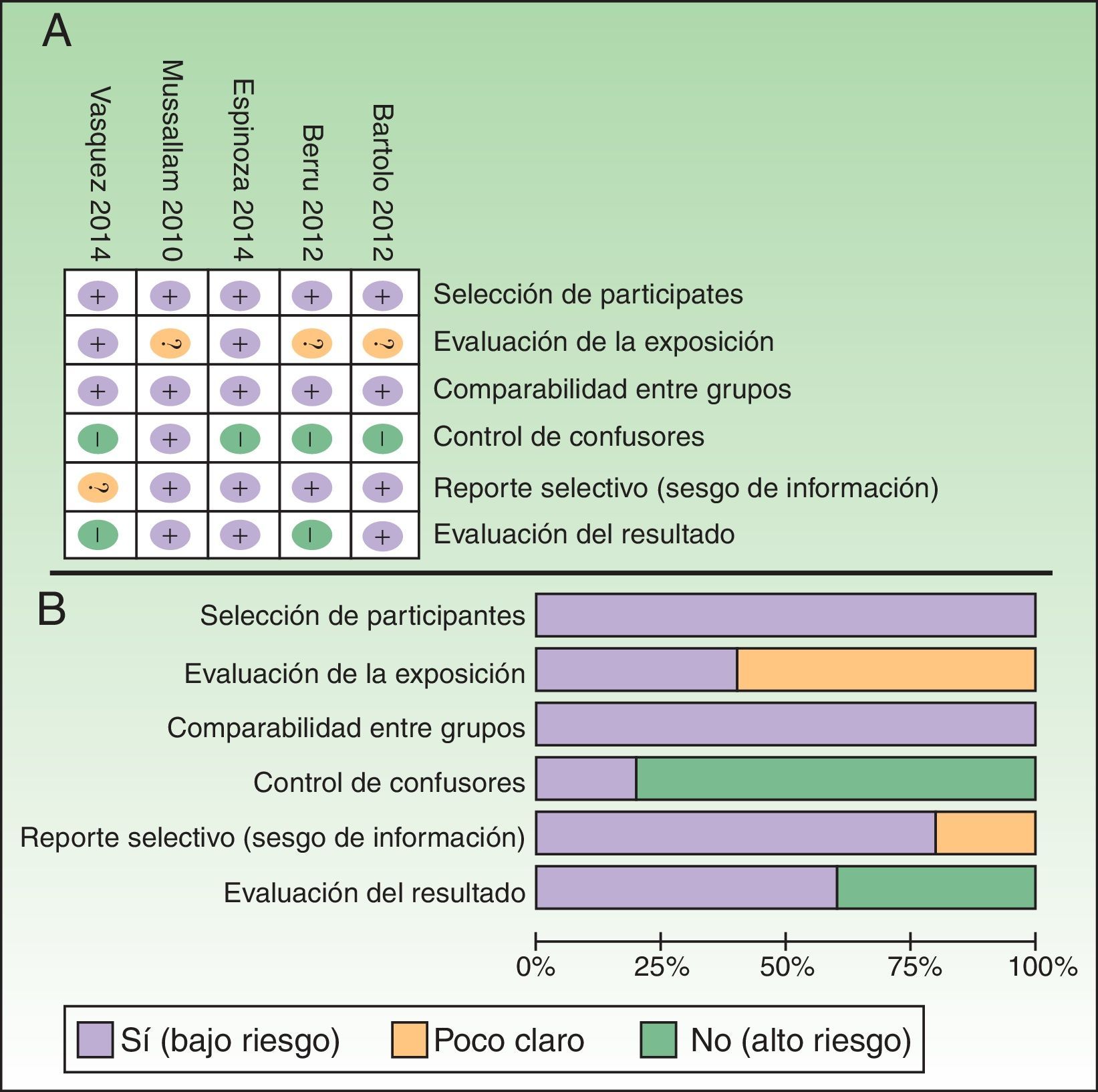
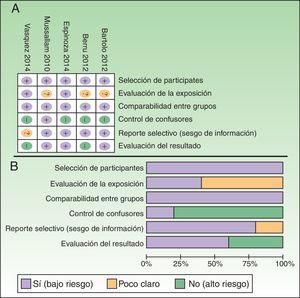
Se evaluó la calidad de los estudios usando una escala modificada del instrumento de riesgo Cochrane, según un puntaje (0 o 1, siendo 1 presente y 0 ausente) con base en 6 criterios. Los puntajes se sumaron y se agruparon en alta calidad (mayor de 3), y baja calidad (menor de 3)17. Se realizó un análisis por subgrupos con dichos datos.
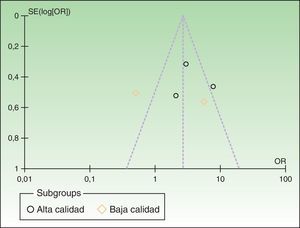
El sesgo de publicación se evaluó mediante el funnel plot, el cual cuando tiene un gráfico de embudo invertido simétrico significa que muy probablemente no hubo sesgo de publicación.
Finalmente, se realizó el análisis de sensibilidad removiendo algún estudio representativo para comparar el ORC original con el nuevo obtenido. Si estos fueron similares, entonces los resultados tuvieron un alto grado de certeza.
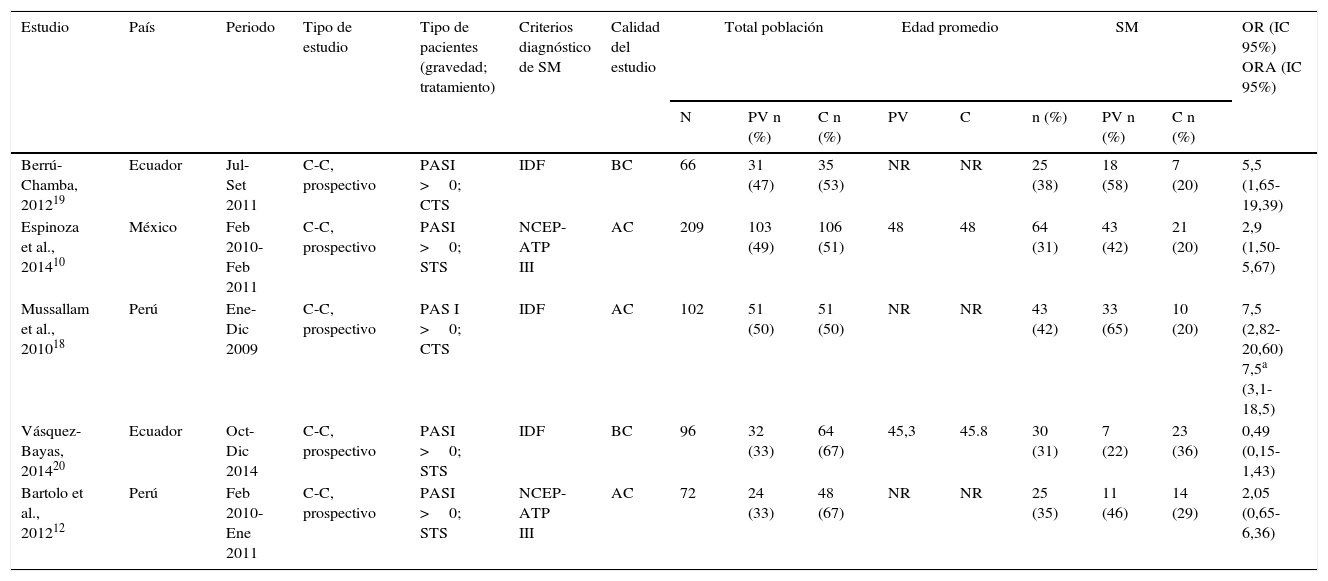
ResultadosSe incluyeron 5 estudios procedentes de 3 países latinoamericanos (tabla 1). La población total analizada fue de 545 pacientes, 241 del grupo con psoriasis y 304 controles. Los pacientes psoriásicos con diagnóstico reciente o sin tratamiento sistémico fueron 159 (vs. 218 controles) y 82 tuvieron un curso crónico o con algún tratamiento sistémico en curso (vs. 86 controles). Todos los estudios fueron de tipo caso-control y prospectivo. Dos estudios10,12 utilizaron los criterios diagnósticos del ATP III para SM, mientras que 318-20 utilizaron los criterios diagnósticos de la IDF (tabla 1).
Características de los estudios incluidos en el metaanálisis y de la población de estudio
| Estudio | País | Periodo | Tipo de estudio | Tipo de pacientes (gravedad; tratamiento) | Criterios diagnóstico de SM | Calidad del estudio | Total población | Edad promedio | SM | OR (IC 95%) ORA (IC 95%) | |||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| N | PV n (%) | C n (%) | PV | C | n (%) | PV n (%) | C n (%) | ||||||||
| Berrú-Chamba, 201219 | Ecuador | Jul-Set 2011 | C-C, prospectivo | PASI >0; CTS | IDF | BC | 66 | 31 (47) | 35 (53) | NR | NR | 25 (38) | 18 (58) | 7 (20) | 5,5 (1,65-19,39) |
| Espinoza et al., 201410 | México | Feb 2010-Feb 2011 | C-C, prospectivo | PASI >0; STS | NCEP-ATP III | AC | 209 | 103 (49) | 106 (51) | 48 | 48 | 64 (31) | 43 (42) | 21 (20) | 2,9 (1,50-5,67) |
| Mussallam et al., 201018 | Perú | Ene-Dic 2009 | C-C, prospectivo | PAS I >0; CTS | IDF | AC | 102 | 51 (50) | 51 (50) | NR | NR | 43 (42) | 33 (65) | 10 (20) | 7,5 (2,82-20,60) 7,5a (3,1-18,5) |
| Vásquez-Bayas, 201420 | Ecuador | Oct-Dic 2014 | C-C, prospectivo | PASI >0; STS | IDF | BC | 96 | 32 (33) | 64 (67) | 45,3 | 45.8 | 30 (31) | 7 (22) | 23 (36) | 0,49 (0,15-1,43) |
| Bartolo et al., 201212 | Perú | Feb 2010-Ene 2011 | C-C, prospectivo | PASI >0; STS | NCEP-ATP III | AC | 72 | 24 (33) | 48 (67) | NR | NR | 25 (35) | 11 (46) | 14 (29) | 2,05 (0,65-6,36) |
AC: alta calidad; BC: baja calidad; C-C: casos y control; CTS: pacientes con y sin tratamiento sistémico (PV en tratamiento); IDF: criterios diagnósticos de SM de la International Diabetes Federation21; NCEP-ATP III: criterios diagnósticos de SM de la National Cholesterol Education Program Adult Treatment Panel III22; NR: no reporta; ORA: OR ajustado; PASI >0: pacientes con psoriasis leve, moderada y grave; SM: síndrome metabólico; STS: pacientes con diagnóstico reciente, o sin tratamiento sistémico (PV de novo).
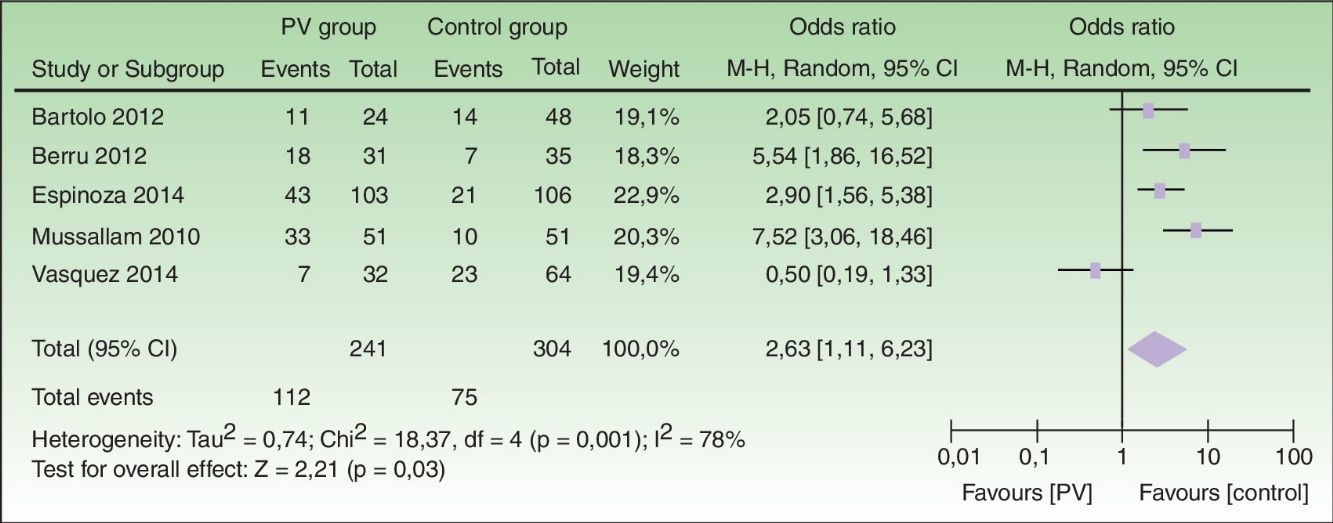
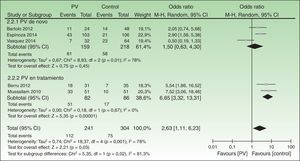
El SM se presentó en el 46,5% del grupo con psoriasis, y en el 24,7% del grupo control (ORC 2,63; IC 95%: 1,11-6,23; p=0,03, I2=78%) (fig. 2).
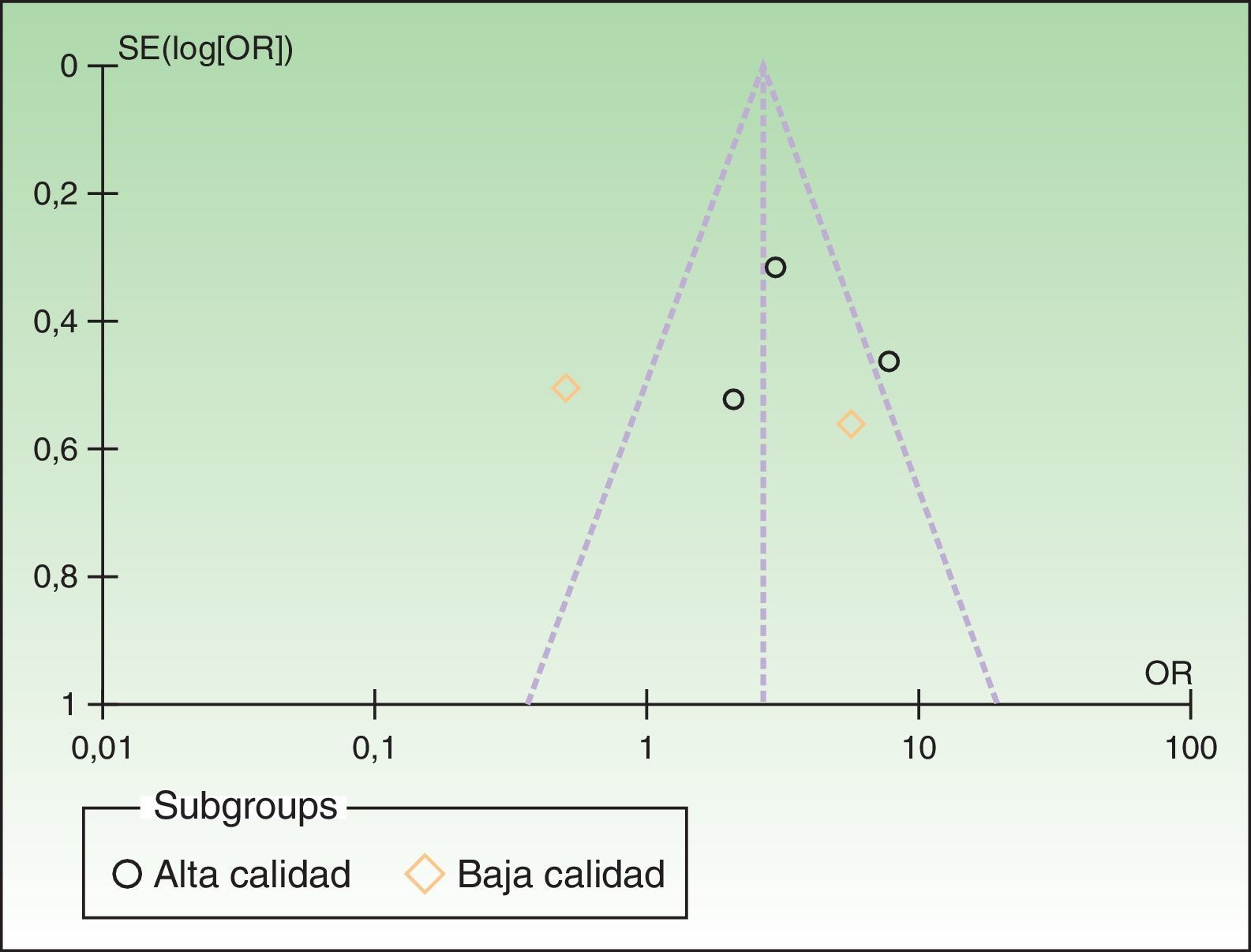
El gráfico de embudos reveló una asimetría alrededor de la línea media punteada, mostrando alta probabilidad de sesgo de publicación (fig. 3).
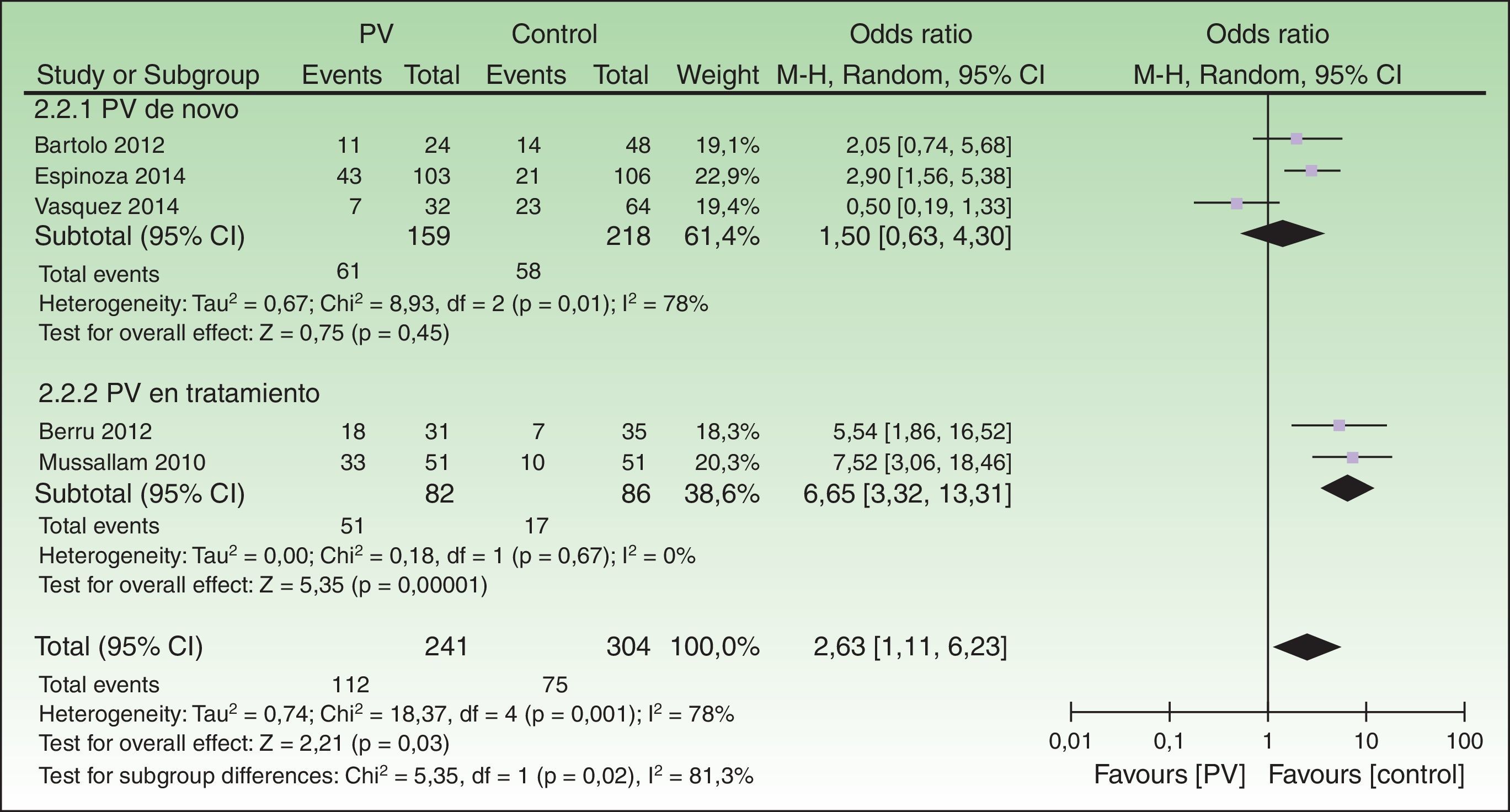
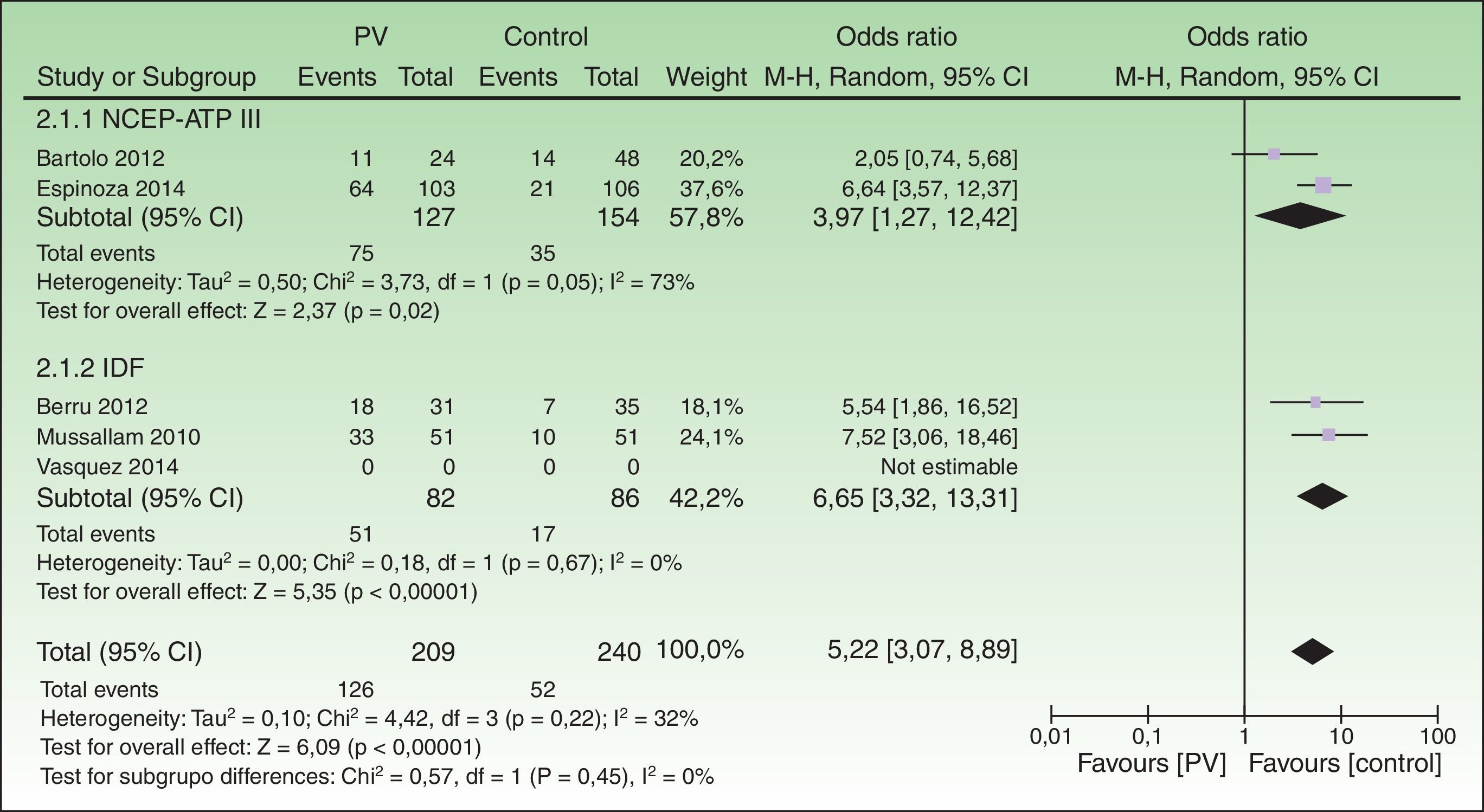
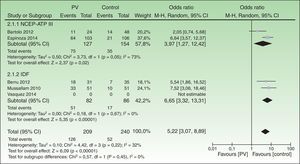
En el análisis por subgrupos, los estudios que utilizaron los criterios diagnósticos de la ATP-III tuvieron una mayor asociación significativa (ORC 3,97; IC 95%: 1,27-12,42) que los que utilizaron los criterios de la IDF (ORC 2,75; IC 95%: 0,50-15,27). Asimismo, los estudios que incluyeron pacientes recientemente diagnosticados o sin tratamiento sistémico (grupo psoriasis de novo) mostraron menor riesgo de SM (ORC 1,50; IC 95%: 0,52-4,30) que los estudios que incluyeron pacientes crónicos o con tratamiento sistémico (grupo psoriasis en tratamiento), el cual fue significativo (ORC 6,65; IC 95%: 3,32-13,31) (fig. 4).
Finalmente se analizaron los estudios de acuerdo con su calidad. Los estudios de «alta calidad» (ORC 3,48; IC 95%: 2,22-5,45) tuvieron mayor riesgo de asociación que los de «baja calidad» (ORC 1,44; IC 95%: 0,75-2,77) Adicionalmente se presentan los análisis del riesgo de sesgo dentro y entre los estudios (fig. 5).
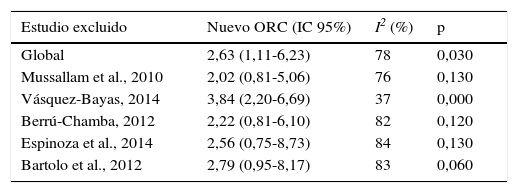
En el análisis de sensibilidad (tabla 2) se pudo apreciar que ninguno de los estudios provocó cambios significativos en el análisis tras su exclusión, en cuanto a la dirección y magnitud del efecto, por lo que el análisis fue robusto.
Análisis de sensibilidad del metaanálisis
| Estudio excluido | Nuevo ORC (IC 95%) | I2 (%) | p |
|---|---|---|---|
| Global | 2,63 (1,11-6,23) | 78 | 0,030 |
| Mussallam et al., 2010 | 2,02 (0,81-5,06) | 76 | 0,130 |
| Vásquez-Bayas, 2014 | 3,84 (2,20-6,69) | 37 | 0,000 |
| Berrú-Chamba, 2012 | 2,22 (0,81-6,10) | 82 | 0,120 |
| Espinoza et al., 2014 | 2,56 (0,75-8,73) | 84 | 0,130 |
| Bartolo et al., 2012 | 2,79 (0,95-8,17) | 83 | 0,060 |
Este es el primer metaanálisis que incluye 241 pacientes latinoamericanos con psoriasis, comparándolos con 304 controles, para examinar la relación entre psoriasis y SM. Encontramos que los pacientes con psoriasis tienen casi 3 veces más riesgo de presentar SM en comparación con los controles; con una prevalencia del 47% de SM en psoriásicos, y del 25% en controles (fig. 2). Estos resultados son mayores que los obtenidos por Armstrong et al.9, quienes mostraron un ORC de 2,26 (IC 95%: 1,70-3,01, I2=86%), y por Miller et al.8, quienes encontraron un ORC de 1,84 (IC 95%: 1,2-2,8, I2>75%).
Es importante mencionar que existe un alto índice regional de SM en países latinoamericanos (alrededor del 25%, con rangos del 18,8 al 43,3%)23 debido a que la obesidad y la DM tienen una incidencia en aumento en esta región del mundo por la transición nutricional en la que viven24. En la población control de nuestro estudio, en su mayoría hospitalaria y de ciudades principales, la prevalencia fue del 24,7%, lo que concuerda con los datos latinoamericanos, por lo que indirectamente nuestros resultados resultan válidos.
Con ello se demuestra que el SM es muy frecuente entre los pacientes con psoriasis en Latinoamérica, inclusive mayor que en cohortes europeas, que muestran un ORC de 2,36 (1,53-3,67), datos extrapolados también de 5 trabajos observacionales9. Por ello es importante el cribado temprano de esta comorbilidad para evitar complicaciones cardiovasculares, especialmente en esta región del mundo.
El análisis de heterogeneidad mostró un alto grado de variabilidad entre los estudios (I2=78%) (fig. 2). Esto es debido a que los artículos reportaron de forma inconsistente algunos datos como la edad y el sexo de los pacientes incluidos, y a la falta del ajuste del OR por dichas variables; hubo estudios que incluyeron pacientes con distinta proporción de gravedad de psoriasis, con divergencia de criterios diagnósticos de SM, además del resultado contra tendencia de un estudio. Por lo tanto, los resultados del presente estudio deben ser tomados con cautela durante su análisis. De hecho, similares limitaciones y el mismo nivel de heterogeneidad se encontraron en los metaanálisis previos al nuestro.
Sin embargo, el análisis de sensibilidad demuestra que los resultados son robustos dado que ninguna exclusión llevó a una alteración importante del resultado original (tabla 2). A pesar de ello, solo un estudio mostró resultados totalmente en contra de la dirección de asociación de los demás20.
Asimismo, el riesgo de sesgo de publicación resultó alto debido a la asimetría de los estudios en el gráfico de embudos o funnel plot (fig. 3).
Bases biológicas de la asociación de síndrome metabólico y psoriasisExisten diversos mecanismos biológicos de esta asociación25. En la psoriasis, la activación de los linfocitos T produce la liberación de citoquinas proinflamatorias, como TNF alfa, IL-2 y IFN gamma26; estos a su vez inducen nuevas citoquinas, expresión de moléculas de adhesión, aumento de óxido nítrico sintetasa, IL-6, y angiotensina II27,28. El TNF alfa tiene un efecto en la resistencia a la insulina porque favorece la liberación de ácidos grasos libres; inhibe la tirosina-quinasa del receptor de insulina y modula la adipogénesis, suprimiendo la secreción de adiponectina29 y aumentando la de leptina por los adipocitos30,31; y aumenta los niveles de insuline-like factor II promoviendo así la ateroesclerosis, proliferación epidérmica, hiperlipidemia y DM32. Además, el TNF alfa aumenta la adhesión de monocitos-macrófagos al endotelio, iniciando su daño, y originando placas de ateroma; aumenta los niveles del inhibidor del plasminógeno tipo 1 (PAI-1), favoreciendo la trombosis33. El tejido adiposo, elemento clave del trastorno de obesidad y SM, libera múltiples citoquinas promotoras de inflamación24 y responsables de la resistencia a la insulina y de la disfunción endotelial, similar a la psoriasis. De esta manera, los elementos de inflamación crónica, angiogénesis y proliferación epidérmica asociada a la psoriasis tienen un impacto favorable en DM, trombosis y ateroesclerosis34. Asimismo, el estado proinflamatorio producido en la obesidad, DM y ateroesclerosis tiene influencia en la patogenia de la psoriasis, aumentando su susceptibilidad, o favoreciendo su gravedad35,36. Adicionalmente, los pacientes con psoriasis presentan una actividad de renina plasmática y de enzima convertidora de angiotensina elevadas37 que junto con la secreción de angiotensinógeno, resistina y leptina del tejido adiposo han sido implicados en la patogénesis HTA que conforma el SM38.
En el aspecto hereditario, parte de esta asociación se basaría en que tanto la psoriasis como la DM comparten el mismo loci genético CDKAL139. Además, los genes relacionados con la psoriasis PSORS 2, PSORS 3 y PSORS 4 se asocian también con mayor susceptibilidad al SM, DM, dislipidemia y ECV40.
Análisis de los criterios diagnósticos del síndrome metabólicoLos estudios que usaron los criterios del ATP-III mostraron una mayor asociación de SM con psoriasis que aquellos que siguieron a los de la IDF. Sin embargo, se puede apreciar que el estudio de Vásquez-Bayas 201420 ejerce una gran influencia en dicho resultado al tener datos contra la tendencia, que, según los autores, podría crear confusión en su interpretación. Tras quitarlo del análisis, los criterios diagnósticos del IDF producen un riesgo mucho mayor (ORC 6,65; IC 95%: 3,32-13,31) de asociación entre SM y psoriasis que con los criterios del ATP-III (ORC 3,97; IC 95%: 1,27-21,42), ambos significativos (fig. 6).
Lo criterios del IDF para el diagnóstico de SM tienen como criterio obligatorio la presencia de obesidad, definida como perímetro abdominal mayor o igual a 90cm en varones y 80cm en mujeres, mientras que los del ATP-III utilizan la obesidad como criterio opcional, con un perímetro abdominal mayor o igual a 102cm en varones y 88cm en mujeres.
De esta manera, los criterios propuestos por la IDF21 requieren valores menores y obligatorios, en comparación con los del ATP-III, por lo que se espera que los criterios IDF detecten una mayor proporción de pacientes con SM41. Por lo tanto, creemos que para futuros estudios sobre asociación entre SM y psoriasis se deben utilizar por convención los criterios diagnósticos del ATP-III ya que algunos autores afirman que estos son más útiles para valorar daño vascular y evento cardiovascular en población no diabética42, mientras se definen criterios específicos para población latina.
Gravedad de la psoriasis y síndrome metabólicoLos pacientes con psoriasis sin tratamiento sistémico o de reciente diagnóstico tuvieron menor riesgo de SM en comparación con los pacientes crónicos y con tratamiento sistémico (fig. 6). De esta manera, se puede concluir que los estudios que incluyeron pacientes crónicos y con enfermedad grave tuvieron una mayor asociación con SM que aquellos que incluyeron pacientes con reciente diagnóstico o enfermedad leve.
Diversos estudios demuestran que la gravedad de la psoriasis está asociada directa y proporcionalmente al SM43-45. Armstrong et al.9 mostraron en su metaanálisis una asociación dosis-respuesta entre la gravedad de la psoriasis y el SM, con un ORC ajustado de 1,22, 1,56 y 1,98 para psoriasis leve, moderada y grave, respectivamente.
Dicha relación se basa en recientes estudios que demuestran que los pacientes con psoriasis grave expresan un mayor nivel de marcadores inflamatorios como p-selectina y micropartículas en las plaquetas46. Las micropartículas han sido asociadas a contribuir y acelerar la aterogénesis en la psoriasis47. Estas son vesículas con membrana que contienen ácidos nucleicos y mediadores inflamatorios como IL-1, CD40 e ICAM-1, los cuales son liberados tras la activación celular o apoptosis y contribuyen a la inflamación vascular, trombosis y angiogénesis48.
LimitacionesLas limitaciones del presente estudio radican en la escasez de trabajos, así como en la inconsistencia del diseño y reporte de sus publicaciones. Una gran cantidad de trabajos que estudian la asociación entre SM y psoriasis en Latinoamérica tienen un diseño descriptivo, con lo que se imposibilita el ingreso a un metaanálisis. Similar problema se observa en anteriores metaanálisis, los cuales incluyeron pocos estudios a nivel global. En nuestro caso se incluyeron 5 estudios de 3 países latinos, que aunque no es representativa de toda Latinoamérica, es una muestra que nos sirve para extrapolar información importante y alertar de las altas incidencias de SM en pacientes con psoriasis de esta región.
Además, los trabajos incluidos difieren en los criterios diagnósticos y de inclusión, y fallan en reportar un resultado ajustado por variables como edad y sexo. Es por ello que se deberían unificar criterios de diseño y reporte para próximos estudios, y así mejorar el análisis de futuras investigaciones.
ConclusionesLa presente revisión sistemática y metaanálisis demuestra que, en Latinoamérica, los pacientes con psoriasis tienen casi 3 veces más riesgo de presentar SM que la población general. Además, existe un mayor riesgo de SM entre los pacientes con psoriasis grave o enfermedad crónica. Finalmente, se aconseja utilizar los criterios ATP-III en futuros estudios de asociación entre psoriasis y SM.
Importancia para la clínicaLos resultados enfatizan la importancia de incidir en el cribado de SM en pacientes con psoriasis, así como en un tratamiento del SM multidisciplinario, con especial énfasis en pacientes de Latinoamérica. Así, estos deberían ingresar en programas para la detección de riesgos cardiovasculares, control del peso, dieta, estilos de vida, y el tratamiento temprano de la obesidad, DM, HTA y dislipidemia. Diversos estudios muestran una clara mejoría clínica de la psoriasis tras la reducción del peso mediante dieta u otros métodos, como adyuvante al tratamiento específico49, por lo que se debería alentar a estos pacientes hacia la alimentación saludable y al ejercicio físico rutinario.
Importancia para la investigaciónEn el campo de la investigación, aún se necesitan nuevos estudios para entender el grado de relación entre psoriasis y SM en pacientes latinoamericanos, así como la asociación con eventos cardiovasculares. Por lo tanto, se plantea continuar las investigaciones en este campo, con mejores diseños prospectivos y la unificación de los criterios de diseño y publicación de los trabajos. Además, se propone utilizar los criterios diagnósticos de SM del ATP-III debido a la mayor consistencia de resultados y su capacidad de detectar riesgo cardiovascular, mientras se proponen criterios específicos para población de raza latinoamericana.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesNinguno.