El síndrome reacción a fármacos con eosinofilia y síntomas sistémicos (DRESS) o síndrome de hipersensibilidad sistémica a fármacos, es una reacción adversa grave poco frecuente, de aparición tardía y curso prolongado, que en ocasiones puede llegar a ser fatal (10-40%). La patogenia de este cuadro es compleja, y se considera que pueden interactuar distintos factores como el acúmulo de metabolitos del fármaco, la predisposición HLA, la interacción virus-fármaco, ciclos de inmunosupresión-recuperación inmune o la presencia de linfocitos T específicos para algunos fármacos1. El síndrome de DRESS se considera incluido entre las reacciones de hipersensibilidad tipo IV, mediada por linfocitos T-helper 22.
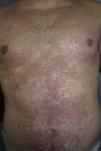
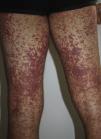
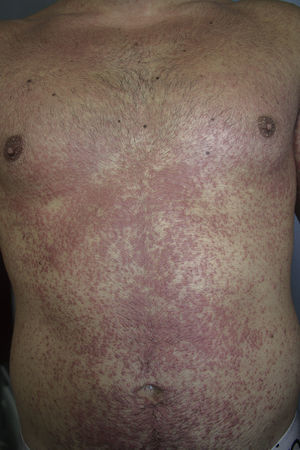
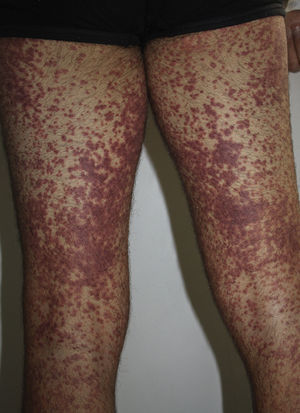
Se presenta el caso de un varón de 24 años, que acudió a urgencias por la aparición en los últimos 2-3 días de un exantema maculopapuloso eritematoso generalizado (figs. 1 y 2), sin afectación mucosa, acompañado de fiebre mayor de 39°C, y adenopatías cervicales bilaterales dolorosas mayores de 2cm. El paciente tenía antecedentes personales de asma, ansiedad y prostatitis crónica, por lo que realizaba tratamiento con montelukast, salmeterol/fluticasona inhalados y bromazepam desde hacía más de un año. Además de sus fármacos habituales, durante el último mes había recibido tratamiento con trimetoprima-sulfametoxazol. La analítica de sangre mostró leucocitosis de hasta 21.300cél/μl con 25% de eosinófilos y datos de hepatitis aguda (GOT 91U/l, GPT599 U/l, GGT248 U/l), siendo el resto de los valores normales. Las serologías para virus hepatotropos fueron negativas. La ecografía abdominal mostró una esplenomegalia moderada. La radiografía de tórax y el electrocardiograma fueron normales. La biopsia cutánea mostró espongiosis, exocitosis linfocítica y algunos queratinocitos necróticos en la epidermis, junto con un infiltrado perivascular mononuclear en la dermis. Con el diagnóstico de síndrome de DRESS se interrumpieron los tratamientos previos y se pautó prednisona oral. Ante la persistencia de las lesiones cutáneas y las alteraciones de laboratorio, a pesar de la corticoterapia sistémica, se indicó tratamiento con ciclosporina oral durante 4 meses hasta la resolución total de los síntomas. Después de un mes, tras la suspensión del tratamiento se realizaron pruebas epicutáneas con la batería estándar del GEIDAC, trimetoprima al 2% en DMSO y sulfametoxazol al 2% en vaselina, que resultaron positivas a metilcloroisotiazolinona/metilisotiazolinona sin relevancia, siendo el resto negativo en las lecturas de las 48 y 96h y 7 días. El día 8 tras las pruebas epicutáneas, el paciente desarrolló un exantema maculopapuloso generalizado en el tronco, clínica e histológicamente similar al que había presentado previamente, aunque de menor intensidad (fig. 3), que se interpretó como una reactivación de la toxicodermia inducida por las pruebas epicutáneas. Las lesiones se resolvieron por completo con tratamiento con prednisona oral. Se recomendó evitar la toma de trimetoprima-sulfametoxazol, con lo que el paciente se ha mantenido asintomático.
La realización de pruebas epicutáneas se considera una herramienta diagnóstica útil en el estudio de las reacciones adversas a fármacos1, especialmente las debidas a mecanismos de hipersensibilidad tipo IV. Aunque se observan resultados positivos como mayor frecuencia en las toxicodermias tipo exantema maculopapuloso, pustulosis exantemática generalizada y exantema fijo medicamentoso, también se han utilizado en el estudio de otros tipos de reacciones, incluyendo las consideradas más graves2. Es una técnica sencilla de realizar y un método de estudio relativamente inocuo para el paciente. El riesgo de desencadenar una reacción grave mediante la realización de pruebas epicutáneas es bajo si lo comparamos con el riesgo de los test intracutáneos. La reactivación de las lesiones cutáneas durante el estudio puede ocurrir aunque se considera un hecho poco frecuente3–5. Incluso en los cuadros de hipersensibilidad a fármacos considerados graves, como el síndrome de DRESS, la necrólisis epidérmica tóxica y el síndrome de Steven-Johnson, se recomienda el estudio mediante pruebas epicutáneas valorando la relación beneficio/riesgo6.
La sensibilidad de las pruebas epicutáneas en el estudio del síndrome de DRESS varía según el fármaco responsable, siendo mayor en el caso de los anticonvulsivantes especialmente la carbamazepina. En general, en el caso de otros medicamentos implicados, la sensibilidad de las pruebas se considera baja2,6.
A pesar de su limitada sensibilidad, las pruebas epicutáneas serían una buena aproximación al estudio de las toxicodermias antes de realizar prick tests, test de intradermorreacción, e incluso pruebas de provocación a fármacos que conllevarían mayores riesgos para el paciente.
Presentamos un caso de síndrome de DRESS por trimetoprima-sulfametoxazol, que desarrolló una reactivación de las lesiones cutáneas inducida mediante las pruebas epicutáneas. La baja concentración del fármaco en los parches, la escasa sensibilidad de las pruebas o el hecho de que el cuadro fuera desencadenado por un metabolito y no por el medicamento en sí, puede justificar que las pruebas epicutáneas fueran negativas. No obstante, la absorción percutánea a partir de los parches fue suficiente para provocar la reacción generalizada.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.