Dentro del amplio abanico de síntomas que puede producir la sífilis, las lesiones en la mucosa oral y la afectación ocular son muy poco habituales, especialmente cuando aparecen de forma aislada. Describimos un caso con lesiones orales y afectación ocular, sin lesiones cutáneas acompañantes.
Un varón de 59 años, sin antecedentes de interés, fue remitido desde otro centro para valorar una historia de un año de evolución con molestias en la mucosa oral en forma de odinofagia, sensación de mucosidad, y lesiones erosivas y dolorosas en la cavidad oral y la faringe. Además, estaba siendo estudiado en oftalmología por una disminución de la agudeza visual que tenía desde hacía 3 meses.
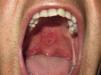
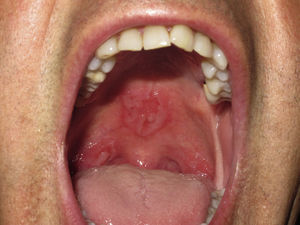
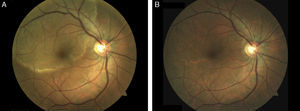
A la exploración física presentaba lesiones erosivas en el paladar duro y en el pilar amigdalino derecho (fig. 1), así como dificultad en la deglución. En la exploración oftalmológica había una lesión placoide, de gran tamaño, circular y de coloración amarillenta localizada en el epitelio pigmentado de la retina, en la mácula. La lesión se extendía hasta las arcadas vasculares supero-temporales del ojo derecho (fig. 2A). La agudeza visual era de 20/50. Se orientó inicialmente como una coriorretinitis de origen incierto. La biopsia de una lesión oral mostró una hiperplasia epidérmica y un infiltrado inflamatorio denso, de tipo mixto aunque con predominio de células plasmáticas, que se extendía hasta la dermis profunda y que se localizaba de forma preferente alrededor de los vasos. También se observaba una exocitosis de linfocitos. El caso se orientó como una sífilis secundaria, realizándose una tinción anti-treponema que mostró la presencia de múltiples espiroquetas en la mucosa y en menor número en la submucosa. Las serologías luéticas en sangre fueron positivas (RPR 1/128 y TPHA+). Reinterrogando al paciente, este negaba haber tenido lesiones cutáneas anteriormente, pero sí una erosión en el glande, hacía 18 meses, que había sido diagnosticada de herpes genital en otro centro. Posteriormente, en consecuencia, se realizó el diagnóstico de una coriorretinitis placoide posterior de probable origen luético. La serología para VIH que fue negativa y la punción lumbar mostró un ligero aumento de las proteínas (0,64gl) con celularidad y glucosa normales y unos anticuerpos reagínicos (VDRL) positivos en LCR. Por todo esto, se realizó el diagnóstico de sífilis secundaria con afectación del SNC (neurosífilis) y se trató con penicilina G sódica a dosis de 4 millones UI cada 4h por vía endovenosa durante 14 días presentando una buena evolución, con remisión de las lesiones orales y con una mejoría clara de la clínica ocular (fig. 2B).
La sífilis puede producir lesiones orales en todos sus estadios, pero la forma secundaria es la que más frecuentemente las genera (30% de los pacientes). Sin embargo son muy raros los casos como el nuestro, sin clínica cutánea añadida1. Las lesiones orales en la sífilis secundaria son clínicamente muy heterogéneas y en general bastante inespecíficas, pudiendo presentarse en forma de máculas, pápulas, placas o úlceras (únicas o múltiples) que suelen asociarse a faringitis, tonsilitis o laringitis inespecíficas que pueden ir acompañadas de adenopatías2. Habitualmente estas lesiones aparecen junto con las manifestaciones cutáneas típicas de la enfermedad, y suelen curar en unas 3-12 semanas3. En el presente caso, sin embargo, las lesiones aparecieron de forma aislada y durante al menos un año. Revisando la literatura, existen casos aislados con lesiones orales sin clínica cutánea3,4, pero ninguno con más de 5 meses de evolución en un enfermo inmunocompetente como el nuestro.
Cuando la sífilis se presenta con lesiones aisladas en la mucosa oral, puede suponer un mayor reto diagnóstico, por este motivo debemos valorar cuidadosamente la histología de estas lesiones por si se objetiva algún detalle que nos permita llegar al diagnóstico. Además, se debe interrogar y estudiar de forma minuciosa la clínica extracutánea al igual que en las formas más comunes de la enfermedad. En lo referente a la microscopia, en ocasiones puede ser poco específica, sin embargo, artículos recientes apuntan que la presencia de infiltrados perivasculares o perineurales de células plasmáticas y la exocitosis de linfocitos pueden demostrar el diagnóstico de la enfermedad5. En el presente caso el infiltrado de células plasmáticas era muy denso y había una exocitosis de linfocitos muy marcada que nos ayudó a sospechar el diagnóstico.
Respecto a la clínica extracutánea, esta puede ser muy variada siendo la afectación ocular una de las formas menos habituales. Cuando aparece, suele hacerlo en la fase de secundarismo, y puede afectar a cualquier segmento del globo ocular. La escleritis y la uveítis son las formas de presentación más frecuentes, pero también pueden asociar queratitis y conjuntivitis6,7. La coriorretinitis placoide posterior aguda de origen luético (CPPAS) es una manifestación ocular descrita recientemente y que es extremadamente rara en pacientes inmunocompetentes como el nuestro8.
La CPPAS fue descrita por primera vez en 1988 y desde entonces se han publicado solo 60 casos, de los cuales un 40% se han diagnosticado en pacientes HIV positivos9. Clínicamente se caracteriza por la aparición de lesiones placoides, de coloración amarillenta que se localizan en la mácula, y que condicionan un pérdida marcada de la agudeza visual9. La búsqueda de clínica extracutánea, y en concreto de la afectación ocular es primordial en estos enfermos (más aún si son inmunosuprimidos), ya que no solo condiciona el pronóstico de la enfermedad sino que también tiene importancia a la hora de elegir el tratamiento que se debe administrar. Cuando un enfermo presenta lesiones oculares por sífilis, como en el presente caso, la afectación ocular por si sola ya es diagnóstica de neurosífilis, y por lo tanto hace al paciente tributario de tratamiento intravenoso.
Aunque la incidencia de neurosífilis en pacientes inmunocompetentes es baja (0,2-2,1 casos/100.000 habitantes10) y la de afectación ocular por sífilis es incluso menor, el aumento de casos de sífilis en los últimos años en los países desarrollados nos obliga a conocer las formas de presentación más atípicas y menos habituales de esta enfermedad, ya que, cuando esta no se diagnostica de forma rápida, el contagio puede extenderse y el perjuicio para el enfermo puede ser mayor.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.