El pénfigo herpetiforme (PH) es una variante infrecuente de pénfigo, con una incidencia del 6-7,3% dentro del grupo de los pénfigos. Jablonkska, et al. establecieron los criterios diagnósticos de PH en 1975, aunque ya habían sido descritos casos clínicos similares con el nombre de dermatitis herpetiforme (DH) en 1955. El PH se caracteriza clínicamente por ser similar a una DH con un patrón de autoinmunidad similar al pénfigo1.
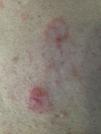
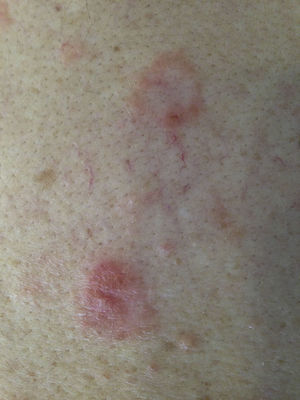
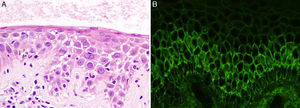
Una mujer de 43 años sin antecedentes personales ni familiares de interés acudió a nuestra consulta de dermatología por un cuadro clínico de lesiones cutáneas muy pruriginosas, localizadas principalmente en la espalda. A la exploración física se observaron placas anulares de hasta 3cm de diámetro formadas por pápulo-vesículas eritematosas de 1-2mm con distribución herpetiforme localizadas en la espalda (fig. 1). No mostró afectación de mucosas, y el signo de Nikolsky fue negativo. En el estudio histológico de una de las lesiones se observó espongiosis neutrofílica. El estudio de inmunofluorescencia directa (IFD) mostró depósitos intercelulares de inmunoglobulina G (IgG), siendo negativa para C3 (fig. 2). Los exámenes complementarios solicitados incluyendo hemograma, bioquímica general con perfil hepático y renal, serología de hepatitis B, hepatitis C y virus de la inmunodeficiencia humana fueron normales o negativos. El estudio de autoinmunidad por Enzyme-Linked ImmunoSorbent Assay (ELISA) resultó positivo para anticuerpos anti-desmogleína 1 a título 1/80 (negativo si<1/10) y anti-desmogleína 3 a título 1/30 (negativo si<1/10).
Correlacionando la clínica, el estudio histológico y el patrón de autoinmunidad, realizamos el diagnóstico de PH.
Previa detección de los niveles normales de glucosa 6-P-deshidrogenasa, se inició tratamiento con dapsona oral 100mg/día asociado a prednisona 60mg/día, con desaparición en pocos días de las lesiones cutáneas y el prurito. Posteriormente se comenzó con reducción de la dosis de prednisona siendo suspendida totalmente tras 6 meses del inicio del tratamiento. En la actualidad la paciente permanece asintomática después de un año, siendo tratada exclusivamente con dapsona 100mg/día.
La clínica del PH es similar a la DH. Se caracteriza por lesiones pápulo-vesiculosas sobre una base eritematosa de morfología predominantemente anular, afectando principalmente a tronco y área proximal de las extremidades. Las lesiones son muy pruriginosas. A diferencia del pénfigo vulgar, la afectación mucosa es excepcional1,2. Histológicamente destaca la presencia de espongiosis con microabscesos subcórneos sin acantólisis. En el infiltrado inflamatorio predominan los neutrófilos en el 20% de los casos, los eosinófilos en otro 20% y un infiltrado mixto de neutrófilos con eosinófilos en un 60%. La espongiosis neutrofílica denota un hallazgo precoz del PH. Sin embargo, cuando existe acantólisis refleja una fase tardía del PH1,3. La IFD en el PH se representa como depósitos intercelulares de IgG, y menos frecuentemente de C3. El patrón de anticuerpos para proteínas desmosómicas detectadas por ELISA es anti-desmogleína 1, principalmente y con menor frecuencia anti-desmogleína 31. Es de destacar el estudio de Ishii et al.4 con 20 muestras de PH, donde 16 de ellas fueron positivas para anti-desmogleína 1, y 4 para anti-desmogleína 3, pero en ninguna se detectaron ambos anticuerpos. Nuestro caso destaca por ser el primero en la literatura consultada con ambos anticuerpos anti-desmogleína 1 y 3 positivos. Los anticuerpos en el pénfigo vulgar y pénfigo foliáceo son patogénicos, cumpliendo la teoría de la compensación de desmogleínas, sin embargo en el PH esta teoría no se cumple5,6. Esto puede explicarse porque los anticuerpos en el PH pueden reconocer una porción menos importante de la proteína y, por tanto, tener menor capacidad de inducir acantólisis4. En concordancia con lo descrito en la literatura, la ausencia de afectación mucosa en nuestro caso a pesar de presentar anti-desmogleína 3 positivo puede explicar también que los anticuerpos en el PH tienen una menor patogenicidad. No obstante, no podemos descartar que la ausencia de afectación mucosa se debió a la presencia de títulos bajos de anti-desmogleína 3. Recientemente se están publicando nuevos casos de PH con un perfil inmunológico diferente, con detección de anticuerpos anti-desmocolina con o sin anti-desmogleína2,7.
El diagnóstico diferencial del PH incluye la DH, el pénfigo foliáceo, pénfigo IgA, penfigoide ampolloso y la dermatosis IgA lineal1,5. Se ha descrito asociaciones entre PH y neoplasias malignas o enfermedades autoinmunes, sin embargo esta asociación es rara y su verdadera relación no está demostrada. El PH es una enfermedad de buen pronóstico y normalmente responde al uso de dapsona a dosis de 100-300mg/día. De esta manera, la dapsona se considera el fármaco de primera elección en el PH, combinada en ocasiones con corticoides sistémicos1.
Como conclusiones queremos destacar que el conocimiento del PH es importante dado que presenta un pronóstico y tratamiento diferente al pénfigo vulgar. Nuestro caso constituye el primero en la literatura consultada con positividad de ambos anticuerpos anti-desmogleína 1 y 3. La ausencia de afectación mucosa a pesar de la presencia de anticuerpos anti-desmogleína 3 puede explicar la menor patogenicidad de los anticuerpos en el PH.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Queremos agradecer al Dr. Andrés Sanz Trelles su ayuda en el esclarecimiento y diagnóstico de nuestro caso clínico a través de la anatomía patológica, y al Grupo de Consenso online DERMACHAT por su colaboración en el diagnóstico y tratamiento de nuestra paciente