En la actualidad no se dispone de un tratamiento eficaz para la enfermedad de Alzheimer. Esto es debido a que la fisiopatogenia de esta entidad es muy compleja y no se conoce en su totalidad. Sí se ha demostrado que anomalías de la función colinérgica son un componente importante de las múltiples disfunciones en la neurotransmisión cerebral que presentan los pacientes con enfermedad de Alzheimer. Por ello, los inhibidores de la colinesterasa, la galantamina, el donepezilo y la rivastigmina, son considerados como fármacos de primera línea para el tratamiento de la enfermedad de Alzheimer leve a moderada, al reforzar la neurotransmisión colinérgica.
Presentamos el primer caso descrito de pustulosis exantemática aguda generalizada tras la administración de galantamina.
Mujer de 81 años de edad, con antecedentes personales de hipertensión, dislipidemia, espondiloartrosis y demencia degenerativa tipo Alzheimer, de reciente diagnóstico, que acudió de urgencia a nuestra consulta por presentar un rash cutáneo generalizado pruriginoso, asociado a sensación distérmica, sin fiebre termometrada, de 5 días de evolución.
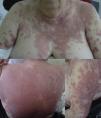
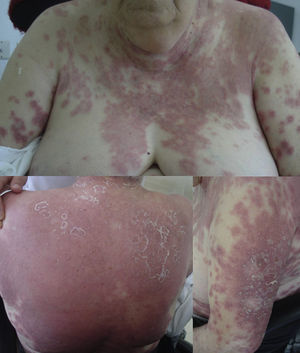
En la exploración presentaba en el tronco y en las extremidades grandes placas eritemato-edematosas con múltiples pústulas monomorfas, no foliculares. En las extremidades las lesiones eran más aisladas y adquirían una morfología en diana (fig. 1). De forma aislada presentaba pequeñas áreas con despegamiento epidérmico superficial.
No asociaba afectación de la mucosa oral, genital ni molestias oculares. Tampoco se palpaban visceromegalias ni adenopatías.
En la historia farmacológica solo constaba la introducción en el último mes de galantamina en dosis ascendentes, pautada por Neurología para la demencia, no existiendo cambios en la dosificación del resto de fármacos.
Con la sospecha diagnóstica de pustulosis exantemática aguda generalizada por galantamina se decidió el ingreso hospitalario de la paciente, para control evolutivo, retirándose dicho fármaco para iniciar tratamiento sintomático, con fluidoterapia, antihistamínicos orales y curas locales.
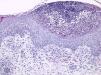
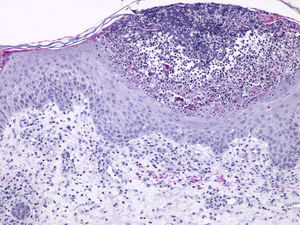
El estudio histológico mostró pústulas subcórneas constituidas por neutrófilos, edema en la dermis papilar y un discreto infiltrado perivascular de linfocitos y eosinófilos (fig. 2).
En la analítica destacaba una intensa leucocitosis (38 × 10e9/l) con neutrofilia (34,6 × 10e9/l), estudio morfológico normal, y la elevación de reactantes de fase aguda, como el fibrinógeno y la proteína C reactiva.
Durante el ingreso hospitalario la paciente experimentó una rápida mejoría, reduciéndose el rash, sin progresión de las áreas desepidermizadas y con la normalización de las alteraciones analíticas. En el control posterior, tras dos semanas de haber retirado la galantamina, las lesiones habían desaparecido por completo, presentando únicamente una discreta descamación superficial.
La pustulosis exantemática aguda generalizada (PEAG) es una entidad infrecuente que se caracteriza por una erupción pustulosa amicrobiana de inicio agudo, frecuentemente febril, y con resolución rápida y espontánea.
Más del 90% de los casos de PEAG son de origen medicamentoso, principalmente por antibióticos (macrólidos y betalactámicos1). Otros fármacos2,3 implicados son: AINE, antimicóticos, antagonistas del calcio, paracetamol, carbamazepina o hidroxicloroquina.
Debido a la frecuente positividad de las pruebas epicutáneas en estos pacientes, la presencia de neutrofilia en sangre periférica y la acumulación de neutrófilos en las lesiones, actualmente se sugiere que la PEAG es un proceso mediado por linfocitos T; sin embargo el mecanismo subyacente específico del trastorno aún es desconocido.
Desde un punto de vista clínico4 se presenta como una erupción pustulosa febril de instauración brusca, precedida por una sensación de prurito o escozor que se inicia en la cara y en las áreas intertriginosas, con posterior diseminación al tronco y a las extremidades. De forma característica se desarrollan centenares de pústulas (menores de 5mm), estériles, no foliculares sobre grandes áreas eritemato-edematosas. En ocasiones, como en nuestra paciente, las lesiones adquieren morfología en diana, tipo eritema multiforme.
Tras la retirada del fármaco se produce una descamación superficial generalizada con resolución completa de las lesiones, generalmente después de dos semanas.
Los hallazgos de laboratorio5 más habituales son una intensa leucocitosis con neutrofilia y, ocasionalmente, eosinofilia.
En el estudio histológico es característico el hallazgo de pústulas espongiformes subcórneas, asociadas a focos de queratinocitos necróticos, edema en la dermis papilar, así como un infiltrado perivascular, constituido por linfocitos, neutrófilos y escasos eosinófilos.
La conjunción del antecedente medicamentoso, la evolución clínica y el estudio anatomopatológico permiten llegar al diagnóstico correcto de PEAG. La realización de pruebas epicutáneas resulta una alternativa útil para la confirmación diagnóstica, pero hay que tener presente que tan solo se consiguen resultados positivos en el 50% de los casos4,6.
El tratamiento consiste en la supresión del agente causal y el control de la sintomatología subjetiva mediante antihistamínicos, antipiréticos o corticoides tópicos.
En la revisión bibliográfica realizada no hemos encontrado casos descritos de PEAG tras la administración de galantamina, sin embargo sí se han recogido con otros colinérgicos, como la vareniclina7,8, un agonista parcial del receptor nicotínico de acetilcolina, aprobado por la FDA en 2006 para la deshabituación tabáquica.
En nuestro caso llegamos al diagnóstico a partir de criterios clínicos, histológicos y de laboratorio. Identificamos la galantamina como factor etiológico probable debido a la reciente introducción de esta, la exclusión de otros agentes desencadenantes y la rápida resolución del cuadro clínico con la suspensión de la misma.
Consideramos importante la notificación del caso, al tratarse de un fármaco emergente, pues recientemente se ha determinado que la enfermedad de Alzheimer en España afecta al 5-10% de la población mayor de 65 años.