Una mujer de 54 años con enfermedad de Takayasu diagnosticada hacía 15 años, actualmente en tratamiento con 5mg diarios de prednisona y 20mg semanales de metotrexato, que estaba clínicamente estable, consultó por la aparición en los últimos 6 meses de lesiones cutáneas asintomáticas localizadas exclusivamente en ambos codos.
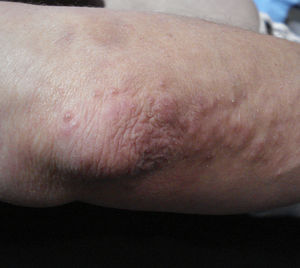
Exploración físicaA la exploración física detallada se podían observar múltiples lesiones papulares de 2mm de diámetro, levemente eritematosas, con una umbilicación central en cada una de ellas y distribuidas de forma simétrica en ambos codos (fig. 1).
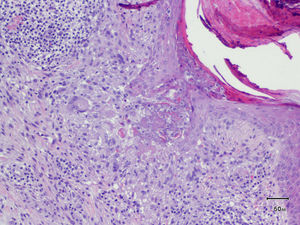
HistopatologíaSe realizó una biopsia punch de una de las lesiones que mostró un infiltrado inflamatorio en la dermis superficial formado por histiocitos, algunas células gigantes multinucleadas y linfocitos con expresión de marcadores inmunohistoquímicos tanto T como B, sin atipias destacables y sin observarse la presencia de linfocitos en la epidermis. Se pudo objetivar degeneración de las fibras de colágeno con un discreto depósito de mucina. En algunas áreas de la lesión se observaba una interrupción de la epidermis, a través de la cual se eliminaba un material compatible con colágeno degenerado (H-E, ×100) (fig. 2).
¿Cuál es su diagnóstico?
DiagnósticoGranuloma anular perforante.
Evolución y tratamientoSe informó a la paciente de la benignidad del proceso y se realizó tratamiento con metilprednisolona en crema durante unas semanas, con una discreta mejoría de las lesiones.
ComentarioEl granuloma anular perforante (GAP) es una variante infrecuente (3-5%) del granuloma anular, descrita por primera vez en 1951 por Calnan1 y posteriormente por Owens y Freeman en 19712. La localización más frecuente es en las extremidades en niños y adultos jóvenes, y se ha descrito en asociación con diabetes mellitus (especialmente cuando es generalizado), tuberculosis, artritis reumatoide, infección por VIH, sobre tatuajes o tras un herpes zóster3, a modo de fenómeno isotópico de Wolf.
Su etiopatogenia no es del todo conocida, aunque se cree que puede tener relación con una respuesta de hipersensibilidad retardada mediada por linfocitos T helper ante algún antígeno exógeno. La eliminación transepidérmica del colágeno degenerado está en relación con la localización de los granulomas en la porción más superficial de la dermis, a diferencia de otras formas de granuloma anular.
Clínicamente se presenta como pápulas del color de la piel normal o algo eritematosas, de entre 1 y 5mm, con una umbilicación central, y que pueden estar dispersas o agrupadas formando lesiones anulares, como en el granuloma anular clásico.
Se debe realizar el diagnóstico diferencial con diversas entidades. En cuanto a las enfermedades perforantes, la dermatosis perforante adquirida es la más frecuente y se presenta hasta en un 10% de pacientes en hemodiálisis; las lesiones aparecen típicamente en áreas de extensión de extremidades y cursa en brotes autorresolutivos4, a diferencia del GAP, que tiene una evolución más crónica. La colagenosis perforante reactiva es un trastorno familiar raro, de inicio en la infancia, en el que el material perforante, al igual que en el GAP, es el colágeno, mientras que en la elastosis perforante serpinginosa son fibras elásticas. En esta última entidad las lesiones consisten en pápulas queratósicas que adoptan una distribución serpinginosa afectando al cuello, a la cara y a áreas flexurales.
La micosis fungoide folicular puede manifestarse como pápulas centradas en un folículo, que puede confundirse con la umbilicación central que vemos en el GAP, aunque la histología mostraría un denso infiltrado perifolicular de linfocitos T atípicos, con afectación en ocasiones del epitelio folicular, además de características inmunohistoquímicas específicas. Afecta de forma más frecuente a la cabeza y al cuello, a diferencia del GAP que afecta de forma preferente a las extremidades. En la mucinosis folicular las lesiones tienden a agruparse en placas inflamatorias, a veces causando alopecia, y pueden ser primarias o secundarias a una neoplasia hematológica, generalmente micosis fungoide.
En nuestro caso, dado el contexto autoinmune de la paciente, también planteamos el diagnóstico diferencial con un eritema elevatum diutinum, que se presenta como pápulas o placas eritemato-marronáceas o purpúricas en las superficies extensoras de las extremidades y se caracteriza histológicamente por una vasculitis con fibrosis perivascular progresiva concéntrica.
Se han probado diferentes tratamientos en el GAP, como corticoides o inhibidores de la calcineurina tópicos, imiquimod, corticoides intralesiones, crioterapia o escisión quirúrgica, todos ellos con un resultado poco satisfactorio5.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.