La ocronosis es una enfermedad que cursa con depósito de pigmento ocre en los tejidos, y puede presentarse de 2 formas: endógena y exógena. Ambas presentan diferentes cuadros clínicos y alteraciones de laboratorio, pero con una imagen histológica idéntica.
La forma endógena, también conocida como alcaptonuria, de herencia autosómica recesiva, se presenta por deficiencia congénita de la enzima de la oxidasa del ácido homogentísico (AHGO), la cual participa en el metabolismo de los aminoácidos fenilalanina y tirosina, por dicho déficit se produce acúmulo de ácido homogentísico (AHG) en múltiples tejidos, y se excreta en altas concentraciones en orina y secreciones1,2.
La ocronosis exógena (OE) cursa con depósito y polimerización de AHG en la dermis superficial, por la inhibición local de la enzima AHGO, a causa del uso prolongado de tratamientos tópicos como la hidroquinona y otros derivados3.
Describimos el caso clínico de una mujer de 49 años de edad, dedicada al hogar, originaria y residente de León, Guanajuato, México. Entre sus antecedentes personales destacaba hipotiroidismo de 2 años de evolución. El motivo de consulta fue por manchas hipercrómicas en ambas mejillas y región frontal, de 16 años de evolución, tratadas con hidroquinona durante 15 años durante largos periodos, suspendiendo y reiniciando en múltiples ocasiones. Además, utilizó tratamientos a base de remedios caseros y protectores solares sin observar mejoría.
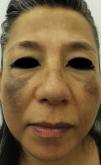
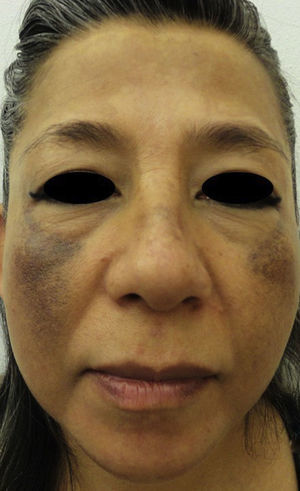
A la exploración se apreciaba una dermatosis facial bilateral y simétrica, que afectaba ambas mejillas y dorso nasal, respetando la región periocular, los surcos nasogenianos y el área peribucal. Esta consistía en manchas difusas marrón oscuro en frente y mejillas, así como máculas puntiformes hiperpigmentadas de color gris oscuro. Negó sintomatología alguna (fig. 1 y 2a).
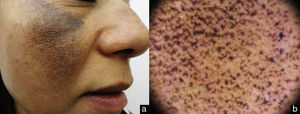
El estudio dermatoscópico mostró aumento de la seudo-red facial, con estructuras intensamente pigmentadas amorfas de color marrón oscuro, con patrón reticulado que ocluían las aperturas foliculares (fig. 2b).
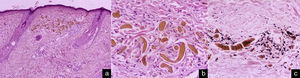
El estudio histopatológico con H&E mostró depósito de material acelular de forma alargada de color dorado pálido, el cual recuerda la forma de «plátanos o bananos», así como un infiltrado inflamatorio linfohistiocitario intersticial escaso. Con la tinción de Fontana-Masson se observa reforzamiento del pigmento melánico. Con los hallazgos mencionados se confirmó el diagnóstico clínico y dermatoscópico de OE (fig. 3).
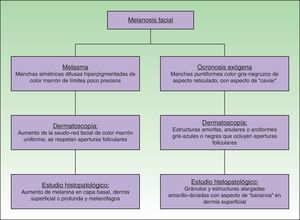
La OE se manifiesta como una dermatosis de distribución bilateral y simétrica, que se localiza generalmente en áreas fotoexpuestas y prominencias óseas, afectando más comúnmente la región malar, mandibular, temporal y mentoniana. Se caracteriza por manchas hiperpigmentadas, reticuladas, de color gris oscuro o café-grisáceo, que intercala áreas claras con otras más oscuras, con una imagen clínica que asemeja el aspecto del caviar3–5.
Se considera una enfermedad de baja prevalencia a nivel mundial, y se presenta principalmente en mujeres de la tercera y cuarta década de la vida. Afecta más frecuentemente a los fototipos III y iv4,5.
La génesis de la OE se ha asociado a múltiples sustancias, además de la hidroquinona como: mercuriales tópicos, antipalúdicos vía oral o parenteral, aplicación de fenol, resorcina, ácido pícrico, así como la administración de levodopa. Sin embargo, no se identifica un factor etiológico único que desencadene la enfermedad. La paciente contaba con el diagnóstico previo de melasma, desde hacía 16 años, el cual afectaba a región frontal y malar. Sin embargo, a pesar de los datos clínicos evidentes de la OE, se continuó prescribiendo como tratamiento despigmentante, únicamente hidroquinona, que fue utilizado durante 15 años3,6,7.
La dermatoscopía es un método no invasivo que puede ayudarnos en el diagnóstico de la OE de forma muy precisa. Las características dermatoscópicas se basan en la presencia de estructuras amorfas, anulares y arciformes de color azul oscuro o negro grisáceo, dependiendo de la profundidad en la que se localice el pigmento. Estas estructuras rodean y, en ocasiones, obliteran folículos abiertos, así mismo se observa una acentuación de la seudo-red normal de la piel de la cara. Nuestra paciente presentaba las alteraciones características, con estructuras hiperpigmentadas amorfas y reticuladas7-9 (fig. 4).
El diagnóstico diferencial incluye las siguientes dermatosis: melasma, nevo de Ota bilateral, hiperpigmentación por fármacos, pigmentación postinflamatoria y dermatosis papulosa nigra8,10.
El diagnóstico definitivo se realiza al observar depósito de AHG en la dermis superficial en forma de estructuras alargadas y curvilíneas que recuerdan «plátanos» o «bananos» de diferentes tamaños, de color amarillo-dorado. Se han descrito otras alteraciones como edema y degeneración de los haces de colágena, infiltrado inflamatorio histiocitario y de células plasmáticas. Frecuentemente se presenta elastosis solar y caída de pigmento8,9.
Es importante, para el dermatólogo, reconocer la presentación clínica, los hallazgos dermatoscópicos e histopatológicos de esta discromía originada por la hidroquinona, uno de los agentes despigmentantes más utilizados en la práctica médica en el melasma, y el cual es de venta libre en muchos países. Por otro lado, esta dermatosis se puede confundir con otros trastornos pigmentarios como el propio melasma, por lo que es importante tener en cuenta los diagnósticos diferenciales.