Los linfomas cutáneos son una alteración neoplásica de la piel que se presentan en el 4% de todos los linfomas. El 80% de los linfomas cutáneos se originan por linfocitos T y de estos la mitad son una micosis fungoide. Su incidencia se calcula en 0,4 casos/100.000 habitantes/año, y aparece principalmente en adultos mayores, con una edad promedio de 60 años. Aproximadamente el 70% de los casos son de raza blanca y se presentan más en el género masculino que en el femenino. La micosis fungoide folicular o foliculotropa es una variante poco común de este tipo de linfoma cutáneo de células T.
Un varón de 28 años de edad, nacido en la costa pacífica colombiana, integrante de un grupo armado al margen de la ley que residía en la selva, acude a urgencias por lesiones en la piel de 4 años de evolución, que se habían generalizado. No tenía diagnóstico previo ni había recibido tratamiento alguno. A la exploración física presentaba múltiples lesiones tumorales infiltradas hiperqueratósicas que confluían, afectando cara, cuero cabelludo, tronco, espalda, brazos y piernas. En la cara presentaba facies leonina con pérdida de anejos, madarosis, pérdida de pestañas y vello corporal. En el cuero cabelludo presentaba lesiones cerebriformes supurativas. No se evidenció compromiso de la mucosa oral ni genital. No se palparon adenopatías ni organomegalias (fig. 1). Se inició tratamiento empírico con ampicilina-sulbactam y vancomicina, se tomaron biopsias cutáneas y se realizaron estudios de extensión. El paciente fallece por un paro cardiorrespiratorio debido a la sepsis y a un fallo multiorgánico. Post mortem se revisaron las biopsias de piel por el servicio de dermatopatología que demostraron hallazgos sugestivos de micosis fungoide foliculotropa apoyado también por pruebas de inmunohistoquímica (fig. 2). Debido a la sospecha diagnóstica se decide realizar una prueba molecular sobre el tejido incrustado en parafina, la cual confirma la presencia de reordenamiento clonal de la cadena gamma del TCR. Estos hallazgos apoyan el diagnóstico de una neoplasia linfoide (fig. 3). Las pruebas para infección por virus de la inmunodeficiencia humana, sífilis y Leishmania fueron negativas. La prueba serológica y estudio de linfa descartaron lepra. Los cultivos para micosis profundas y micobacterias fueron también negativos. La tomografía computarizada de tórax y abdomen no evidenció alteraciones. El estudio de la muestra de médula ósea fue normal.
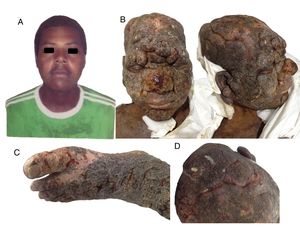
Imágenes clínicas del paciente: A) Corresponde a la imagen del paciente a los 24 años, 4 años antes del momento de la consulta. B) Fotos al momento de consultar: lesiones tumorales en cara y cuero cabelludo asociado a facies leoninas. C) Compromiso severo del pie izquierdo. D) Compromiso del cuero cabelludo con salida de material purulento.
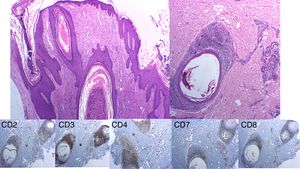
Imágenes de la histopatología del paciente donde se evidencia en tinción con hematoxilina-eosina una epidermis hiperplásica y nivel perifolicular e infiltrando el epitelio folicular numerosos linfocitos algunos de ellos atípicos. En la prueba de inmunohistoquímica el inmunofenotipo de estos linfocitos es CD3+, con pérdida parcial del CD2 y CD7, y una relación CD4:CD8 de 4:1.
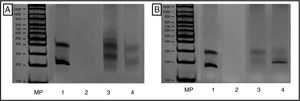
Evaluación de reordenamientos de la cadena gamma del receptor de células T, mediante reacción en cadena de la polimerasa (PCR) múltiple. Resultados visualizados en gel de poliacrilamida al 6%, de acuerdo con los protocolos BIOMED-2, así: A) Receptor células T Vγ1-8 y Vγ10. B) TCR Vγ9 y Vγ1. MP: marcador de peso. 1: control positivo InVivoScribe «0021»; 2: Mix PCR & agua grado biología molecular en lugar de ADN; 3: control policlonal «Pool de linfocitos de pacientes sanos», y 4: Caso del paciente donde se observa producto monoclonal alrededor de 200 nucleótidos de las regiones receptor de células T Vγ9 y Vγ11.
La micosis fungoide folicular o foliculotropa es una variante rara de linfoma cutáneo de células T, que afecta el folículo piloso y generalmente respeta la epidermis1. La Organización Mundial de la Salud y la Organización Europea para la Investigación y el Tratamiento del Cáncer (WHO-EORTC, por sus siglas en inglés) la consideran una variante de micosis fungoide2. La micosis fungoide foliculotropa generalmente afecta la cabeza y el cuello en un 85% de los casos, en forma de pápulas foliculares, lesiones acneiformes o quistes, pruriginosos, asociadas a alopecia con compromiso comúnmente de las cejas3. Las lesiones tienden a ser localizadas y las formas generalizadas son extremadamente raras4. La manifestación de facies leonina se ha descrito en la micosis fungoide foliculotropa, aunque es infrecuente, una revisión sistemática en el año 2015 solo evidenció 24 pacientes con esta asociación5. Ishibashi et al. publicaron el caso de un paciente con esta misma entidad, también de presentación grave que presentaba facies leonina, cuyas imágenes se semejan mucho al paciente reportado en este artículo6. La variante foliculotropa tiende a ser más agresiva que la fase de placa en la micosis fungoide y su mortalidad se asemeja más a la fase tumoral7. El tratamiento también es más refractario en pacientes con micosis fungoide foliculotropa. En casos de difícil diagnóstico como este, las pruebas moleculares de clonalidad ayudan notablemente a aclarar el diagnóstico. Se pueden realizar en muestras de piel, ganglio linfático, médula ósea y sangre periférica8. La detección de uno o varios clones no implica necesariamente la presencia de neoplasia por lo que estos deben valorarse junto a la clínica, la histología y el inmunofenotipo del paciente9.
En conclusión, se presenta el caso de un paciente con micosis fungoide foliculotropa confirmada con biopsia de piel, prueba de inmunohistoquímica y estudio de biología molecular, de presentación grave y generalizada que compromete más del 90% de la superficie corporal, asociado a facies leonina. La alteración en la piel llevó a una sobreinfección bacteriana, algo comúnmente reportado en esta entidad, con posterior sepsis y fallecimiento del paciente. Este caso es quizás una de las formas más graves y agresivas de esta enfermedad reportadas hasta el momento en la literatura médica.
A la Dra. Ana Cristina Ruiz y a la Dra. Natalia Olaya por su aporte al caso.