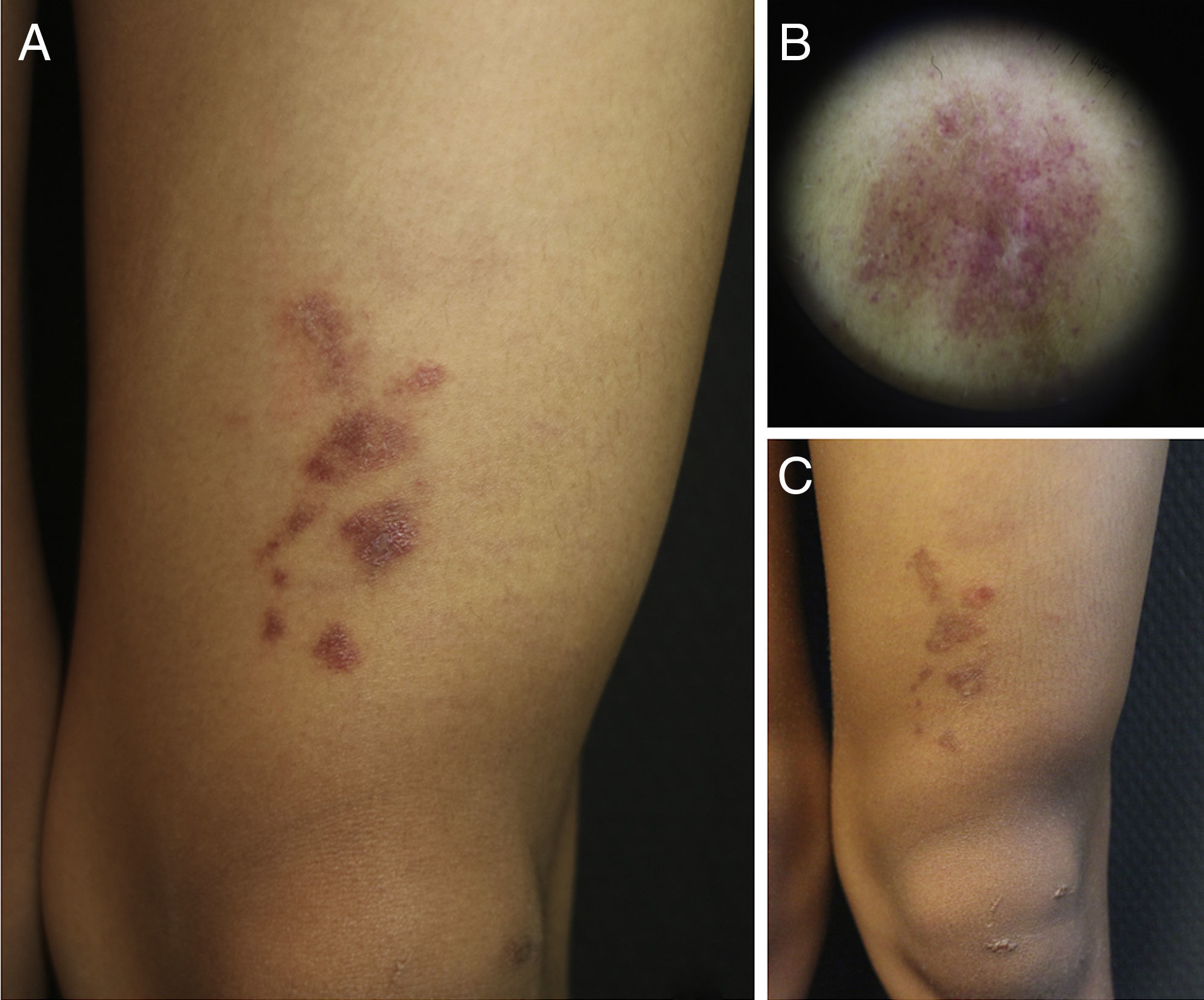
Un niño de 9 años, con fototipo de Fitzpatrick V, consultó por una lesión en la rodilla izquierda, asintomática, que al nacimiento fue orientada como mancha café con leche por el neonatólogo. La lesión fue descrita en el informe de alta de neonatología como una mácula marronácea de 1,5×1,5cm en la rodilla izquierda, apreciada durante la primera exploración del recién nacido, si bien no había seguido controles posteriores ni había acudido a consultas de dermatología previamente a nuestra visita. A la exploración el paciente presentaba varias placas brillantes eritemato-purpúricas, con halo levemente pigmentado de disposición lineal y fina descamación superficial en la rodilla izquierda. A la dermatoscopia se apreciaron lóbulos y puntos rosados sobre un fondo marrón-cobre difuso y fina retícula marrón (fig. 1). Bajo la sospecha diagnóstica de erupción liquenoide, liquen aureus (LA) o nevus flammeus —por su carácter congénito— se tomó una biopsia de una placa.
Imágenes clínico-dermatoscópicas del paciente. A) Placas eritemato-purpúricas brillantes con fina descamación superficial agrupadas en la rodilla izquierda. B) Dermatoscopia con puntos rojos sobre fondo marrón-gris con retícula fina. C) Evolución de la lesión tras varios intentos de tratamientos. Nótese leve disminución del tono, pero persistencia de las placas.
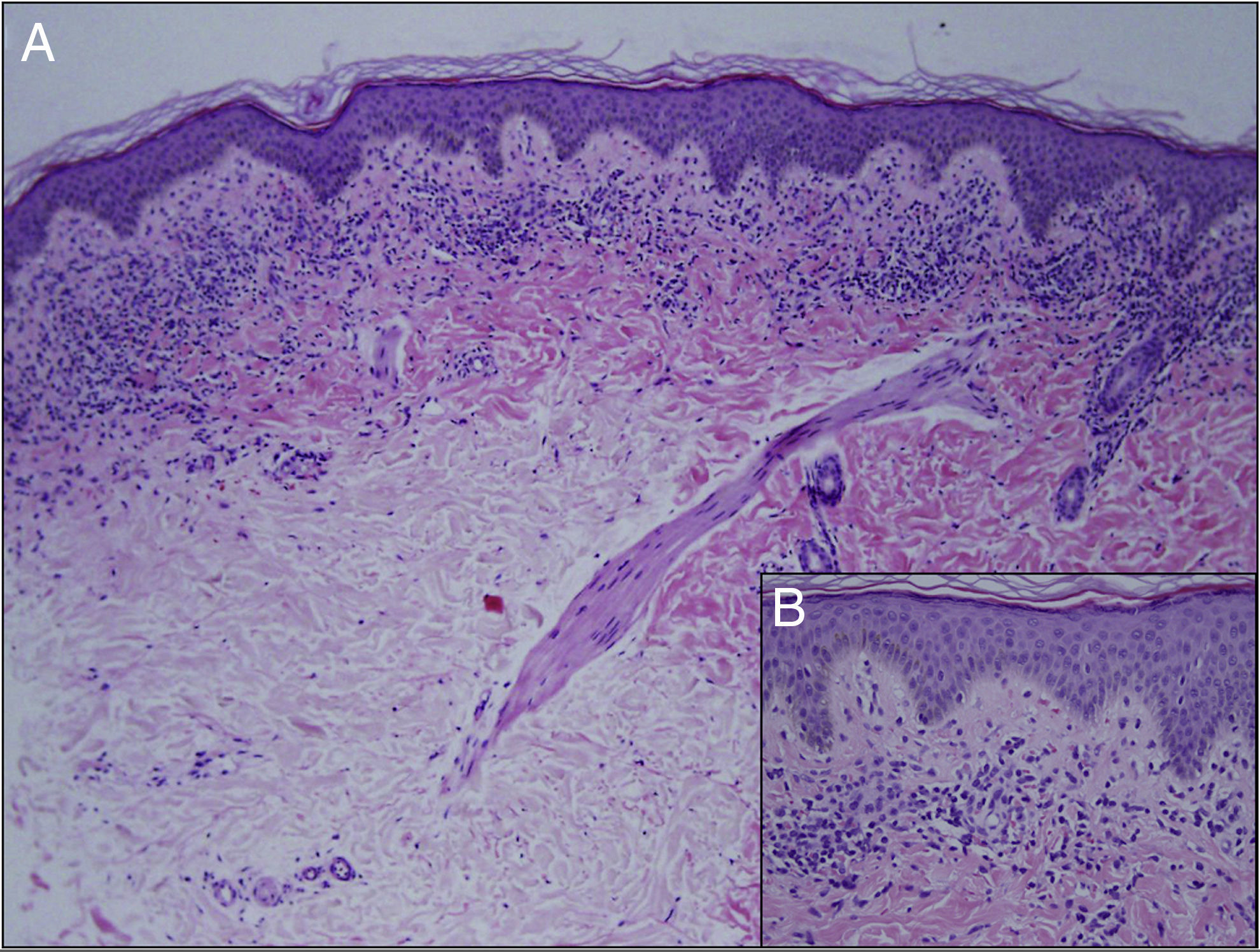
En el examen histopatológico se apreció mínima hiperqueratosis, ligera acantosis y leve espongiosis epidérmica con un denso infiltrado inflamatorio liquenoide en banda en dermis papilar, con ocasionales queratinocitos apoptóticos y extensa extravasación hemática (fig. 2). Se diagnosticó al paciente de LA y se inició tratamiento con metilprednisolona aceponato al 0,1% durante un mes. En la visita de seguimiento a los 4 meses no se apreció mejoría, aunque los familiares apreciaban la lesión menos infiltrada. Se pautó entonces prednicarbato al 0,25% en crema durante otro mes. Tras 4 meses la lesión persistió sin cambios, por lo que dado la benignidad del caso, la falta de mejoría y el carácter asintomático se decidió abstención terapéutica y seguimiento del paciente, sin haberse apreciado hasta la fecha cambio alguno.
El LA es una entidad rara en niños, con mayor incidencia en adultos jóvenes1, descrita por primera vez en 1959 por Martin, aunque no fue hasta 1960 que Calman acuñó el término actual dado su característico halo dorado2. Se incluye en el grupo de las dermatosis purpúricas pigmentadas.
Su etiología es desconocida, aunque se postulan varios factores etiológicos y desencadenantes como la infección, el traumatismo, los tóxicos, la insuficiencia venosa, el contacto alérgico o las enfermedades autoinmunes de base2,3. Suele presentarse como máculas-pápulas y/o placas de coloración marronácea, violácea o color cobre con un halo dorado periférico, descamación fina superficial y aspecto brillante1,3,4. Las lesiones suceden mayormente de forma unilateral en extremidades o en tronco, aunque alrededor de un 10% de los casos puede apreciarse de forma bilateral1. Tradicionalmente ha sido descrito como una lesión más frecuente en las extremidades inferiores, si bien recientemente se halló la misma prevalencia en brazos y piernas en una serie de 25 pacientes1.
La dermatoscopia es una herramienta de valor diagnóstico en esta entidad. Los hallazgos descritos se resumen en 4 puntos: a) fondo marronáceo o rojo-cobre difuso, b) lóbulos y/o puntos rojos, c) puntos grisáceos y d) retícula o seudorretícula pigmentada5.
Histológicamente es característico el hallazgo de un infiltrado linfocítico en banda junto a extravasación hemática y depósitos de hemosiderina6. La hemosiderina puede no apreciarse en estadios iniciales con la tinción de hematoxilina-eosina, siendo la tinción de Perls útil en estos casos1,7. La presencia de infiltrado perianexial y perineural ha sido un hallazgo histológico discutido en la literatura y característicamente típico del liquen striatus. Respecto a ello, en la serie de Zeng YP et al.1 de 25 pacientes hallaron que en 12/25 pacientes se apreciaban infiltrado perianexial y en 5/25 infiltrado perineural, siendo estos hallazgos más frecuentes de lo reportado anteriormente en el LA.
Por otro lado, en ocasiones puede confundirse el LA con la micosis fungoide (MF) e incluso algunos autores defienden la relación entre ambas, sugiriendo la capacidad del LA de progresar a MF7.
El diagnóstico es clínico-patológico y debe plantearse el diagnóstico diferencial entre las otras dermatosis purpúricas pigmentadas, micosis fungoide, liquen striatus, blaschkitis, contusiones traumáticas, dermatitis de contacto o histiocitosis de Langerhans1,8.
El pronóstico de la enfermedad es variable e imprevisible, siendo habitual la resolución espontánea con recidivas posteriores3,4,9. En cuanto a su tratamiento se han propuesto varias alternativas, entre ellas los corticoides tópicos, la fototerapia o los inhibidores de la calcineurina, aunque hoy en día no existe una opción realmente eficaz4.
Se presenta un LA segmentario en un paciente de fototipo alto, hecho que influye en la tonalidad de la lesión, no siendo apreciable el halo característico dorado y con un aspecto más pigmentado del habitual. La dermatoscopia y el estudio histológico permitieron el diagnóstico adecuado de la lesión. En la literatura se ha descrito el LA neonatal10, pero no hemos hallado ningún otro caso congénito. A pesar de ello, la lesión descrita en la primera exploración neonatal y la hallada en el paciente 9 años después coincidían en la localización. Además, los familiares del paciente la referían como la misma lesión. Todo ello apoyaría su carácter congénito, si bien no podemos asegurarlo, puesto que no se realizó ningún seguimiento dermatológico del paciente tras el nacimiento.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.