El voriconazol es un antifúngico triazol de segunda generación, que actúa inhibiendo la enzima citocromo p450, necesaria para la síntesis de ergosterol, que mantiene la integridad de la pared celular fúngica1,2. Su uso fue aprobado en 2002 por la Food and Drug Administration (FDA) para el tratamiento de infecciones fúngicas graves que incluyen Fusarium y Aspergillus especies1. Entre sus efectos adversos, destacan las alteraciones visuales, la elevación de transaminasas, las molestias gastrointestinales y las erupciones cutáneas, que incluyen fotosensibilidad, queilitis y xerosis3,4. Además, se ha asociado su uso prolongado con la aparición de lentigos solares, queratosis actínicas, carcinomas espinocelulares e, incluso, se ha descrito algún caso de melanoma cutáneo1. Los pacientes que desarrollaron carcinomas espinocelulares estaban en su mayoría inmunodeprimidos (trasplantados de médula ósea, de células madre o de pulmón)5,6.
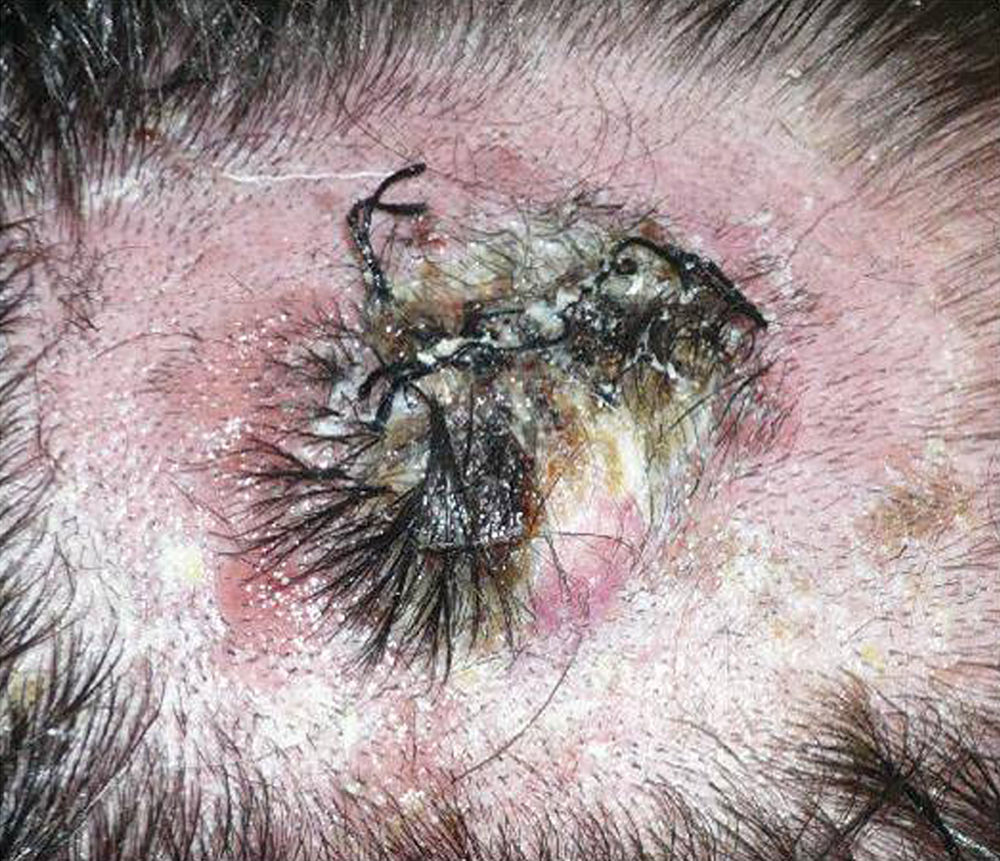
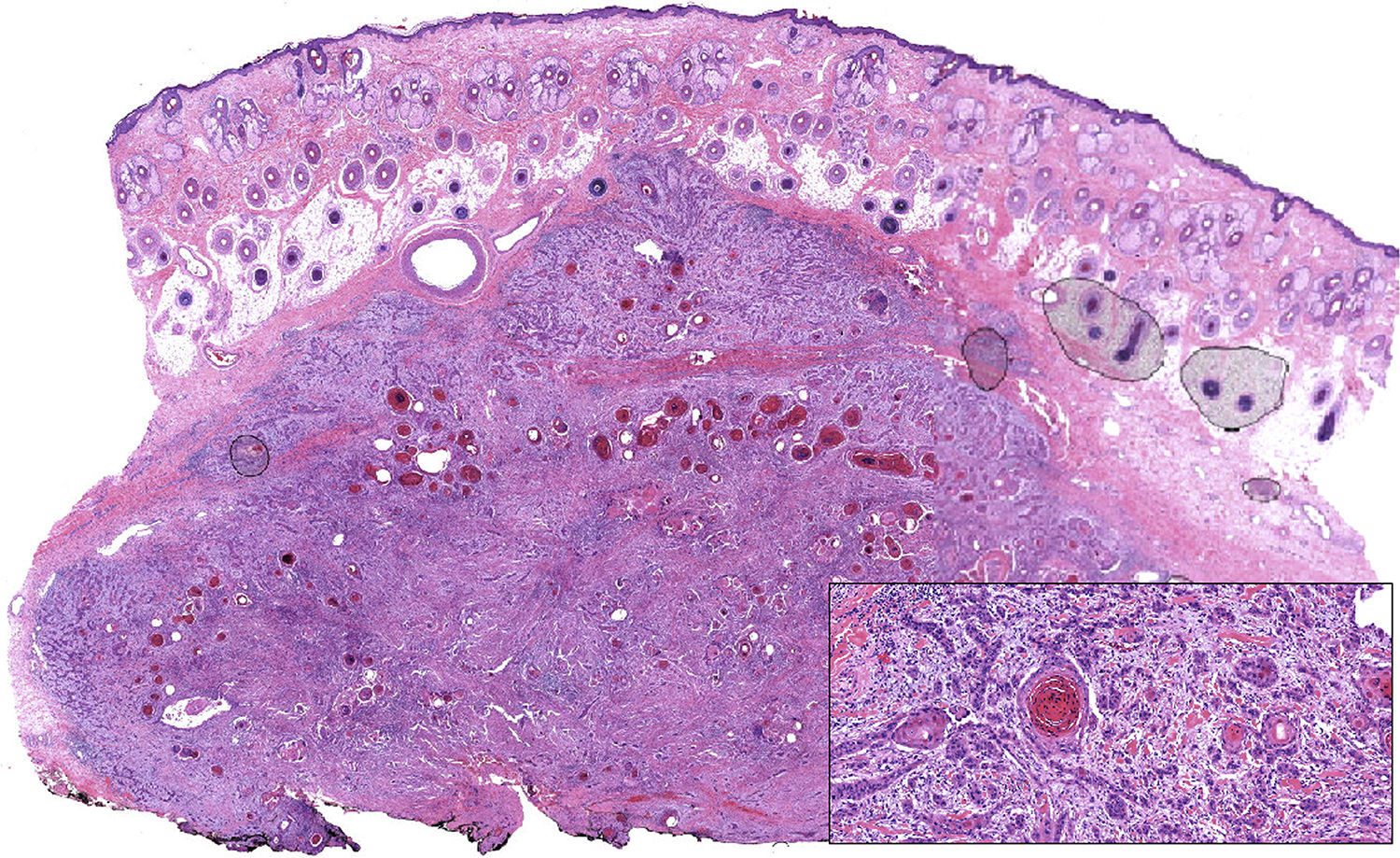
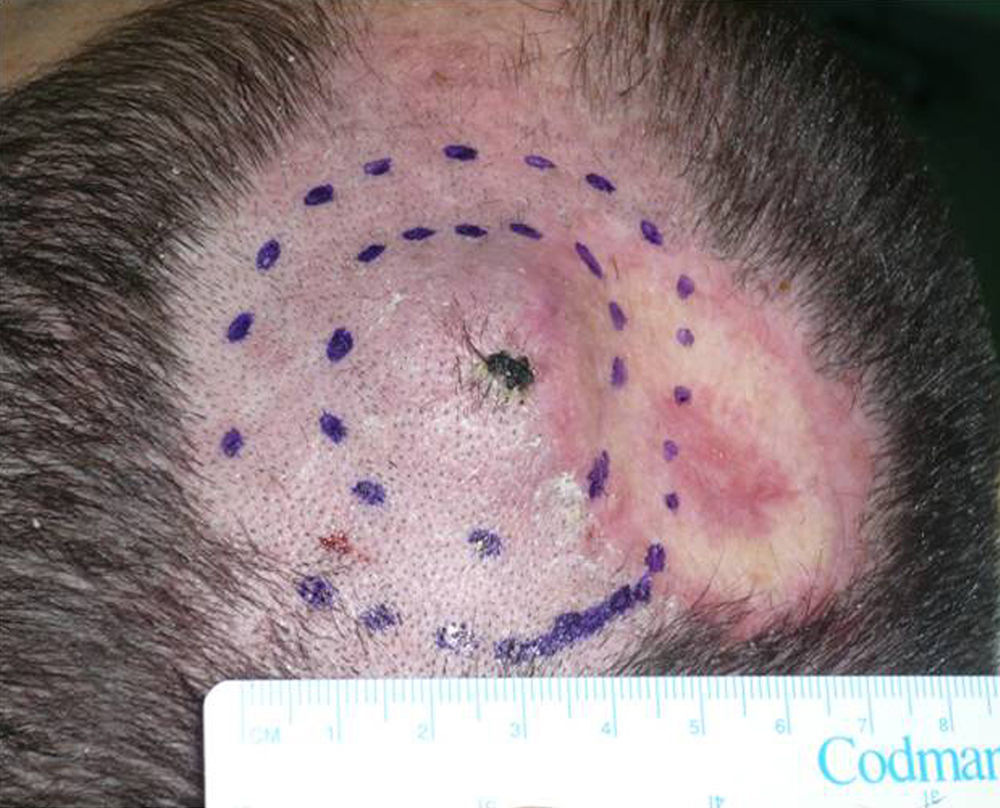
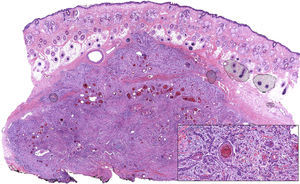
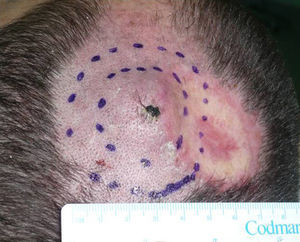
Se presenta el caso de un varón de 30 años, fototipo ii de Fitzpatrick y con fotoexposición baja, diagnosticado de fibrosis quística, que en 1998, a los 17 años de edad, recibió un trasplante bipulmonar. Se le pautó tratamiento inmunosupresor con tacrolimus, prednisona y micofenolato mofetilo. En 2007, a raíz de una tuberculosis y aspergilosis pulmonar, precisó de una lobectomía inferior derecha e inició tratamiento antifúngico con voriconazol. En 2011, después de 3 años de tratamiento con voriconazol, desarrolló un nódulo de crecimiento rápido en la región parietal izquierda y múltiples queratosis actínicas en el resto del cuero cabelludo (fig. 1). Se procedió a la exéresis del tumor mediante cirugía micrográfica de Mohs y cierre mediante un injerto de piel total. El estudio histológico mostró un carcinoma espinocelular moderadamente diferenciado (fig. 2) con los márgenes libres de tumor. Una vez confirmado el diagnóstico, se suspendió el tratamiento con voriconazol. Tres meses después, el paciente presentó una recidiva próxima al injerto cutáneo en la región parietal izquierda (fig. 3). Se procedió a la exéresis de la misma, observándose adherencia a la cortical, por lo que la extirpación incluyó el periostio y una osteotomía de la tabla externa. Semanas después, el paciente presentó metástasis ganglionares cervicales, tanto izquierdas como derechas, por lo que se procedió a la realización de un vaciamiento ganglionar bilateral (4/29 ganglios positivos en el lado derecho y 1/32 en el lado izquierdo), con posterior radioterapia adyuvante (dosis de 50Gy con sobredosificación del nivel ii hasta 60Gy). Tras 6 meses libre de enfermedad, el paciente presentó recidiva ganglionar cervical derecha, con extensión microscópica a tejidos blandos circundantes, que se extirpó completamente. Actualmente, está pendiente de tratamiento adyuvante.
Los pacientes con inmunosupresión crónica presentan, con mayor frecuencia que la población general inmunocompetente, tumores cutáneos, que suelen ser más agresivos. Además, pese al escaso número de casos descritos en la literatura, existe una evidencia cada vez mayor que relaciona el tratamiento prolongado con voriconazol en pacientes inmunosuprimidos con la aparición de carcinomas espinocelulares cutáneos múltiples, más agresivos y con mayor tendencia a la recidiva local que los observados en la población general5-7. Aunque en este caso ha de considerarse la inmunosupresión prolongada del paciente como un factor importante, tanto en el desarrollo del carcinoma espinocelular como de su curso tan agresivo, lo más probable es que el tratamiento prolongado con voriconazol haya sido el factor determinante. Hasta el momento, se han descrito al menos 18 casos de carcinomas espinocelulares (2 niños y 16 adultos)8, todos localizados en áreas fotoexpuestas, como la región facial, la cervical y el dorso de manos, estando afectado el cuero cabelludo solo en 6 de estos casos8.
El mecanismo implicado en la aparición de estos tumores no está claro. Un efecto fototóxico repetido, intenso y extenso en áreas fotoexpuestas podría explicar la aparición de lesiones preneoplásicas, como queratosis actínicas, que posteriormente evolucionarían a carcinomas espinocelulares. Normalmente, la carcinogénesis inducida por la luz solar se explica por daño en el ADN celular, siendo, en este caso, el voriconazol y/o sus metabolitos los responsables, bien directamente o por estrés oxidativo8.
Hay que prestar especial atención a la hora de prescribir voriconazol a pacientes inmunosuprimidos, sobre todo si se prevé que el tratamiento vaya a ser de larga duración o si el paciente presenta un fototipo bajo (i-ii).2,8 Por lo tanto, serían recomendables un seguimiento estrecho de estos pacientes y medidas de protección solar, entre las que se incluyen evitar la exposición solar y utilizar prendas adecuadas y una crema fotoprotectora2,4. En algunos casos podría ser necesario suspender el tratamiento con voriconazol y debería considerarse la necesidad de sustituirlo por otro agente antifúngico con un espectro adecuado (especialmente posaconazol o itraconazol)2.