El adelgazamiento epidérmico (AE) (consumption of the epidermis, epidermal effacement) es un hallazgo histológico que puede observarse en algunos melanomas malignos1–4. Consiste en un adelgazamiento o en la desaparición de capas celulares epidérmicas en la zona suprayacente al melanoma1,2. Hantschke et al1 encuentran AE en 88 de 102 melanomas (86%) y solo en 12 de 125 nevus de Spitz (9,6%).También estudian 61 lesiones spitzoides sin «diagnóstico claro» y tras realizarles técnicas de hibridación genómica encuentran AE en 6 de 42 (14%) lesiones que fueron reclasificadas como benignas y en 14 de 19 (74%) que fueron reclasificadas como malignas. Walters et al2 encuentran AE en 92 de 213 melanomas (43%), solo en 4 de 94 (4,2%) melanomas in situ/nevus con displasia severa y en ninguno de 146 nevus benignos (114 nevus con displasia leve, 8 nevus congénitos y 24 nevus comunes). Es decir, el AE se podría utilizar, con cierta prudencia, como un criterio más a favor de melanoma maligno cuando se realiza diagnóstico diferencial entre melanoma y nevus de Spitz y/o nevus con displasia.
A pesar de que este hallazgo se observaría con cierta frecuencia en los melanomas (Hantschke et al1 y Walters et al2 lo observan en un 86% y un 43% de sus melanomas, respectivamente), existen muy pocos estudios sobre el AE, y pensamos que este signo histológico es poco conocido por la mayoría de dermatólogos.
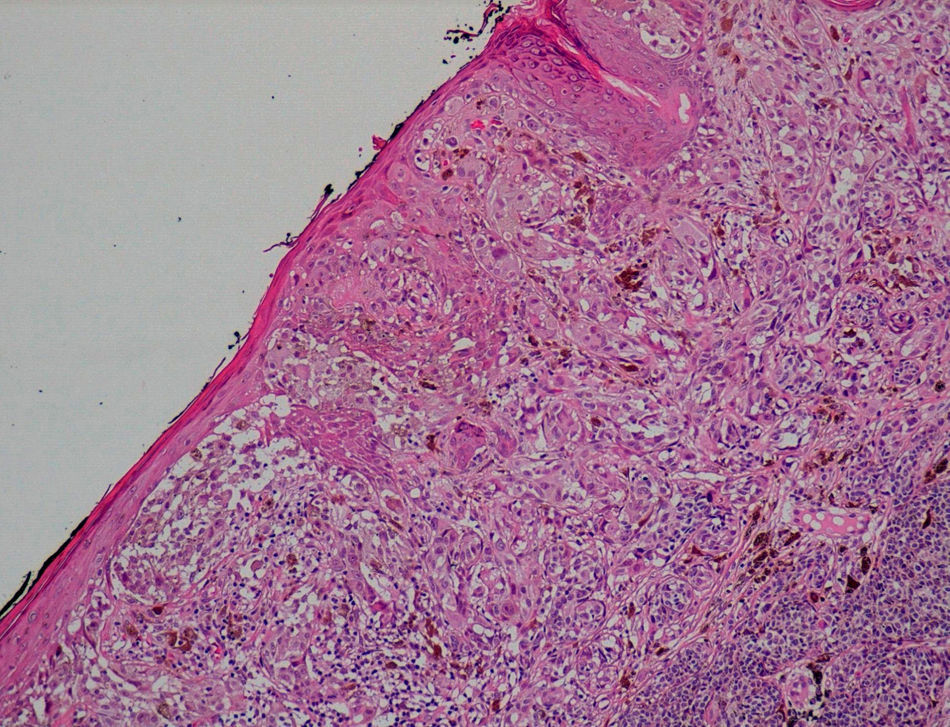
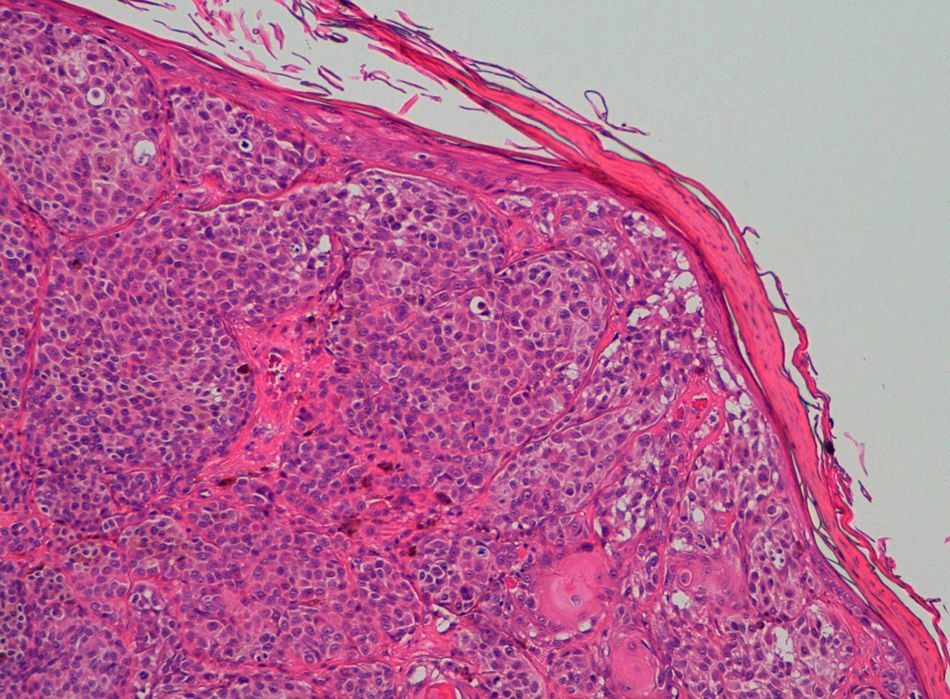
Recientemente hemos observado 2 casos de melanomas malignos donde pudimos comprobar AE. El primero de ellos era un melanoma de extensión superficial (MES) en fase de crecimiento vertical, índice de Breslow 0,95mm, nivel de Clark III, localizado en brazo derecho (fig. 1), y el segundo un MES en fase de crecimiento vertical, índice de Breslow 1,87mm, nivel de Clark IV, localizado en el abdomen (fig. 2). Ambos se habían extirpado a dos pacientes varones, de 51 y 50 años respectivamente.
Respecto a la etiopatogenia del AE, se ha postulado si sería consecuencia de un proceso autoinmune o inmunológico, ya que también se ha observado AE en algunos nevus halo de Sutton (pseudo-AE)1–3; Walters et al2 lo descartan, ya que no encuentran relación entre AE y fenómenos de regresión y/o infiltrado inflamatorio. También podría tratarse de un fenómeno físico, debido a la compresión producida por el crecimiento del tumor1–3, si bien esto no explicaría por qué aparece AE en algunos melanomas finos (con un índice de Breslow bajo) o por qué no existe AE en casi todos los melanomas gruesos. Se ha observado AE en la zona adyacente a áreas de ulceración del melanoma, así como asociado a grietas, hendiduras y áreas de despegamiento epidérmico, por lo que los estudios previos concluyen que el AE sería un hallazgo histológico previo a la ulceración1–4. Hemos observado AE en algunas metástasis epidermotropas de melanoma, en las que, de nuevo podría representar un signo histológico previo a la ulceración.
Serían necesarios más estudios para determinar si el AE se asocia también a un peor pronóstico, tal como ocurre con la ulceración de los melanomas5,6. Además, el AE se observa más frecuentemente en relación con otros factores que también implican un pronóstico peor5,6 (en melanomas malignos con un índice de Breslow mayor, con ulceración, con mayor número de mitosis por campo y en relación con fases de crecimiento vertical2). Hasta que se determine si el AE se asocia a un peor pronóstico (comparable a la ulceración), pensamos que sería conveniente incluir el AE en los protocolos sobre informe histológico del melanoma7. Por otra parte, en un sentido totalmente inverso al AE, se ha descrito que la pseudohiperplasia epidérmica en la zona adyacente al melanoma se asociaría con un mejor pronóstico en melanomas gruesos8.
La cuestión es por qué aparece AE y/o ulceración en algunos melanomas malignos y en otros no, independientemente del tiempo de evolución, del índice de Breslow o de un crecimiento más rápido. Posiblemente, el AE (y por tanto la ulceración posterior) esté causado por la acción de metaloproteasas o se deba a la alteración de determinadas moléculas de adhesión, como la cadherina-E2,3,9,10.