Los miopericitomas (MP) son tumores benignos de partes blandas clasificados por la Organización Mundial de la Salud (OMS) dentro de la categoría de los tumores pericíticos1,2. Se han descrito en la literatura menos de 200 casos de este raro tumor, y no llegan a 30 los que se localizaron en las manos.
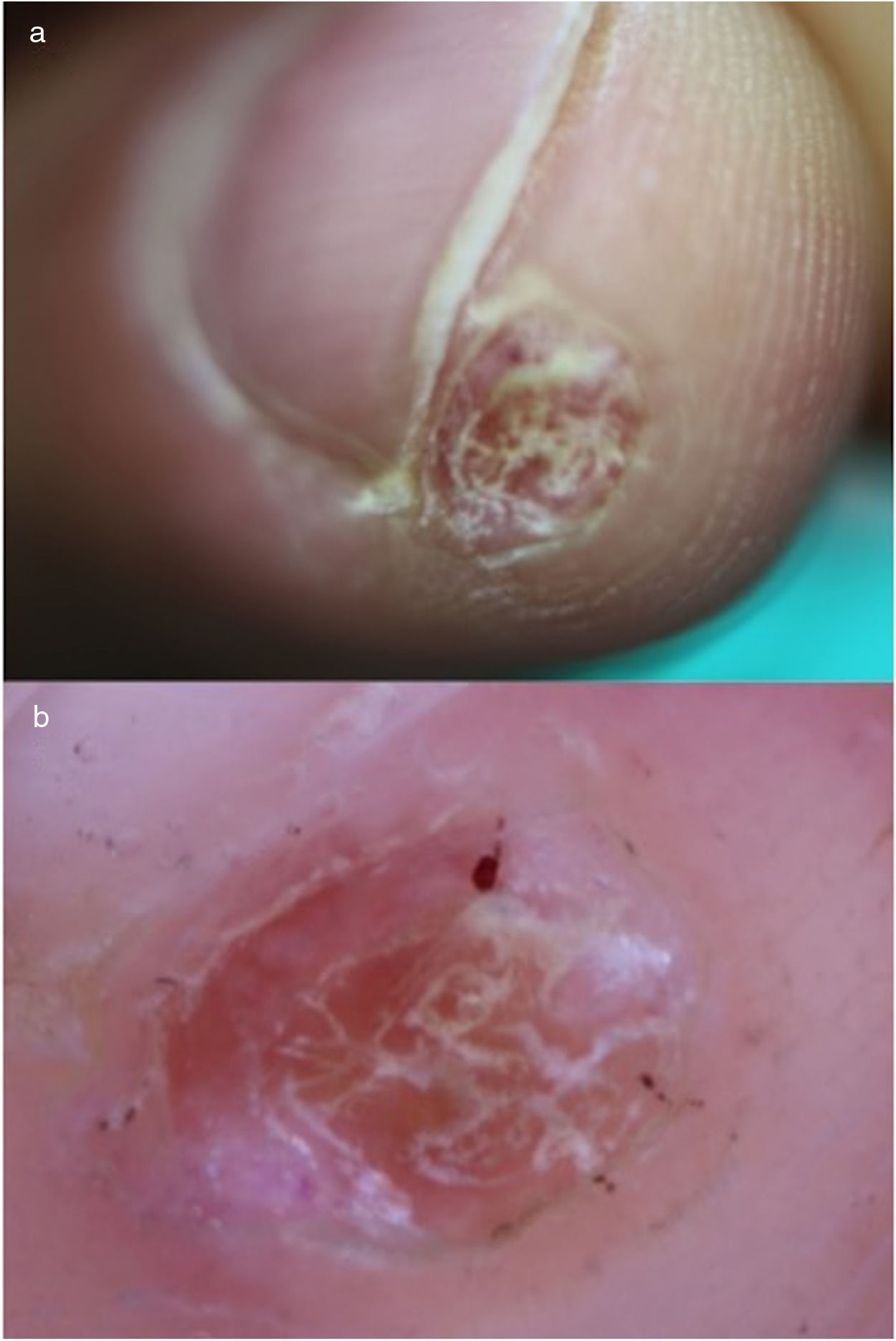
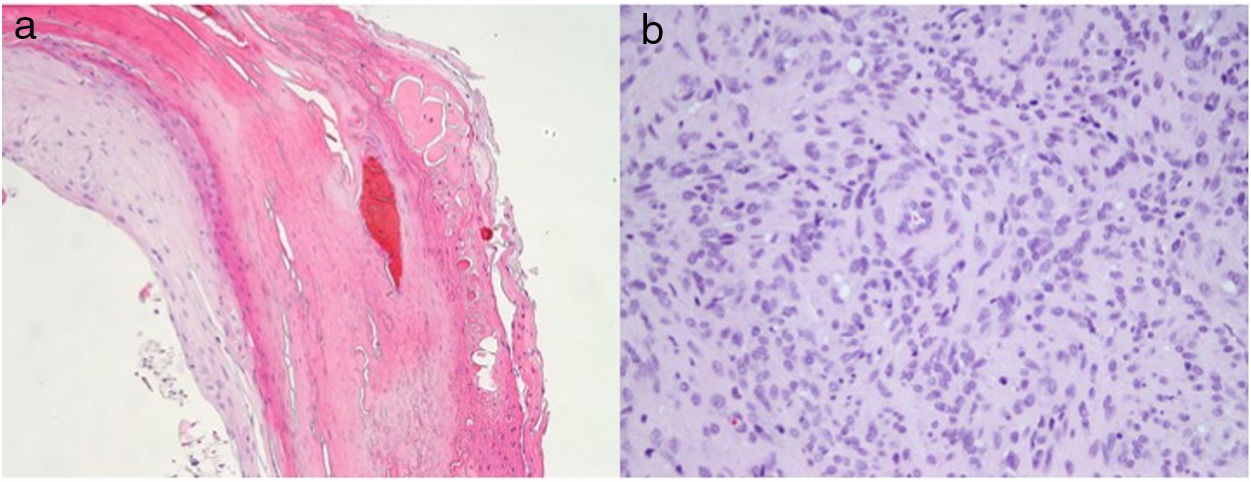
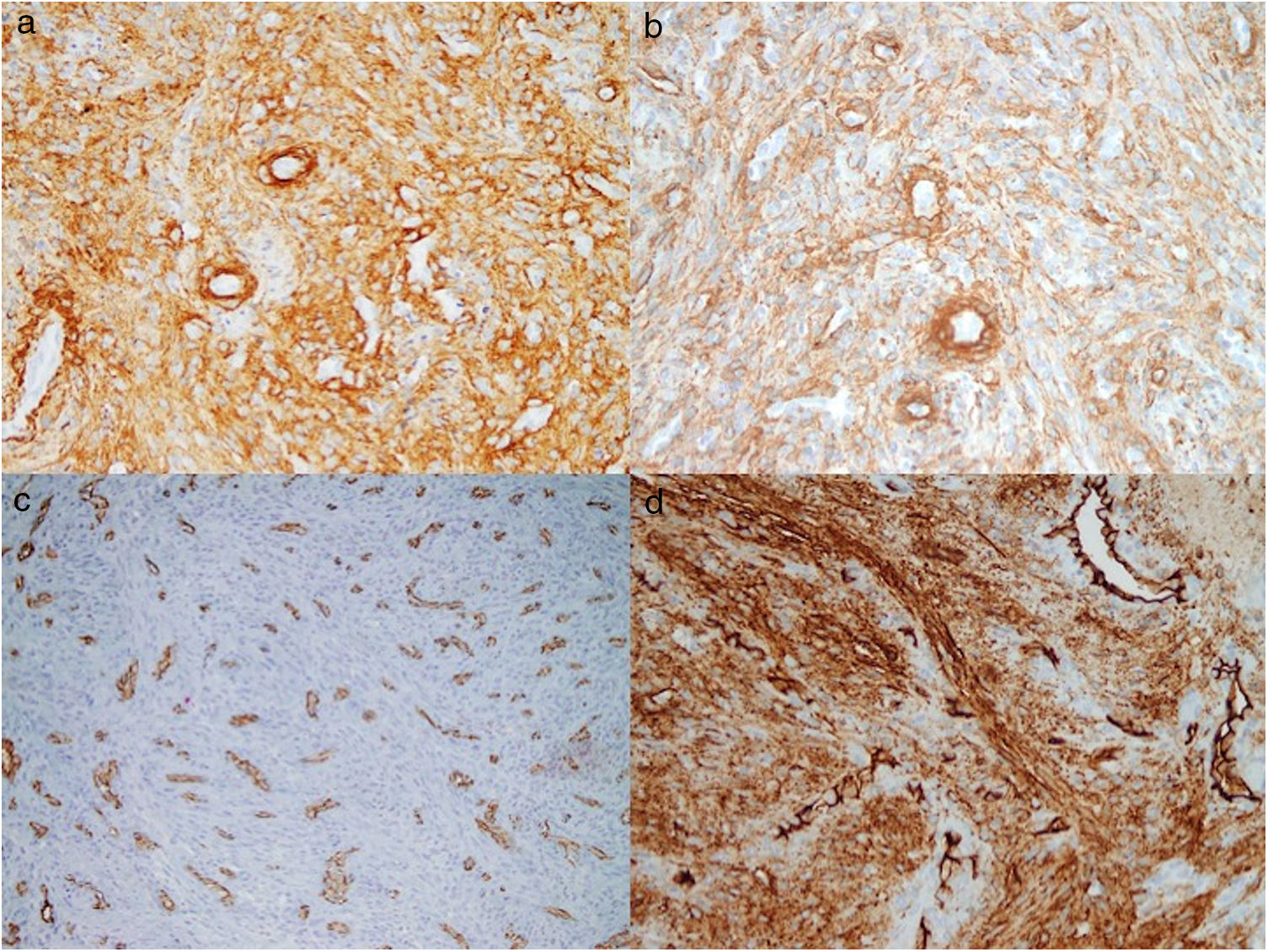
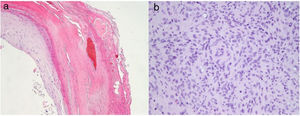
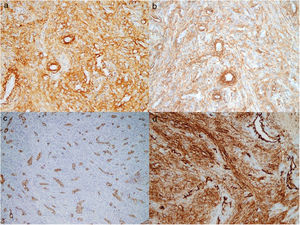
Un varón de 48 años sin antecedentes médicos de interés consultó por una lesión en el pulpejo del tercer dedo de la mano derecha de 9meses de evolución y que atribuía a un traumatismo previo. En la exploración se observó una lesión hiperqueratósica, de 6×4mm de diámetro (fig. 1a). En la dermatoscopia presentaba una coloración rosado-anaranjada con áreas hemorrágicas en la periferia y un collarete bien definido (fig. 1b). El estudio anatomopatológico mostró una hiperqueratosis epidérmica sin atipia y áreas hemorrágicas en el estrato córneo (fig. 2a) En la dermis se observaba una proliferación de células fusiformes dispuestas en haces entrecruzados que rodeaban a vasos de pequeño calibre con las paredes engrosadas y un endotelio sin atipia (fig. 2b). Las células, sobre todo las más cercanas a los vasos, eran positivas para actina y h-caldesmon, y el 10% eran positivas para Ki67 (fig. 3).
Aunque la etiología de los MP es desconocida, se han descrito casos asociados a traumatismos y, en pacientes inmunocomprometidos, al virus de Epstein-Barr3,4.
Clínicamente suelen presentarse como una lesión nodular bien delimitada, de tamaño inferior a 2cm y de crecimiento lento. Se localizan generalmente en las extremidades inferiores, seguido de las extremidades superiores y la cabeza o el cuello, aunque pueden encontrarse en cualquier región anatómica.
Las pruebas de imagen, como la resonancia magnética o la ecografía, son muy poco sensibles para el diagnóstico del MP. En el estudio histológico los MP son tumores circunscritos, no encapsulados, compuestos por células ovaladas de aspecto mioide, sin atipia ni actividad mitótica. Su citoplasma es eosinofílico o anfofílico y suelen disponerse de forma concéntrica alrededor de los vasos. La inmunohistoquímica muestra positividad para actina de músculo liso y h-caldesmon y, habitualmente, negatividad para desmina2,5.
Se han descrito 5 variantes histológicas de MP que pueden corresponder a distintos estadios evolutivos: 1)tipo vascular; 2)similar al tumor glómico; 3)tipo nodular o celular, al cual corresponde nuestro caso; 4)tipo multinodular o bifásico, y 5)similar a un piloleiomioma2. También se ha descrito una variante maligna de MP, que presenta células pleomórficas, un elevado número de mitosis, frecuentemente atípicas, áreas de necrosis y un curso agresivo con capacidad de metástasis y muerte6.
El diagnóstico diferencial histológico de los MP se plantea fundamentalmente con la miofibromatosis, en la que también se encuentran células con una morfología similar a los miofibroblastos pero que se agrupan formando fascículos separados por haces de colágeno. También hay que considerar el tumor glómico, formado por nódulos circunscritos de células glómicas, no encapsulados, rodeados por tejido conectivo, y el angioleiomioma, que suele estar bien delimitado por una cápsula fibrosa de grosor variable y cuyo componente principal son los haces de músculo liso que se disponen entre los vasos formando paquetes entrelazados7.
Únicamente hemos encontrado una referencia sobre los hallazgos dermatoscópicos en el MP, en la cual describen la presencia de vasos arboriformes en la superficie de este8. Las áreas de hemorragia que observamos en la dermatoscopia se relacionan con la presencia de hematíes extravasados en la dermis (figs. 1 y 2), y el área anaranjada sin estructura se corresponde con depósitos de hemosiderina. Las células tumorales en sí mismas no se traducen aparentemente en ningún hallazgo dermatoscópico. El diagnóstico diferencial clínico-dermatoscópico se plantea en nuestro caso con otras lesiones de localización subungueal o digital distal, como la exostosis subungueal, en la que es característico encontrar áreas con ectasias vasculares, hiperqueratosis, onicólisis y ulceración9. En las verrugas palmoplantares se pueden observar áreas pardo-amarillentas sin estructura y glóbulos rojo-negruzcos que se corresponden con vasos trombosados10, que recuerdan a los hallazgos que describimos en el MP. La tungiasis también se puede presentar en la localización digital distal, aunque la observación de un área marrónacea circular con un poro central, que corresponde a la parte posterior del abdomen del parásito11, hace difícil su confusión con un MP.
En el MP, la tasa de recidiva tras la cirugía, incluso incompleta, es inferior al 4%, por lo que este sería el tratamiento de elección6. Esto se confirma en nuestro caso, en el que después de un año de seguimiento no se observó recidiva pese a estar afecto el margen profundo de la exéresis.
En resumen, se expone un nuevo caso de MP, un tumor infrecuente, asociado a un traumatismo previo y que, pese a la extirpación incompleta, permaneció libre de recidiva tras un año de seguimiento. Además, se describe la imagen dermatoscópica de la lesión, de la que solo hemos encontrado una referencia previa en la literatura en la que la descripción de la imagen es diferente a la nuestra. Sería necesario recoger más casos de MP con estudio dermatoscópico para poder establecer un patrón característico del mismo.