INTRODUCCIÓN
El vitíligo es una discromía adquirida frecuente que afecta del 1 al 2 % de la población, sin predilección por raza o sexo y que puede aparecer a cualquier edad. Se caracteriza clínicamente por máculas de color blanco-lechoso, que tienden a localizarse en áreas periorificiales, así como en codos, rodillas, axilas, pliegues inguinales y dorso de manos. La despigmentación se produce por la ausencia histológica y ultraestructural de los melanocitos. Entre las distintas hipótesis que tratan de explicar esta destrucción selectiva de los melanocitos, la teoría autoinmune es la que tiene mayor aceptación en la actualidad, ya que se ha demostrado la presencia de autoanticuerpos y células T citotóxicas dirigidas contra la superficie de estas células, así como la asociación de esta discromía con otras enfermedades autoinmunes 1 .
El tacrolimus es un inmunomodulador cuyo uso de forma tópica se ha aprobado en Europa, Estados Unidos y Japón para el tratamiento de la dermatitis atópica. Actúa en el interior del linfocito T mediante su unión a la proteína FKBP, inhibiendo la actividad fosfatasa de la calcineurina e impidiendo la síntesis de citocinas y la activación de los linfocitos. Debido a este efecto inmunomodulador el tacrolimus tópico se ha ensayado en dermatosis en las que intervienen fenómenos inmunológicos como el liquen plano de mucosa oral, psoriasis facial, dermatitis seborreica, lupus eritematoso, dermatomiositis, liquen escleroso anogenital y vitíligo, con resultados variables 2 . Debido a las limitaciones en cuanto a respuesta, recaídas y efectos secundarios de los tratamientos actuales para el tratamiento de este último cuadro, nos planteamos valorar la aplicación de este nuevo fármaco en nuestros enfermos. El objetivo de este estudio ha sido valorar la eficacia del tacrolimus en el tratamiento del vitíligo en nuestro medio.
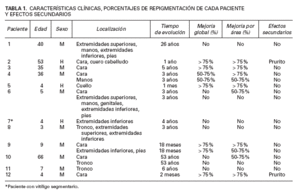
TABLA 1. CARACTERÍSTICAS CLÍNICAS, PORCENTAJES DE REPIGMENTACIÓN DE CADA PACIENTE Y EFECTOS SECUNDARIOS
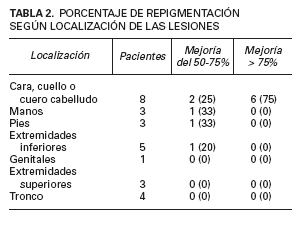
TABLA 2. PORCENTAJE DE REPIGMENTACIÓN SEGÚN LOCALIZACIÓN DE LAS LESIONES
MATERIAL Y MÉTODOS
Durante el periodo del 1 de septiembre de 2003 al 30 de abril de 2004 se realizó en el Servicio de Dermatología del Hospital Insular de Gran Canaria un estudio clínico abierto en 12 pacientes con vitíligo localizado en diferentes áreas, que fueron tratados con tacrolimus tópico al 0,1 % dos veces al día durante un periodo mínimo de 6 meses. Los pacientes fueron admitidos durante los primeros 2 meses del estudio, excluyéndose aquellos que habían recibido algún tratamiento tópico o sistémico durante el mes previo.
La respuesta al tratamiento se analizó mediante la comparación de fotografías digitales obtenidas en la visita inicial, con las de control obtenidas a los 3 y a 6 meses por dos de los autores (PAM y LBH); en caso de discrepancia se valoró según consenso entre ambos. Se consideró la respuesta global de cada paciente, así como la respuesta por áreas tratadas. El grado de repigmentación se evaluó en función de si hubo buena mejoría (repigmentación del 50-75 %) o excelente (repigmentación > 75 %) 3 . Además del grado de repigmentación, se recogieron el sexo y edad de los pacientes, la localización de las lesiones, el tiempo de evolución y los efectos adversos durante el tratamiento.
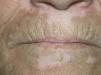
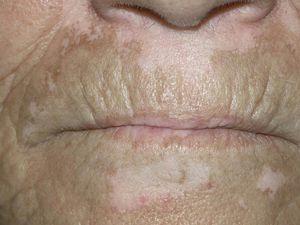
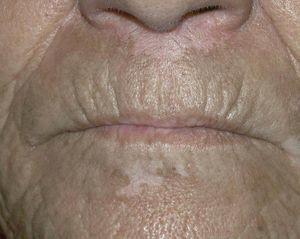
Fig. 1.—Lesiones antes del tratamiento con tacrolimus tópico.
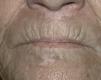
Fig. 2.—Lesiones a los 6 meses del tratamiento.
RESULTADOS
El estudio incluyó 9 mujeres y 3 varones con resultados valorables. La edad media fue de 22 años (4-66 años). Diez pacientes tenían vitíligo de larga evolución (> 1 año) y 2 de reciente comienzo (< 2meses). Las tablas 1 y 2 resumen los resultados. Cuatro pacientes incluidos se retiraron del estudio. Dos de ellos aplicaron el tacrolimus 0,1 % una vez al día con mejoría subjetiva del paciente pero no valorable por mala fotografía; otro sólo realizó el tratamiento durante 2 meses, abandonándolo tras no obtener mejoría y el último tampoco realizó correctamente el tratamiento por comprensión errónea de la posología.
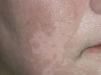
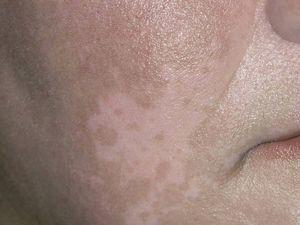
Fig. 3.—Lesiones de vitíligo antes del tratamiento.
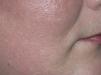
Fig. 4.—Lesiones a los 6 meses del tratamiento.
El 50 % de los pacientes tratados presentó repigmentación con mejoría buena o excelente a los 3 y 6 meses (figs. 1-4). Todos los pacientes con afectación facial consiguieron repigmentar más del 50 % en esta zona. El 33 % de los pacientes con afectación de manos y pies obtuvieron repigmentación buena o excelente y el 16 % de los pacientes con lesiones de vitíligo en extremidades inferiores lograron repigmentación mayor del 50 %. El resto de áreas no respondieron al tratamiento. Todos los pacientes con lesiones de vitíligo de menos de 3 años de evolución obtuvieron repigmentación buena o excelente. Únicamente el 25 % de los pacientes con vitíligo de 3 o más años de evolución lograron repigmentación mayor del 50 %.
Los pacientes que repigmentaron adquirieron el pigmento de forma homogénea y centrípeta, con tonos intermedios entre la lesión inicial y el color de la piel del paciente. No se observó repigmentación perifolicular en forma de islotes en ninguno de los casos.
Los pacientes 3 y 12 obtuvieron repigmentación completa antes de los 3 meses, suspendiendo el tratamiento por su cuenta. Sin embargo, comenzaron a perder la pigmentación lograda, lo que determinó la reintroducción del tacrolimus en estos 2 pacientes, con respuesta final cosméticamente favorable al completar los 6 meses del estudio. El único paciente con vitíligo segmentario no obtuvo ninguna modificación de las lesiones durante los 6 meses de tratamiento. No evidenciamos atrofia u otros efectos adversos salvo prurito durante la primera semana de tratamiento en 2 pacientes con vitíligo en el área de los párpados.
DISCUSIÓN
El vitíligo es un proceso cutáneo de causa desconocida en el que no existe un tratamiento con unas tasas de eficacia elevadas. Las opciones médicas para el tratamiento del vitíligo incluyen la fototerapia en sus diversas modalidades (UVA, UVB y fotoexposición solar con o sin sustancias fotosensibilizantes) y los glucocorticoides tópicos o sistémicos. Los tratamientos quirúrgicos incluyen injertos epidérmicos, miniinjertos autólogos y trasplante de melanocitos cultivados. Ninguno de estos tratamientos asegura la repigmentación ni está exento de riesgos, por lo que cualquier tratamiento que ofrezca cierta eficacia debe ser valorado atendiendo al criterio de riesgo/beneficio4,5 .
En la literatura médica encontramos cinco publicaciones en las que se emplea el tacrolimus como única terapia en el manejo del vitíligo. En dos artículos presentan 4 casos aislados 6,7 y tres publicaciones corresponden a series de paciente 8-10 . La serie de Grimes 8 describe 6 pacientes con vitíligo generalizado que fueron tratados con tacrolimus en diferentes concentraciones (0,03 y 0,1 %) obteniendo buena (50-75 %) o excelente respuesta (75-100 %) en 5 pacientes. En este estudio abierto y con escaso número de pacientes no se especifica la localización de las lesiones ni se analiza la respuesta de cada paciente según el área afectada. Las dos series con mayor número de pacien- 9,10 experimentaron repigmentación buena o excelente (repigmentación > 50 %) en un 45 y un 27 % de los pacientes, respectivamente. El primer estudio, aleatorizado y doble ciego, incluyó 20 niños con vitíligo que fueron tratados con tacrolimus al 0,1 % o clobetasol al 0,05 %, durante 2 meses, obteniendo medias de porcentajes de repigmentación similares (41,3 % frente a 49,3 %) 9 . La segunda serie incluyó 15 pacientes que fueron tratados con tacrolimus tópico durante un mínimo de 45 días obteniendo algún grado de repigmentación hasta en el 87 % de los pacientes. Sin embargo, únicamente el 27 % de los pacientes de esta serie logró una repigmentación superior al 50 % 10 .
En relación al área corporal tratada, ambas series9,10 coinciden en que el área facial y, concretamente la zona de los párpados, es la que mejor respuesta obtiene cuando se trata con tacrolimus al 0,1 %. Más del 50 % de los pacientes con afectación facial obtienen respuesta buena o excelente según las series previas. Esta mejoría del área facial respecto a otras áreas corporales también es evidente con el resto de tratamientos que se utilizan para el vitíligo11 .
En nuestros casos, en un mismo paciente, cuando dos áreas diferentes estaban afectadas y una de ellas comprendía la cara, el grado de repigmentación siempre fue mayor en la región facial. Este hecho sugiere un posible efecto sinérgico con la radiación ultravioleta, como también refleja Castanedo-Cazares al tratar lesiones crónicas de vitíligo con tacrolimus asociado a radiación ultravioleta B de banda estrecha12 . En nuestra serie, la buena respuesta global de las lesiones en la cara también debe ser favorecida por la mayor radiación solar que reciben nuestros pacientes debido a la latitud de nuestra localización geográfica. Dos de nuestros casos (6 y 10 en la tabla 1), aunque no alcanzaron una repigmentación global superior al 50 %, mejoraron en el área facial (50-75 %), lo que sugiere que la cara repigmenta más fácilmente que otras áreas dentro de un mismo paciente. En estos 2 pacientes la repigmentación del área facial se objetivó a partir del tercer mes de tratamiento, por lo que el tratamiento con tacrolimus no debería suspenderse al menos hasta después de 6 meses sin respuesta clínica. Dos pacientes (3 y 12 en la tabla 1) repigmentaron en menos de 3 meses, y suspendieron el tacrolimus, presentando una nueva despigmentación en el área tratada. Al reaplicar el tratamiento, este volvió a ser efectivo al completar los 6 meses. Estas observaciones sugieren que para consolidar la pigmentación quizá sea necesario un periodo mínimo de aplicación o se precise un tratamiento de mantenimiento.
En las series más amplias9,10 , el tiempo de aplicación del tacrolimus tópico fue inferior a nuestro estudio. Además, los pacientes que fueron tratados durante menos de 2 meses no repigmentaron o repigmentaron menos del 25 %10 . Probablemente nuestros pacientes obtuvieron tasas de repigmentación superiores a estos dos estudios porque el tiempo de tratamiento fue más largo (6 meses). En nuestra serie, al igual que Lepe et al9 , no apreciamos islotes perifoliculares de repigmentación, como ocurre con la repigmentación espontánea y la repigmentación que producen los corticoides tópicos. Este hecho plantea la posibilidad de que los melanocitos se regeneren a partir de otras regiones diferentes a las del folículo piloso.
A diferencia del resto de tratamientos para el vitíligo, no se han descrito hasta la fecha efectos secundarios relevantes a corto plazo con el uso de tacrolimus tópico. El único efecto secundario observado, al igual que ocurre en los pacientes con dermatitis atópica que se tratan con tacrolimus tópico, es la sensación temporal de quemazón en una minoría de pacientes al aplicar la pomada. Aunque no hay evidencia de potencial carcinogénico del tacrolimus en seres humanos, un estudio realizado en piel de ratones demuestra que el efecto inmunosupresor del tacrolimus acelera la carcinogénesis en estos roedores13 . Estos hallazgos, aunque no son directamente extrapolables a los seres humanos, deben tenerse en consideración cuando se plantee un tratamiento prolongado con este fármaco.
Nuestros resultados, al igual que las series anteriores, sugieren que el tacrolimus tópico puede ser una alternativa válida en el tratamiento del vitíligo en el área facial, especialmente los párpados, donde otras modalidades terapéuticas se desaconsejan por los posibles efectos secundarios. Creemos que entre las opciones existentes para el tratamiento del vitíligo debe considerarse el empleo de tacrolimus tópico al 0,1 % en las lesiones localizadas en la cara, durante un periodo mínimo de 6 meses, necesitándose estudios controlados para determinar la estabilidad de la repigmentación conseguida, la necesidad de realizar un tratamiento de mantenimiento, la posibilidad de combinación con radiación ultravioleta y los posibles efectos secundarios a largo plazo.
Correspondencia:
Pablo Almeida. Servicio de Dermatología. Hospital Insular de Gran Canaria. Avda. Marítima del Sur, s/n. 36016 Las Palmas pablojalmeida@canariastelecom.com
Recibido el 23 de agosto de 2004. Aceptado el 28 de diciembre de 2004.