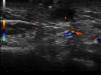
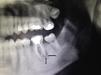
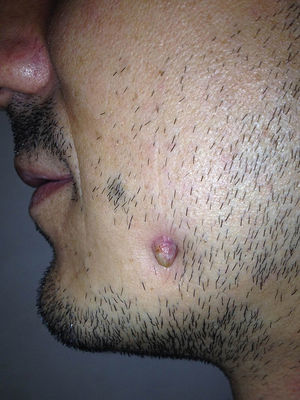
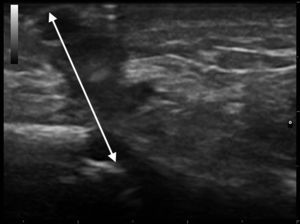
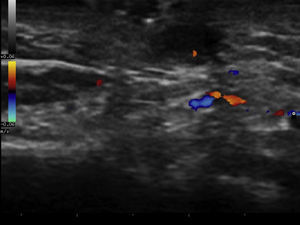
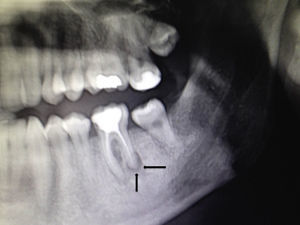
Varón de 32 años de edad, sin antecedentes médicos de interés, que acudió a consulta de dermatología por presentar un tumor en forma de cuerno cutáneo engastado en la piel, situado en la rama horizontal mandibular izquierda (fig. 1). En la exploración de la cavidad oral no se apreciaron alteraciones. Refería dolor a la palpación en esa zona. Había realizado tratamiento con pomada tópica de mupirocina 2% sin notar mejoría. Se realizó ecografía cutánea en modo B (Esaote®, Génova, Italia, sonda 18MHz) donde pudimos observar una estructura hipoecogénica en banda, algo tortuosa y medianamente delimitada que alcanza la superficie de la cortical ósea mandibular (fig. 2). El estudio mediante modo doppler mostró vascularización en la zona circundante a dicho trayecto, revelando signos inflamatorios que se complementaban con un contorno hipoecogénico mal definido en modo B (fig. 3). Con el diagnóstico de fístula dentocutánea el paciente fue derivado al servicio de cirugía maxilofacial, donde se completó el estudio con una ortopantomografía, detectándose una imagen radiolúcida apical que englobaba la raíz posterior del primer molar izquierdo (fig. 4). Se realizó tratamiento conservador mediante endodoncia y restauración, con una obturación de amalgama, curando la fístula cutánea en 20 días.
Las fístulas cutáneas de origen dental suelen ser el resultado de una necrosis pulpar y de una periodontitis crónica apical. Generalmente los pacientes no asocian estas lesiones en la cara a una enfermedad dental, ya que no siempre tienen dolor asociado1. En muchas ocasiones son diagnosticadas como lesiones dermatológicas, prescribiéndose tratamientos erróneos e innecesarios para el paciente, que no ve resuelto su problema, y retrasando el tratamiento endodóntico que eliminará la infección dental con el consiguiente cierre y cicatrización de la fístula extraoral. El diagnóstico habitualmente ha sido realizado mediante la inspección, palpación y una ortopantomografía. Según la localización del absceso dará lugar a una fístula intraoral o a un trayecto fistuloso hacia la piel, siguiendo el camino de menor resistencia2 perfilado por las inserciones musculares3, ocurriendo con más frecuencia en los dientes-molares mandibulares (80%) que en los maxilares (20%)4. También pueden localizarse en la región nasal, nasolabial, pliegues y canto interno del ojo5,6. La desembocadura de la fístula a nivel cutáneo presenta un aspecto eritematoso y estará ulcerada si se encuentra en fase aguda. La piel perilesional suele estar ligeramente deprimida5–7. En ocasiones es posible palpar un cordón fibroso que une la zona cutánea donde la fístula se hace visible con el diente/molar causante del proceso patológico. También es factible apreciar la salida de material purulento a través del orificio cutáneo al presionar sobre el cordón fibroso5,6.
El diagnóstico diferencial incluye: quistes odontogénicos, reacción por cuerpo extraño, fístulas de las glándulas salivales, granuloma piogénico, lesiones tumorales o procesos infecciosos, así como la osteonecrosis maxilar por bifosfonatos, especialmente si las fístulas son múltiples8.
No se ha establecido un tratamiento efectivo, aunque el tratamiento conservador parece ser la conducta más recomendable, evitando desbridamientos agresivos debido a las recidivas y a las secuelas posteriores9,10.
Recientemente Shobatake et al. han publicado 3 casos de fístulas dentocutáneas diagnosticadas por ecografía5. La ecografía dermatológica muestra un trayecto fistuloso hipoecogénico en banda, algo tortuoso y medianamente delimitado que alcanza la superficie de la cortical ósea con mayor o menor vascularización en el modo doppler, siendo un patrón sonográfico bien definido. Es una herramienta que complementa con rapidez otras técnicas radiológicas, y se presenta como una excelente opción para facilitar el diagnóstico de este tipo de lesiones, incluso en dermatólogos no especialmente diestros en el manejo de la enfermedad oral. Además, posibilita la monitorización terapéutica y la valoración de la probable inflamación asociada, para facilitar una posible profilaxis antibiótica previa a la intervención.