Presentamos un varón heterosexual de 48 años con antecedentes personales de tuberculosis pulmonar 6 años antes y un episodio de herpes zóster (nervio trigémino) hacía 3, que consultó por una lesión tuberosa en el pene de un mes de evolución. Como único síntoma refirió episodios de sangrado ocasionales. No tomaba tratamiento inmunosupresor. No comentó relaciones sexuales de riesgo ni era consumidor de drogas por vía parenteral. No tenía historia previa de enfermedades de transmisión sexual.
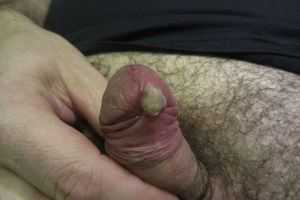
En la exploración física se observó un tumor redondeado y pediculado, de consistencia blanda y de coloración rosada, localizado en el surco balanoprepucial. Sobre la superficie destacó la presencia de un componente hiperqueratósico (fig. 1). No se palparon adenopatías locorregionales ni presentó afectación de la mucosa oral.
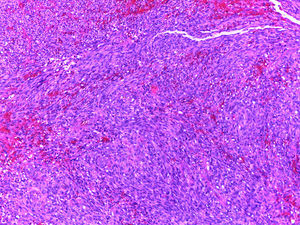
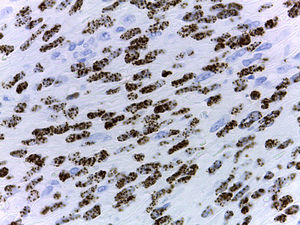
El estudio histopatológico mostró una proliferación de células fusiformes atípicas de núcleo alargado, citoplasma bien definido y aumento de la actividad mitótica (fig. 2). Con las técnicas de inmunohistoquímica se detectó positividad para el marcador CD31 y expresión intranuclear del virus del herpes humano (VHH)-8 (fig. 3). Todos estos hallazgos fueron compatibles con sarcoma de Kaposi clásico en el pene de un paciente inmunocompetente de mediana edad. Para completar el estudio se solicitó un análisis de sangre que incluyó hemograma, bioquímica, anticuerpos antinucleares, marcadores tumorales, poblaciones linfocitarias (B/Th1/Th2/NK), frotis, niveles de beta-2 microglobulina, recuento de inmunoglobulinas y serologías virales (VIH-1 y 2, VHA, VHC, VHB, VHH-6, VHH-7, VHH-8, virus de Epstein-Barr, citomegalovirus, HTLV-1 y 2 y virus varicela zóster). Todas las determinaciones resultaron normales, excepto la serología para el VHH-8, que fue positiva. El estudio de extensión mediante TAC toracoabdominopélvica no mostró hallazgos significativos. En la consulta de Inmunología se descartó una posible inmunodeficiencia.
El tumor se extirpó con bordes quirúrgicos libres de neoplasia, y tras 9 meses de seguimiento el paciente no ha presentado recidiva local ni aparición de lesiones a distintos niveles de la superficie cutánea.
El sarcoma de Kaposi es un tumor derivado de células de estirpe endotelial. Presenta un curso clínico variable que puede mudar desde una afectación mínima mucocutánea hasta la progresión sistémica hacia órganos internos, lo cual depende del origen, la edad, el sexo y el estado inmunológico del paciente. Se describen 4 tipos de sarcoma de Kaposi: clásico, endémico, iatrógeno y asociado a VIH. El sarcoma de Kaposi clásico típicamente ocurre con más frecuencia en el área mediterránea y el este de Europa, en edades comprendidas entre los 50-70 años y con una proporción hombre:mujer variable según las series entre 3:1 y 10:1. La localización cutánea más frecuente del sarcoma de Kaposi clásico suele ser los miembros inferiores; por el contrario, la afectación del pene es extremadamente rara. En pacientes infectados por el VIH, la afectación peneana se estima entre el 2-3% como primera manifestación, presentando un curso más agresivo1. Sin embargo, en pacientes negativos para el VIH solo se han descrito 15 casos en la literatura inglesa de los últimos 20 años2. Es importante tener en cuenta que en casos similares al nuestro (paciente joven con historia de infecciones por micobacterias, virus herpes y con un sarcoma de Kaposi clásico) es necesario realizar un estudio para descartar algún tipo de inmunodeficiencia primaria solicitando poblaciones linfocitarias T (Th1 y Th2), B y NK, así como la cuantificación de las inmunoglobulinas3. Para el estudio de las inmunodeficiencias secundarias o adquiridas, se solicitarán serologías virales tales como VIH, VHH-8, HTLV-1 y 2 y virus de Epstein-Barr, entre otros, así como frotis sanguíneo, marcadores tumorales y anticuerpos antinucleares.
El diagnóstico diferencial incluye: granuloma piogénico, molusco contagioso, condiloma acuminado y papulosis bowenoide4; si se aprecian lesiones múltiples hay que descartar también angiomatosis bacilar. La escisión quirúrgica local, como en nuestro caso, está indicada sobre todo en lesiones únicas y de pequeño tamaño. También se han utilizado con buenos resultados la vinblastina intralesional, la crioterapia, la electrocoagulación, técnicas de láser, la radioterapia, el interferón alfa y beta intralesionales, la terapia fotodinámica, las mostazas nitrogenadas e imiquimod. La quimioterapia y la radioterapia se suelen reservar para casos extensos y con afectación visceral5,6.