INTRODUCCIÓN
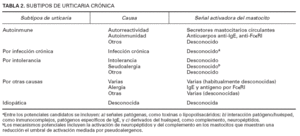
La urticaria crónica se define por la presencia de habones que se prolongan durante más de 6 semanas (tabla 1). Afecta principalmente a pacientes adultos y suele ser dos veces más frecuente entre las mujeres que entre los varones. La identificación de factores responsables de la cronicidad del proceso en porcentajes varía de unas series a otras en un 20-50 % 1-4 . La urticaria suele mantenerse crónica por varios motivos (tabla 2). Se ha descrito asociada a enfermedades autoinmunes, como enfermedad tiroidea 5 , lupus eritematoso 6 , dermatomiositis 7 , vitíligo y presencia de autoanticuerpos circulantes (antiperoxidasa, antinucleares, antirreceptor de la inmunoglobulina E [IgE], anti-IgE). Se ha vinculado también a trastornos linfoproliferativos 8 .
El mastocito desgranula habitualmente sus mediadores a través de la unión, en su superficie, de un alergeno con dos IgE. No es irracional pensar que ciertos autoantígenos y/o anticuerpos, interactuando con el receptor de la IgE (FcRI) o bien con la propia IgE, podrían activar al mastocito. Se ha demostrado por prueba de liberación de histamina en basófilo humano y en mastocito cutáneo que entre el 30 y el 50 % de los pacientes con urticaria crónica poseen autoanticuerpos séricos funcionales in vitro . La diana de éstos es el FcRI de la IgE o bien la propia IgE unida a su receptor. Por inmunoanálisis, se ha observado en el 30-40 % de sueros de urticarias crónicas la presencia de anticuerpos anti-FcRI (tabla 3). Estos anticuerpos no inducen siempre desgranulación del mastocito, capacidad que dependería de la especificidad del epítope por el anticuerpo, de la subclase de IgG o de la implicación del complemento. Los sueros de ciertos pacientes con urticaria crónica inducen liberación de histamina y no poseen IgG anti-FcRI, por lo que quizás existan otros factores susceptibles de inducir liberación de histamina 9 .
TABLA 1. URTICARIAS DE CURSO SUPERIOR A SEIS SEMANAS
TABLA 2. SUBTIPOS DE URTICARIA CRÓNICA
La incidencia de enfermedad autoinmune tiroidea en la urticaria crónica es superior a la de la población general 10,11 . Se ha encontrado IgE antiperoxidasa (TPO) capaz de inducir la desgranulación del mastocito, lo cual permitiría explicar el vínculo patogénico con las enfermedades tiroideas 12 .
Este trabajo prospectivo revisa, en la diversidad clínica de la urticaria crónica, los enfermos de nuestra serie que mostraron fenómenos de autoinmunidad que apoyen el concepto de urticaria crónica autoinmune.
TABLA 3. EXPLORACIONES COMPLEMENTARIAS EN LA URTICARIA CRÓNICA
MATERIAL Y MÉTODOS
Sujetos del estudioSe incluyeron pacientes visitados desde agosto de 1999 hasta diciembre de 2003 en la consulta externa dedicada a Urticaria del Servicio de Dermatología (n = 274 casos de urticaria) y enfermos referidos por otros colegas, dermatólogos, alergólogos, médicos de atención primaria, etc. Todos los pacientes fueron sometidos a una detallada anamnesis sobre la duración de la urticaria y de los habones, el tamaño, el color, la localización y la frecuencia de las lesiones, los estímulos físicos precipitantes, los síntomas asociados y los factores desencadenantes. Se realizaban exploraciones complementarias y pruebas de provocación protocolizadamente en función de la anamnesis (tabla 3).
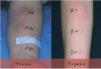
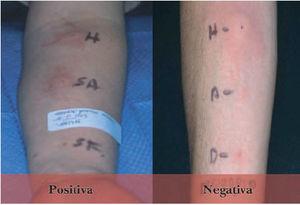
Fig. 1.Prueba del suero autólogo. A) positiva; B) negativa.
Prueba del suero autólogoLa prueba del suero autólogo es útil para el rastreo in vivo de la presencia de autoanticuerpos en el suero de pacientes afectados de urticaria crónica capaces de liberar histamina. Tiene una sensibilidad y especificidad del 80 %. Se basa en poner en contacto proteínas intravasculares de elevado peso molecular al contacto directo con mastocitos extravasculares. El suero a probar se obtiene de sangre recogida en un tubo sin aditivos, reposada a temperatura ambiente (15 min) y posteriormente centrifugada a 5.000 g (15 min). Se inyectan 50 l de suero intradérmicamente en la zona volar del antebrazo evitando las zonas donde 24 h antes había habones. El control positivo es histamina y el negativo solución salina isotónica. La prueba se valora como positiva si se produce un habón en el punto de inyección de 1,5 mm de diámetro superior a la reacción observada en el punto de inoculación del suero salino, en la lectura practicada a los 30 min (fig. 1)13 .
Prueba de liberación de histamina por el basófiloSe comprueba in vitro la actividad liberadora de histamina del suero de los pacientes con prueba del suero autólogo positiva estudiando su capacidad de liberar histamina por el basófilo14 . Primero, se aíslan leucocitos de donante a partir de 10 ml de sangre completa recogida en un tubo con litio y heparina. Se mezclan con 2 ml de una solución de dextrano-glu-cosa, ambos al 3 %, y 0,15 M de suero salino. La mezcla sedimenta durante 90 min, se retira el sobrenadante, y las células se sitúan en tubos cónicos de 15 ml que han sido lavados dos veces con HBSS-HSA a pH 7,4. Se resuspenden las células en HBSS-HSA con 2 mM CaCl2, 1 mM MgCl2. Para estimular las células con interleucina (IL)-3 se incuban en un tampón con IL-3, durante 15 min a 37 °C (2 ng/ml de IL-3). La liberación espontánea de histamina en presencia de la IL-3 no debe exceder el 5 % del total de histamina liberada. Como control positivo se incuban los basófilos con anti-IgE (3 g/ml, Caltag, Burlingame, CA, USA). Posteriormente, se incuban 200 l del suero problema en IL-3 con 200 l de una suspensión de leucocitos durante 30 min, más 500 l de un tampón que contiene calcio y magnesio también 30 min a 37 °C. Tras la incubación, se separa el sobrenadante por centrifugación a 1.000 g durante 10 min a 4 °C y se determina la liberación de histamina. Se hierven dos alícuotas de células para medir el contenido total de histamina de los basófilos. La liberación de histamina se mide mediante fluorometría15 . El resultado se expresa en porcentaje respecto al total del contenido de histamina. La histamina espontánea ha de ser inferior al 5 % del total de histamina. La prueba es positiva si la liberación de histamina es superior al 16 % del total de histamina liberada.
Detección de IgE antiperoxidasa humanaSe seleccionan 12 sueros de pacientes con urticaria crónica y anticuerpos anti-TPO, con o sin función tiroidea alterada para la detección de IgE anti-TPO humana. El sobrenadante sérico de las muestras sanguíneas recogidas en tubos sin aditivos y centrifugadas a 3.000 g durante 7 min a 20 °C se dividió en alícuotas de 0,5 ml. Se ha empleado técnica de análisis de inmunoabsorción ligado a enzimas (ELISA) a diferentes diluciones añadiendo 1 o 3 volúmenes de una solución tampón (PBS150 pH 7,8, Tween 20 0,0025 %, BSA 0,5 %) al suero problema. Los niveles de IgE anti-TPO consideraban las dos diluciones (media ± DE). Los valores de referencia de la IgE antiperoxidasa se determinaron en células de mieloma de ratones transgénicos Sp1.4 secretores monoclonales de IgE anti-hTPO humano (gracias a S. Mclachlan, Los Ángeles) y que servían para calibrar cada ELISA. De un estudio amplio en 230 personas sanas, se concluyó que los títulos de IgE anti-TPO no patógenos son inferiores a 3,3 U/ml (HJ Peter, resultados no publicados).
RESULTADOS
Valoración etiológicaDe los 274 casos de urticaria evaluados en la unidad desde agosto de 1999 hasta diciembre de 2003, 235 eran pacientes afectados de urticarias de curso crónico. De entre ellos, 63 mostraban urticarias físicas o de contacto (dermográfica, colinérgica, a frígore, solar, por presión y acuagénica) diagnosticadas mediante prueba de provocación. La mayoría (166) correspondían a urticarias crónicas. La relación de sexo mujer/varón era de 2:1 y la edad media de 41,63 ± 14,43 (DE). Se observó por lo menos un factor etiológico o relacionado con el desencadenamiento y/o mantenimiento de la urticaria crónica en el 42,6 % de los casos.
La positividad de la prueba del aliento para la detección de Helicobacter pylori , en nuestra serie fue del 60,93 %. El 40 % de la población sana muestra positividad de la prueba16 . La respuesta terapéutica tanto de la urticaria como de la infección al tratamiento recomendado no fue homogénea. Por esta razón no se ha incluido esta causa en la etiología de la urticaria crónica. Otros factores menos frecuentes incluían parásitos en heces (n = 3), hepatitis B y C (n = 7), aditivos alimentarios (n = 4) o la asociación a litiasis biliar (n = 1).
Los resultados más importantes se asentaban en la búsqueda de patología autoinmune como responsable de urticaria crónica.
Prueba del suero autólogo y liberación de histamina por el basófiloDe un total de 92 pruebas del suero autólogo practicadas hasta diciembre de 2003, el 36,9 % (34 pacientes) fueron positivas. El porcentaje es comparable al obtenido por otros grupos de referencia.
A este subgrupo de pacientes con urticaria crónica y prueba del suero autólogo positiva se les atribuyó, como factor mantenedor de su urticaria, la presencia de anticuerpos IgG circulantes dirigidos al receptor de la IgE o a la propia IgE. Se trataba de pacientes cuya urticaria crónica era grave por su cronicidad, requiriendo un empleo más prolongado de antihista-mínicos17,18 . La falta de eficacia de los antihistamínicos motivó que algunos enfermos dependieran de corticoides sistémicos con un resultado parcial. Se planteó entonces el empleo de ciclosporina A (n = 7) en dosis iniciales de 300 mg/día, controlándose los habones en un periodo medio de un año.
Se ha estudiado la capacidad de liberar histamina por el basófilo de 53 sueros de pacientes con urticaria crónica y prueba del suero autólogo positiva (n = 18) y negativa (n = 25) (fig. 2). La liberación de histamina superior al 16 % se consideraba positiva. La liberación de histamina con anti-IgE fue del 54 % y la liberación basal de histamina del 4,8 %. Existía una buena correlación entre la positividad o la negatividad de la prueba del suero autólogo y la capacidad del suero para inducir desgranulación de histamina por el basófilo. En 5 casos, la prueba de rastreo cutánea fue positiva y la liberación de histamina por el basófilo era negativa. En estos pacientes, la inducción del habón podría atribuirse a factores séricos distintos no identificados. Se observó un caso en el que la negatividad de la prueba del suero autólogo se acompañó de una liberación de histamina por el basófilo superior al 16 %. La prueba del suero autólogo falsamente negativa es posible, por ejemplo, si se hubiera practicado en una zona de la piel en periodo refractario o bien por la presencia de sustancias contaminantes del laboratorio capaces de liberar histamina.
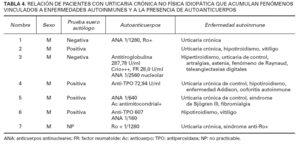
En un subgrupo de enfermos (n = 7) (tabla 4) se registró una acumulación de enfermedades autoinmunes y de autoanticuerpos séricos de relevancia discutible. Se trata de una evidencia indirecta de urticaria de tipo autoinmune. En 5 pacientes pudo observarse, cuando la urticaria ya controlada no requería tratamiento, la negativización de la prueba del suero autólogo y una disminución de la capacidad de liberar histamina por el basófilo. Sirva como ejemplo, una paciente afectada de urticaria crónica, hipotiroidismo, síndrome de Addison y ooforitis autoinmune en tratamiento sustitutivo para sus enfermedades endocrinológicas. Mientras su urticaria crónica con prueba de suero autólogo positiva estuvo activa mostró porcentajes de liberación de histamina por el basófilo del 72,8 %. La urticaria se controló usando exclusivamente anti-H1 a dosis convencionales y un año después pudo ser dada de alta. Se repitió la prueba del suero autólogo que fue negativa y el porcentaje de liberación de histamina por el basófilo disminuyó al 16,8 %.
Fig. 2.Test de interacción de histamina (TLH) en basófilos y correlación con la prueba del suero autólogo (PSA).
TABLA 4. RELACIÓN DE PACIENTES CON URTICARIA CRÓNICA NO FÍSICA IDIOPÁTICA QUE ACUMULAN FENÓMENOS VINCULADOS A ENFERMEDADES AUTOINMUNES Y A LA PRESENCIA DE AUTOANTICUERPOS
Urticaria crónica, enfermedad tiroidea e IgE-antiperoxidasa
El 27,1 % de los pacientes (18 mujeres) con urticaria crónica mostraban una enfermedad tiroidea sub-clínica o activa. Ocho tenían un hipotiroidismo en tratamiento, uno era hipertiroidea y ocho mostraban IgG anti-TPO con función tiroidea normal. Catorce pacientes mostraban anticuerpos antitiroideos positivos, mayoritariamente IgG anti-TPO (n = 14) e IgG antitiroideo (n = 3).
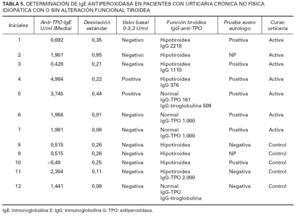
La tabla 5 muestra los resultados de la determinación por ELISA de IgE anti-TPO en 12 sueros seleccionados. La experiencia en 230 personas sanas de Peter et al 12 indica que un título de IgE anti-TPO superior a 3,3 U/ml puede considerarse responsable de urticaria. Esto sucedía en dos sueros estudiados (4,984 ± 0,22 U/ml; 3,745 ± 0,44 U/ml). Según Peter et al 12 , este título de autoanticuerpos sería insuficiente para inducir desgranulación del basófilo (resultados no publicados). Títulos iguales o superiores a 15 U/ml permiten demostrar desgranulación de histamina por el basófilo en ratones transgénicos con garantía de reproducibilidad. Para estos estudios se empleó una línea celular de mastocitos de ratón y una línea celular de basófilos de rata, ambos transfectados con el receptor de la IgE humano (FcRI) (las líneas fueron suministradas por Kinet y Jouvin, de Harvard, Boston).
TABLA 5. DETERMINACIÓN DE IgE ANTIPEROXIDASA EN PACIENTES CON URTICARIA CRÓNICA NO FÍSICA IDIOPÁTICA CON O SIN ALTERACIÓN FUNCIONAL TIROIDEA
Ambos casos mostraban IgE anti-TPO circulantes y prueba del suero autólogo positiva sin evidencia de desgranulación de histamina por el basófilo. Una de las enfermas muestra una función tiroidea alterada. Ambas tenían controlada su urticaria sin tratamiento. La estabilidad y el buen control de las urticarias crónicas con anti-TPO circulante estudiadas justificaría, a pesar del periodo de blanqueo terapéutico de 4 semanas, los bajos títulos de IgE antiperoxidasa.
DISCUSIÓN
La urticaria crónica es una enfermedad autoinmune, al menos en un subgrupo de pacientes. La evidencia circunstancial se basa en tres hechos. En primer lugar, un subgrupo de pacientes con urticaria crónica expresa el antígeno de histocompatibilidad (HLA) de clase II DR419 . En segundo lugar, la asociación de enfermedades autoinmunes y la presencia de distintos autoanticuerpos séricos en pacientes enfermos de urticaria crónica. En ocasiones, hemos observado cómo la urticaria precede en años al desarrollo de las otras enfermedades autoinmunes o permitido su detección. Un subgrupo de urticarias crónicas responden muy bien a la inmunoterapia con plasmaféresis, gammaglobulina intravenosa o ciclosporina A. La positividad de la prueba del suero autólogo ha permitido justificar el empleo de inmunomodulación con ciclosporina A, en pacientes resistentes al tratamiento.
La evidencia indirecta de la importancia de la autoinmunidad en la patogenia de la urticaria crónica se basa en modelos animales que emplean ratones transgénicos orientados al estudio de esta enfermedad9 . La evidencia directa reside en la detección de autoanticuerpos funcionales antirreceptor de la IgE y de FcRI-IgE, en la basopenia explicada por secuestro o destrucción de la célula diana y en la transferencia pasiva9 .
En nuestra serie se ha encontrado un diagnóstico etiológico en el 42,6 % de casos de urticaria crónica.
Ha sido muy útil incorporar al protocolo de estudio la práctica de la prueba del suero autólogo, hoy día la única prueba de rastreo válida para la detección de urticaria crónica mantenida por la presencia autoanticuerpos funcionales frente a la IgE o bien su receptor en la superficie del mastocito. La enfermedad autoinmune más prevalente detectada era la tiroidea. La IgE anti-TPO se observaba elevada en pacientes con y sin alteración de la función tiroidea. En 2 casos se pudieron encontrar concentraciones de IgE-anti-TPO que podrían ser consideradas patológicas.
Del tratamiento diario de los pacientes con urticaria crónica aprendemos a detectar factores etiológicos inmunológicos y no inmunológicos capaces de inducir enfermedad. Sin embargo, en muchos pacientes somos incapaces de explicar la razón por la que el proceso cutáneo se convierte en crónico. Se desconocen muchos aspectos de la urticaria autoinmune y se carece de una prueba serológica para su diagnóstico. La etiología de la urticaria crónica no mediada por anticuerpos es una incógnita. Nuestro trabajo apoya el concepto de urticaria crónica autoinmune en el contexto de la diversidad clínica de la urticaria crónica.
Correspondencia:
Ana M. Giménez-Arnau. Servicio de Dermatología. Hospital del Mar. P.º Marítim, 25-29. 08003 Barcelona. España. 22505aga@comb.es
Recibido el 13 de abril de 2004. Aceptado el 15 de septiembre de 2004.