INTRODUCCIÓN
El carcinoma de células de Merkel, descrito por Toker1 en 1972, es un tumor neuroendocrino de origen cutáneo, raro y agresivo. Aunque recibe ese nombre por la similitud morfológica de sus células con las células de Merkel, en la actualidad se cuestiona que ese sea su origen histogenético. Existen teorías que avalan su procedencia a partir de una célula pluripotencial de la epidermis2-4 . También recibe los nombres de merkeloma y tumor neuroendocrino primario de la piel.
Es un tumor poco frecuente (menos del 1 % de los tumores cutáneos malignos, 100 veces menos frecuente que el melanoma) que se presenta en edades avanzadas de la vida, la mayoría de los casos entre las séptima y octava décadas (media: 69 años) y sólo el 5 % antes de los 50 años 5 . Se distribuye de forma equitativa en ambos sexos 5 . Su etiología es desconocida. Se describen como factores de riesgo la exposición a radiación ultravioleta 5,6 y la inmunosupresión 6,7 . Clínica-mente suele presentarse como una lesión cutánea primaria (75 %) 5 , aunque puede manifestarse como enfermedad metastática. Esta lesión primaria suele ser asintomática y se manifiesta como una lesión tuberosa cupuliforme de coloración rojo-azulada, cubierta de piel intacta y por lo general de tamaño inferior a 2 cm, que experimenta un crecimiento rápido en semanas o meses. La localización más frecuente es la cabeza y el cuello (50 %) 8,9 , seguidos de las extremidades (33 %), los glúteos y el tronco (20 %) 5 .
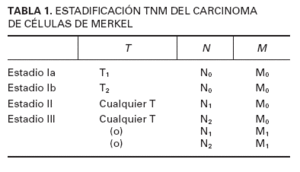
TABLA 1. ESTADIFICACIÓN TNM DEL CARCINOMA DE CÉLULAS DE MERKEL
El factor pronóstico más importante, y que se relaciona con la supervivencia global, es el estadio de la enfermedad, lo cual pone de relieve la importancia de su diagnóstico precoz10-12 . En la tabla 113 se muestra la estadificación para el carcinoma de Merkel.
En cuanto al tratamiento, no existe un protocolo especificado. El tratamiento primario consiste en la escisión amplia con márgenes de 2-3 cm14,15 , que alcanza en profundidad la fascia, y radioterapia del lecho quirúrgico y ganglios de drenaje16 . Actualmente, algunos autores aconsejan realizar linfadenectomía regional sólo si se detectan adenopatías palpables17 y si éstas no se detectan realizar biopsia del ganglio centinela18,19 .
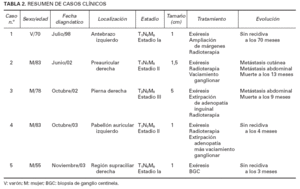
TABLA 2. RESUMEN DE CASOS CLÍNICOS
La radioterapia, además de como tratamiento adyuvante postoperatorio para prevenir las recidivas locales, puede usarse como tratamiento local de ganglios afectados 13 , y en tumores irresecables 20 , metastáticos o en pacientes inoperables, como tratamiento paliativo 13 . La quimioterapia no ha demostrado aumentar la supervivencia 13,15 .
MATERIAL Y MÉTODOS
Se realizó un estudio retrospectivo de 5 pacientes diagnosticados de carcinoma de Merkel en el Servicio de Dermatología del Hospital Juan Canalejo (A Coruña) entre los años 1998 y 2003. Todos los datos empleados en el estudio se obtuvieron de sus respectivas historias clínicas.
RESULTADOS
Los datos más relevantes de nuestros casos clínicos se esquematizan en la tabla 2.
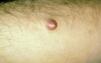
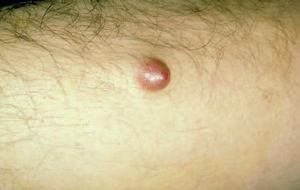
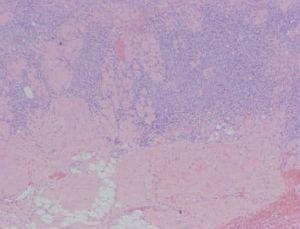
Caso 1Un varón de 70 años consultó en julio de 1998 por una lesión asintomática en el antebrazo izquierdo. Se observaba una lesión nodular exofítica cupuliforme, de consistencia firme, no dolorosa y de superficie brillante, no ulcerada, de 1 cm de diámetro (fig. 1). El paciente tenía buen aspecto general y no se palpaban adenopatías axilares. Se realizó una biopsia escisional, cuyo estudio histopatológico mostró una tumoración intradérmica que no afectaba a la epidermis y con tendencia a infiltrar el tejido graso subyacente (fig. 2), constituida por una proliferación difusa de células pequeñas, redondeadas, basófilas y de escaso citoplasma, con abundantes núcleos picnóticos y figuras de mitosis. El estudio inmunohistoquímico fue positivo para enolasa, cromogranina (fig. 3), sinaptofisina y citoqueratinas. El hemograma, la bioquímica y el estudio de coagulación fueron normales; la tomografía computarizada (TC) toracoabdominal descartó enfermedad metastática. Se estableció el diagnóstico de carcinoma de Merkel estadio Ia (T1N0M0). Se realizó ampliación de los márgenes quirúrgicos hasta 3 cm y hasta la fascia, sin que se demostrara anatomopatológicamente malignidad, y radioterapia sobre el lecho quirúrgico durante 2 meses. Durante un seguimiento de 6 años no se produjo recidiva tumoral, ni local ni a distancia.
Fig. 1. Caso 1. Lesión nodular, cupuliforme, rojiza en antebrazo, de 1 cm de diámetro.
Fig. 2. Caso 1. Tumor que infiltra dermis e invade tejido celular subcutáneo. (Hematoxilina-eosina, ×40.)
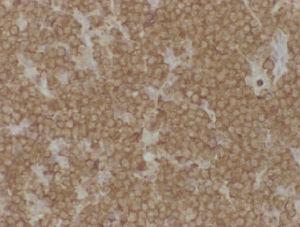
Fig. 3. Caso 1. Tinción citoplasmática con cromogranina (x200).
Caso 2
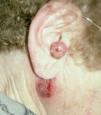
Una mujer de 83 años, con antecedentes de neoplasia vesical de células transicionales operada 8 años antes y carcinomas basocelulares en la cara y una pierna extirpados 6 meses antes, consultó en junio de 2002 por una lesión exofítica preauricular derecha de 1 cm de diámetro, rojo-violácea, redondeada, no ulcerada, de 6 meses de evolución. Además, se observaba una placa infiltrada submandibular derecha de 2,5 cm de diámetro, adherida a planos profundos, de 2 meses de evolución (fig. 4). La paciente tenía un buen estado general y no se palpaban adenopatías. Las pruebas de laboratorio fueron normales. En la tomografía computarizada (TC) de cabeza y cuello se observaba una masa de partes blandas localizada en región preauricular y parotídea derechas (en relación con las tumoraciones comentadas) y adenopatías en área II bilaterales. En la TC de tórax y abdomen no se demostraron imágenes sospechosas de metástasis. Se realizó una biopsia cutánea de ambas lesiones, que mostró datos histológicos superponibles a los del caso anterior, y se estableció el diagnóstico de carcinoma de Merkel en estadio II (T1N1M0).
Se realizó una extirpación con márgenes amplios de ambas lesiones y un vaciamiento cervical supraomohioideo derecho, dado que la biopsia intraoperatoria de un ganglio cervical fue positiva. El estudio histopatológico de las dos tumoraciones reveló un carcinoma de células de Merkel con datos de mal pronóstico, como el elevado índice mitótico e infiltración de vasos linfáticos. En el vaciamiento se extirparon 7 ganglios, uno de los cuales, subyacente a la placa submandibular, estaba infiltrado por el tumor que se extendía a tejido extraganglionar. Posteriormente, recibió radioterapia en el lecho quirúrgico. Seis meses después presentó una metástasis cutánea supraesternal. Un mes después ingresó por un cuadro de dolor abdominal y síndrome general. Por ecografía se detectaron metástasis hepáticas y ováricas. La paciente falleció 8 meses después de la extirpación del tumor.
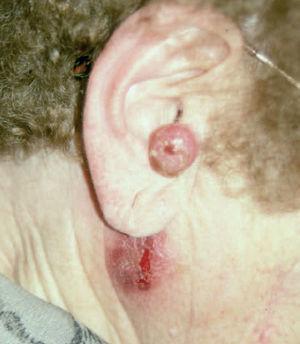
Fig. 4. Caso 2. Lesión nodular preauricular y adenopatía retroauricular con afectación de la superficie cutánea.
Caso 3
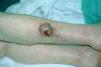
Una mujer de 78 años consultó en octubre de 2002 por una lesión tumoral exofítica, carnosa, infiltrante, de 5 cm de diámetro, de un año de evolución y crecimiento progresivo, asintomática, localizada en la cara externa de la pierna derecha (fig. 5). Se realizó una biopsia incisional, que demostró una tumoración que infiltraba la dermis, la hipodermis y los vasos de mediano y pequeño calibre, y respetaba la epidermis, constituida por células de características similares a las de los casos anteriores y que se marcaban con CK 20, Cam 5-2, enolasa y cromogranina, todo ello compatible con carcinoma neuroendocrino. Además, presentaba un carcinoma basocelular en cuero cabelludo. El estado general de la paciente era bueno y se palpaban adenopatías inguinales derechas, blandas y móviles. Las pruebas de laboratorio mostraron anemia y trombopenia leves y en la TC toracoabdominopélvica se visualizó afectación adenopática inguinal derecha y retroperitoneal.
Se realizó una exéresis amplia de la lesión con márgenes de 3 cm, que llegaban hasta la fascia en profundidad y cubriendo el defecto mediante injerto laminar. El estudio histopatológico de la lesión completa reveló datos de mal pronóstico, como infiltración vascular y elevado índice mitótico. Se realizó, además, extirpación de una adenopatía inguinal derecha, cuyo estudio histopatológico mostró infiltración por carcinoma de células de Merkel. El diagnóstico definitivo fue carcinoma de células de Merkel con afectación de ganglios a distancia o estadio III (T2N1M1). La paciente recibió radioterapia durante 2 meses en la región inguinal derecha. Debido a la gran sospecha de que las adenopatías observadas en la TC se debieran a diseminación linfática del tumor a distancia, no se realizó linfadenectomía regional (inguinal). Tres meses después la paciente ingresó por dolor abdominal de mes y medio de evolución, y síndrome general. La TC toracoabdominal mostró una gran masa peripancreática y carcinomatosis peritoneal; se realizó una paracentesis que confirmó la presencia de células tu-morales peritoneales. La paciente falleció 9 meses después de habérsele extirpado el tumor.
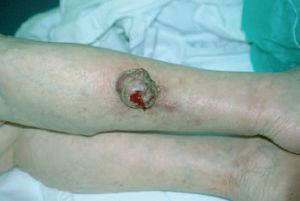
Fig. 5. Caso 3. Lesión tumoral de 5 cm en pierna derecha exofítica, carnosa, de superficie ligeramente friable y de coloración rojiza.
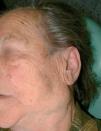
Caso 4Una mujer de 83 años consultó en octubre de 2002 por una lesión asintomática, de 1 cm de diámetro, en hélix izquierdo, pediculada, no ulcerada y de consistencia firme. La paciente presentaba un conglomerado adenopático en región submandibular izquierda de 4 cm de tamaño, adherido a plano mandibular (fig. 6), y una adenopatía retroauricular izquierda de 2 cm de tamaño adherida a plano cutáneo. Se practicó la exéresis de la lesión y el estudio histopatológico fue compatible con carcinoma de células de Merkel. Una punción-aspiración con aguja fina (PAAF) de la adenopatía submaxilar demostró una citología correspondiente a carcinoma de células de Merkel. En las pruebas de laboratorio destacaban una elevación de la fosfatasa alcalina y de la lacticodeshidrogenasa (LDH). La TC toracoabdominal y de cuello fue normal. Se realizó ampliación de márgenes de la lesión del hélix (sin evidencia histológica de malignidad), parotidectomía subtotal izquierda (también sin evidencia de invasión tumoral), vaciamiento ganglionar radical cervical izquierdo, con cuatro ganglios infiltrados de los 25 extirpados y exéresis del conglomerado adenopático retroauricular, que también estaba afectado por el tumor. El diagnóstico definitivo fue carcinoma de Merkel estadio II (T1N1M0). Posteriormente, recibió radioterapia adyuvante sobre el lecho quirúrgico. La paciente ha sido seguida durante los últimos 5 meses, sin evidencia de recidiva tu-moral.
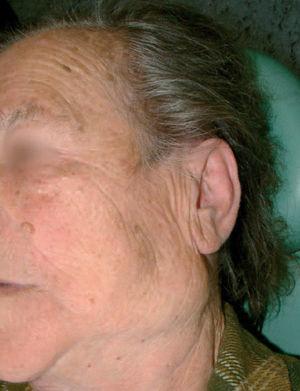
Fig. 6. Caso 4. Conglomerado adenopático submandibular izquierdo de 4 cm (la lesión auricular ya había sido extirpada previamente).
Caso 5Una mujer de 55 años consultó en noviembre de 2003 por presentar una lesión nodular de consistencia dura y recubierta de piel normal, asintomática, de 1 cm de diámetro, localizada en la región supraciliar derecha, de 4 meses de evolución. La paciente presentaba buen estado general, sin adenopatías palpables. Se realizó una biopsia escisional, cuyo estudio histopatológico confirmó el diagnóstico de carcinoma de células de Merkel. Las pruebas de laboratorio fueron normales, y en la radiografía de tórax y en la TC corporal no se visualizaron metástasis, por lo que se estableció el diagnóstico definitivo de carcinoma de Merkel estadio Ia (T1N0M0). El tratamiento consistió en ampliación de márgenes, sin evidencia histológica de malignidad, y biopsia de ganglio centinela (cervical derecho), que fue negativa. No se realizó tratamiento adyuvante. Actualmente realiza revisiones periódicas (desde hace 3 meses), en las que no se han detectado recidivas.
DISCUSIÓN
El tumor de células de Merkel es un tumor raro que, según algunos autores, tiene una incidencia aproximada de 0,2 casos por cada 100.000 habitantes 21 . En nuestra serie se han detectado 5 casos en una población de 435.249 habitantes a lo largo de 7 años de seguimiento, lo cual supondría una incidencia de 0,16 casos/100.000 hab./año. En las series revisadas parece que es ligeramente más frecuente en varones (relación 1,4:1) 5 y que es más frecuente su aparición en edades avanzadas, de forma que el 76 % de los casos corresponde a mayores de 65 años 22 ,con una edad media de aparición entre 69 y 75 años, según las distintas series. En la nuestra, existe una distribución por sexos predominantemente femenina (relación 1:4), con el 80 % de casos en mayores de 65 años y una edad media de presentación de 73,8 años (tabla 3).
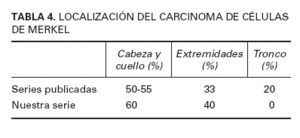
Se manifiesta como una lesión tumoral de consistencia firme, con tamaño variable entre 0,5 y 5 cm, por lo general no ulcerada, de color rojo-azulado, asintomática y de crecimiento rápido. Las lesiones se localizan con preferencia en la cabeza y el cuello2,8 , sobre todo en los párpados y las mejillas9 . Nuestros casos presentaban tumores clínicamente superponibles, con tamaños entre 1 y 5 cm, localizados sobre todo en la cabeza (tabla 4).
Desde el punto de vista histopatológico, el carcinoma de células de Merkel se compone por células de tamaño uniforme, redondeadas, pequeñas, de citoplasma escaso y cromatina dispersa, en general con abundantes figuras mitóticas, localizado en la dermis, con tendencia a invadir la hipodermis y los vasos sanguíneos y linfáticos, y que habitualmente respeta la epidermis 10,23,24 . Estas células expresan marcadores de origen epitelial (citoqueratina 20, AE1/AE3 y CAM 5.3), y marcadores neuroendocrinos (cromogranina, sinaptofisina y enolasa neuronal específica) 25 . Es característico el patrón típico de tinción de citoqueratinas y neurofilamentos en forma de acumulaciones globulares de distribución paranuclear 26 . El estudio histopatológico e inmunohistoquímico permiten realizar el diagnóstico diferencial 10,18,26,27 , que se plantea con los siguientes procesos: melanoma amelanótico, neuroblastoma, rabdomiosarcoma, osteosarcoma de células pequeñas, neoplasias anexiales y neuroectodérmicas, tumores neuroendocrinos de origen interno, linfomas, dermatofibroma, sarcoma de Kaposi, queratoacantoma y quistes, cuando se localiza profundamente en tejidos blandos 28 .
TABLA 3. DATOS EPIDEMIOLÓGICOS COMPARADOS
TABLA 4. LOCALIZACIÓN DEL CARCINOMA DE CÉLULAS DE MERKEL
El carcinoma de células de Merkel es un tumor muy agresivo, con una elevada mortalidad y con elevada tasa de recidivas locales y a distancia (30 % en el primer año de seguimiento, con un periodo libre de enfermedad de 7 meses) 8 . La supervivencia libre de enfermedad y la supervivencia global varían en función del estadio 2,5,29 . En una serie de 1.024 casos 5 se describe una supervivencia media para el estadio I de 97 meses, frente a sólo 15 meses en el estadio III. Según otros autores 29 , la supervivencia a los 5 años de los pacientes en estadio I es del 73,85 %, mientras que para los estadios II y III es del 51,43 %. Otros factores de mal pronóstico son la edad 30 , la existencia de una segunda neoplasia 31 , tratamiento inmunosupre-sor 5,6 , localización en el tronco 13,30,32 y el sexo mascu- 14,30,33 . Dos de nuestras pacientes fallecieron, una en estadio III (caso 3) y otra en estadio II (caso 2); los otros 3 pacientes permanecen vivos y sin recurrencias, uno de ellos (estadio Ia, caso 1) seguido durante 70 meses.
El manejo del carcinoma de células de Merkel no está protocolizado dado el limitado número de casos disponibles para su estudio y la ausencia de estudios prospectivos aleatorizados. La extirpación debe realizarse con márgenes indemnes amplios, recomendándose de 2 a 3 cm15,16 . Algunos autores defienden que un tratamiento quirúrgico agresivo se correlaciona con un mejor pronóstico14 . Si el tumor micrográfica de Mohs ha demostrado ventajas frente a la extirpación amplia en una serie de 86 pacientes34 . Al igual que en el melanoma, la práctica de linfadenectomía profiláctica ha quedado en desuso, dado que no ha demostrado un incremento de la supervivencia11 y sí de la morbilidad32 . En la actualidad existen estudios que apoyan la biopsia del ganglio centinela como técnica con un importante valor diagnóstico, pronóstico y terapéutico, ya que condiciona la realización de linfadenectomía y radioterapia adyuvante5,8,35,36 .
Se ha descrito una disminución del riesgo local de recidivas con el uso de radioterapia adyuvante tras el tratamiento quirúrgico (10,5 % frente a 52,6 %) 5,37 y un aumento de la supervivenvia libre de enfermedad (88 frente a 58 meses) 37,38 . Sin embargo, esta terapia combinada no ha demostrado un aumento significativo de la supervivencia global. Nuestros casos fueron tratados con exéresis amplia y linfadenectomía total o parcial cuando se detectaron metástasis ganglionares. En el tercer caso no se realizó linfadenectomía total, ya que se demostraron metástasis ganglionares en otros territorios y se optó por radioterapia del territorio ganglionar. En un caso se realizó biopsia del ganglio centinela. Se realizó radioterapia del lecho tumoral en los cuatro primeros casos y del territorio ganglionar regional en los 3 casos en que estaba afectado (casos 2, 3 y 4). A pesar de ello, 2 pacientes fallecieron y otros dos han sido diagnosticados en 2003, con un seguimiento aún muy corto.
Como conclusión, el carcinoma de células de Merkel es un tumor de alta agresividad, que debe ser diagnosticado en estadios precoces para lograr una mejor respuesta al tratamiento en cuanto a supervivencia global y tasa de recidivas tras éste.
Correspondencia:
Sabela Paradela. Xubias de Arriba, 84. 15006 A Coruña. España. der@canalejo.org
Recibido el 5 de julio de 2004. Aceptado el 8 de septiembre de 2004.