INTRODUCCIÓN
El tratamiento de las metástasis cutáneas de melanoma plantea a menudo un desafío terapéutico. Las posibilidades de obtener una remisión completa duradera en el melanoma diseminado son aún escasas1 . En algunos casos se descarta el tratamiento sistémico debido a la elevada edad del paciente o a otra enfermedad concomitante, pues conllevaría una toxicidad muy superior al beneficio esperable. Aun así, estos pacientes pueden desear un tratamiento, al menos paliativo, para las metástasis cutáneas, por ser lesiones visibles que se pueden acompañar de complicaciones locales y molestias.
Los tratamientos locales como la cirugía, la radioterapia o la inmunoterapia intralesional no son siempre viables en función del número, tamaño y situación anatómica de las lesiones. Disponer de un tratamiento tópico de aplicación sencilla, poco tóxico y no excesivamente costoso es un objetivo deseable para estos casos. Algunas observaciones preliminares sugieren la utilidad del imiquimod2-7 , un inmunomodulador de uso tópico para el tratamiento de las metástasis cutáneas de melanoma. Se presenta un varón de 82 años tratado de forma satisfactoria con imiquimod de una recidiva locorregional de melanoma en forma de metástasis cutáneas múltiples en el cuero cabelludo.
DESCRIPCIÓN DEL CASO
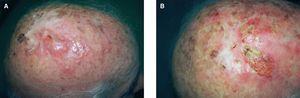
Un varón de 76 años fue diagnosticado en 1996 de un melanoma nodular en la región parietal derecha con un espesor de Breslow de 4 mm y un nivel V de Clark. El estudio histológico mostró ulceración sin infiltrado inflamatorio. Se efectuó su extirpación completa con 2 cm de margen. El estudio de extensión (hemograma, bioquímica con lactato deshidrogenasa [LDH] y placa de tórax) fue negativo. En ese momento el paciente se encontraba en un estadio IIB de la American Joint Committee on Cancer (AJCC) del 2002. Desde entonces el paciente fue revisado cada 4-6 meses, repitiéndose el estudio de extensión al menos 1-2 veces al año. En los 2 años siguientes se extirparon tres metástasis locorregionales de melanoma en el cuero cabelludo, interpretadas como la manifestación de un fenómeno de satelitosis. Debido a la elevada edad del paciente se desestimó el tratamiento adyuvante con dosis elevadas de interferón alfa-2b (IFN-2b). En junio de 2002, con 82 años de edad, consultó por una lesión sobreelevada a nivel parietal derecho de 4,5 × 3 cm de diámetro. Su estudio histológico mostró una metástasis de melanoma. El estudio de extensión (hemograma, bioquímica con LDH y placa de tórax) fue de nuevo negativo. Dado que el paciente descartó el tratamiento quirúrgico o sistémico se optó por radioterapia local, realizándose previamente una tomografía computarizada craneal con ventana ósea en la que no se apreció afectación ósea. Se utilizó una técnica de hipofraccionamiento durante 5 días sobre la lesión y en un margen de 2 cm alrededor de la misma alcanzándose una dosis total de 2.000 cGy. Como energía se utilizaron electrones de 10 Mev (megaelec-trón-voltios) producidos por un acelerador lineal multiláminas. La respuesta fue mínima, se observó además, en las semanas posteriores, la aparición de nuevos nódulos tumorales tanto dentro como fuera del campo irradiado (fig. 1A). Dos biopsias de estas lesiones mostraron también metástasis de melanoma.
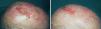
Fig. 1.—A) Nódulos tumorales metastásicos múltiples en el cuero cabelludo. B) Respuesta clínica favorable con desaparición de los nódulos tras el tratamiento tópico con imiquimod.
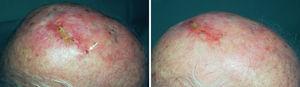
Tras informar al paciente de las distintas opciones terapéuticas y tras rechazar éste nuevamente cualquier tipo de tratamiento quirúrgico o sistémico, se optó por iniciar tratamiento intralesional con IFN-2b (3 MU, 3 veces por semana) en la lesión de mayor ta-maño previamente irradiada, y aplicar imiquimod al 5 % en crema en el resto de las lesiones con un margen de 1 cm de piel circundante, una vez al día, descansando los fines de semana. Tras un mes de tratamiento se apreció la aparición de una zona erosiva y costrosa en la superficie de la lesión tratada con IFN-2b, con mínima reducción de su volumen. Sin embargo, la mayoría de los nódulos tratados con imiquimod se habían aplanado y eran clínicamente inaparentes. Esta respuesta se acompañó de una moderada irritación local con eritema, bien tolerada por el paciente. Se suspendió el IFN-2b y se prosiguió sólo con imiquimod tópico en todas las lesiones. Dos meses después habían desaparecido todas ellas, incluida la de mayor tamaño, previamente irradiada y tratada inicialmente con IFN-2b (fig. 1B). Se suspendió el tratamiento con imiquimod, con lo que se apreció una lenta reepitelización de la zona. Dos meses después, apareció un nuevo nódulo tumoral en el cuero cabelludo, en una zona diferente a la ocupada previamente por la lesión de mayor tamaño (fig. 2A), que fue tratado también con imiquimod tópico y, tras sólo un mes de tratamiento, desapareció por completo (fig. 2B). En ese momento, el estudio de extensión (hemograma, bioquímica con LDH y placa de tórax) fue negativo. No se realizó biopsia tras la resolución clínica debido a la negativa del paciente. Durante un año el paciente se mantuvo sin recurrencia clínica hasta la aparición de una adenopatía cervical derecha. La lesión fue extirpada y analizada con resultado histológico de metástasis linfática de melanoma. Por deseo expreso del paciente no se realizó linfadenectomía cervical. En los 10 meses siguientes ha vuelto a presentar nuevas metástasis cutáneas tratadas mediante láser de dióxido de carbono sin evidencia clínica de recidiva ganglionar.
Fig. 2.—A) Aspecto clínico de una nueva lesión nodular de varias semanas de evolución (flecha). B) Desaparición clínica completa tras un mes de tratamiento con imiquimod.
DISCUSIÓN
El imiquimod es un fármaco de uso tópico perteneciente a la familia de las imidazoquinolinas, con propiedades inmunomoduladoras de las que se derivan efectos antivirales y antitumorales8 . Las células del sistema inmunitario poseen una serie de receptores denominados toll-like receptors (TLR) que están implicados en la respuesta inmunitaria innata y la defensa frente a muchos agentes microbianos9 . El efecto inmunomodulador del imiquimod parece estar mediado por su unión al receptor TLR-7. Su aplicación tópica induce la expresión de varias citocinas con potencial efecto antitumoral, como el IFN-, el factor de necrosis tumoral alfa (TNF-) y la interleucina 128,9 . Recientemente, se ha descrito también la capacidad del imiquimod de inducir directamente apoptosis en algunas líneas celulares tumorales10 .
En la actualidad está bien establecida la utilidad del imiquimod en el tratamiento de las queratosis actínicas11 , la enfermedad de Bowen12 y en algunos sub-tipos de carcinoma basocelular13 . También se ha descrito una respuesta favorable en el lentigo maligno14 .
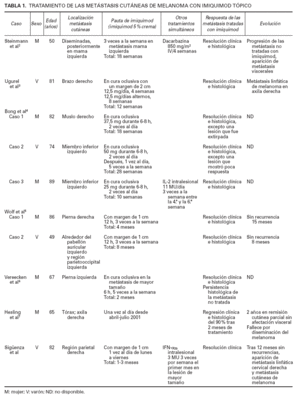
Recientemente, se han publicado algunos trabajos en los que se ha utilizado el imiquimod como tratamiento de las metástasis cutáneas de melanoma2-7 (tabla 1). En estos casos, si bien las pautas empleadas son variables, los autores consiguen la resolución clínica e histológica de la mayoría de las metástasis, con buena tolerancia. El único efecto secundario observado fue la irritación local, y a excepción de una paciente4 que además padeció síntomas seudogripales leves, el tratamiento no se acompañó de toxicidad sistémica.
Aunque el mecanismo de acción del imiquimod frente a las metástasis cutáneas de melanoma no está bien definido, es probable que tenga relación con su efecto inmunoestimulante8,9 , si bien no puede descartarse también un efecto proapoptótico10 o antiangiogénico15 . Hasta ahora los trabajos se han centrado sobre todo en estudiar el papel de las citocinas en la respuesta inmunológica producida por el imiquimod. Sin embargo, un artículo reciente ha investigado la expresión de las moléculas implicadas en las metástasis y en la angiogénesis en una mujer con metástasis cutáneas de melanoma tratadas con imiquimod tópico. Los resultados de este trabajo han demostrado que el imiquimod es capaz de modificar la expresión de las metaloproteinasas de la matriz, promover la expresión de sus inhibidores y aumentar la expresión del gen de la trombospondina 1, implicado en la inhibición de la angiogénesis. Estos hallazgos sugieren que el imiquimod podría inhibir la invasión metastásica y la angiogénesis al crear un microambiente local desfavorable para la expansión tumoral7 .
En nuestro paciente es interesante señalar que la respuesta de la lesión de mayor tamaño al IFN intralesional durante un mes fue escasa, mientras que acabó desapareciendo por completo tras 2 meses adicionales con imiquimod. A su vez, la respuesta al tratamiento con imiquimod de los nódulos tumorales más pequeños fue en todos los casos muy rápida y completa. Esto sugiere que en este caso podrían haber desempeñado un papel esencial en la respuesta observada otras citocinas inducidas por el imiquimod, diferentes al IFN-.
El imiquimod tópico no sólo ha demostrado ser un potente inductor local de reacciones inmunológicas mediadas por células, sino que también se ha llegado a pensar que podría proteger frente a las metástasis linfáticas regionales. Esta hipótesis se basa en los hallazgos de la activación de las células de Langerhans epidérmicas en el área de la aplicación del imiquimod, junto con una importante migración de estas células a los ganglios linfáticos regionales16 . De esta forma, las células de Langerhans activadas podrían inducir una respuesta inmunitaria antitumoral eficiente al presentar antígenos tumorales a los linfocitos T efectores. Sin embargo, algunos autores como Ugurel et al3 piensan que aunque el imiquimod puede ser útil en el tratamiento de las metástasis cutáneas de melanoma es incapaz de impedir la progresión de la enfermedad, especialmente a los ganglios linfáticos regionales. Estos autores presentan un paciente con múltiples metástasis cutáneas de melanoma en el brazo derecho que fue tratado con imiquimod tópico con resolución de éstas; sin embargo, desarrolló una diseminación metastásica en los ganglios linfáticos regionales a pesar de mantenerse en tratamiento con imiquimod. En nuestro caso la metástasis ganglionar de melanoma se produce un año después del tratamiento con imiquimod. Aunque no se puede descartar que el imiquimod haya podido retrasar la diseminación ganglionar, sí se puede afirmar que la protección, en caso de producirse, no parece ser duradera. Los hallazgos de Vereecken et al6 sugieren que el radio de acción del imiquimod se limita al área de aplicación. En este caso los autores describen una mujer con dos metástasis cutáneas de melanoma en la pierna izquierda. A pesar de tratar con imiquimod la metástasis de mayor tamaño, la pequeña, que se localizaba cerca de la anterior, no mostró resolución clínica ni histológica. También hay que destacar que a pesar de la importancia teórica que puede suponer que la cadena ganglionar regional se encuentre indemne para que se produzca la respuesta inmunitaria y de esta forma la respuesta clínica, hay casos en los que la aplicación del imiquimod ha sido posterior a la linfadenectomía y, sin embargo, se ha conseguido la resolución de las metástasis cutáneas de melanoma 4,5 .
TABLA 1. TRATAMIENTO DE LAS METÁSTASIS CUTÁNEAS DE MELANOMA CON IMIQUIMOD TÓPICO
Sin duda, se precisan estudios adicionales para conocer mejor cuáles son los mecanismos de acción que explican el efecto antitumoral del imiquimod en el melanoma. Además, la actividad por vía tópica del imiquimod en las metástasis de melanoma apoya el interés de investigar la utilidad frente a las metástasis extracutáneas del resiquimod, una imidazoquinolina que se administra por vía oral y que actúa a través de los receptores TLR-7, como el imiquimod, y TLR-88,9 . La información que se derive de futuras investigaciones ayudará a definir mejor el papel del imiquimod en el manejo de casos seleccionados de pacientes con algunos subtipos de melanoma primario cutáneo y con metástasis cutáneas de melanoma donde otras modalidades terapéuticas resulten inviables o sean rechazadas por el paciente. Teniendo en cuenta que los efectos secundarios suelen ser leves y que además ofrece la ventaja de ser un tratamiento tópico, seguro y fácil de realizar, es posible que en el futuro se considere parte del arsenal terapéutico disponible para el manejo de las metástasis cutáneas de melanoma.
Correspondencia:
Mercedes Sigüenza. Valle de Bergantiños, 23, B-B. 28039 Madrid. España. mmss@wanadoo.es
Recibido el 16 de octubre de 2003. Aceptado el 21 de diciembre de 2004.