Sr. Director:
La pustulosis palmo-plantar es un transtorno crónico caracterizado por la presencia de pústulas estériles junto con lesiones eritemato-descamativas en las palmas y las plantas. Su etiología es desconocida y su relación con la psoriasis continúa siendo controvertida. Para algunos autores se trata de una variante de psoriasis, mientras que para otros es una entidad independiente1. Es más frecuente en mujeres y la edad de máxima incidencia es entre los 30 y 40 años. Es bien conocida su fuerte asociación con el hábito tabáquico, lo que ha motivado en los últimos años, que algunos autores sugieran que podría tratarse de una enfermedad autoinmune inducida por el tabaco2. También se asocia enfermedades del tiroides, manifestaciones esqueléticas, así como a la diabetes y a la enfermedad celíaca. Es una entidad de difícil manejo, no solo por la falta de respuesta a los diferentes tratamientos, sino también porque afecta de manera importante a la calidad de vida de los pacientes. No existe un tratamiento específico; entre las opciones terapéuticas se incluyen tratamientos tópicos como los corticoides y los retinoides, tratamientos sistémicos como la ciclosporina, los retinoides, el metotrexato y la colchicina, y también fototerapia oral y tópica3. Sin embargo, a pesar de las diversas opciones terapéuticas, generalmente la respuesta es mala y con frecuencia es necesario el uso de múltiples combinaciones. Existe evidencia científica de la eficacia y seguridad de los agentes biológicos en pacientes con psoriasis vulgar4. Además, en los últimos años, estos fármacos también comienzan a utilizarse con buenas respuestas en pacientes con otras formas de psoriasis, como la forma palmo-plantar. López-Estebaranz y Kasche describen dos casos de pacientes con psoriasis pustulosa palmo-plantar, refractaria a múltiples tratamientos, que mejoran tras el tratamiento con etanercept5,6. También hay descritos casos aislados de psoriasis palmo-plantar con buenos resultados tras la terapia con ustekinumab7. Ustekinumab es un anticuerpo monoclonal humano que se une con alta especificidad y afinidad, a la subunidad p-40 de la interleuquina 12 y 23, y bloquea la diferenciación de los linfocitos T colaboradores hacia Th1 y Th17, reduciendo la liberación de IL-17. Está indicado para el tratamiento de psoriasis moderada-grave en adultos con falta de respuesta, contraindicación o intolerancia a otras terapias sistémicas. En el caso de la pustulosis palmo-plantar, aunque escasas, existen referencias sobre su uso, como es el caso de Gerdes et al. que describen el uso de ustekinumab en 4 pacientes con pustulosis palmo-plantar con respuesta satisfactoria en dos de ellos8. Desde el punto de vista patogénico, en la pustulosis palmo-plantar se ha comprobado que existe un incremento en algunos mediadores de la inflamación como la IL-17F e IL-8, que inducen la activación y acúmulo de neutrófilos, favoreciendo así la formación de lesiones pustulosas9,10. Por ello, cabría pensar que el ustekinumab podría ser una buena alternativa terapéutica, ya que reduce los niveles de ambos mediadores.
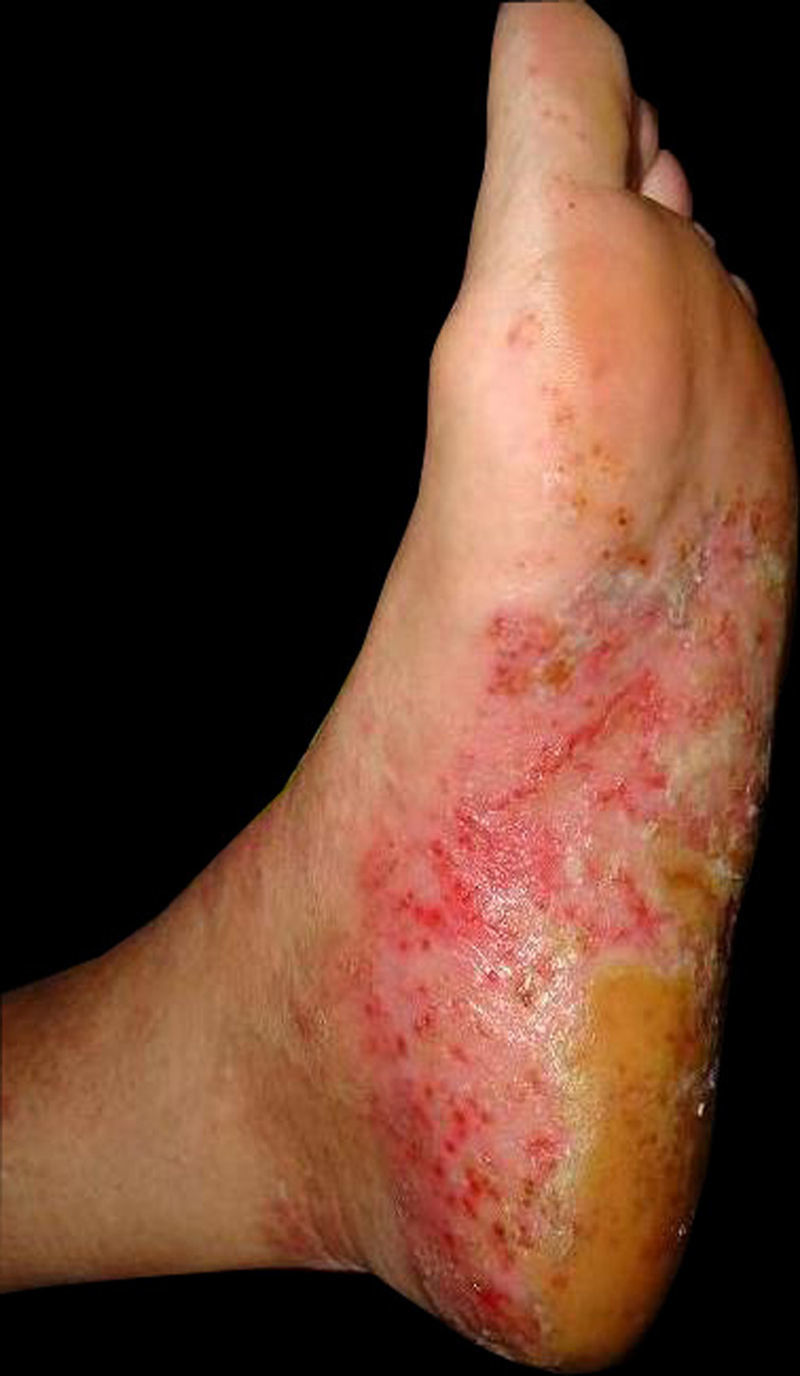
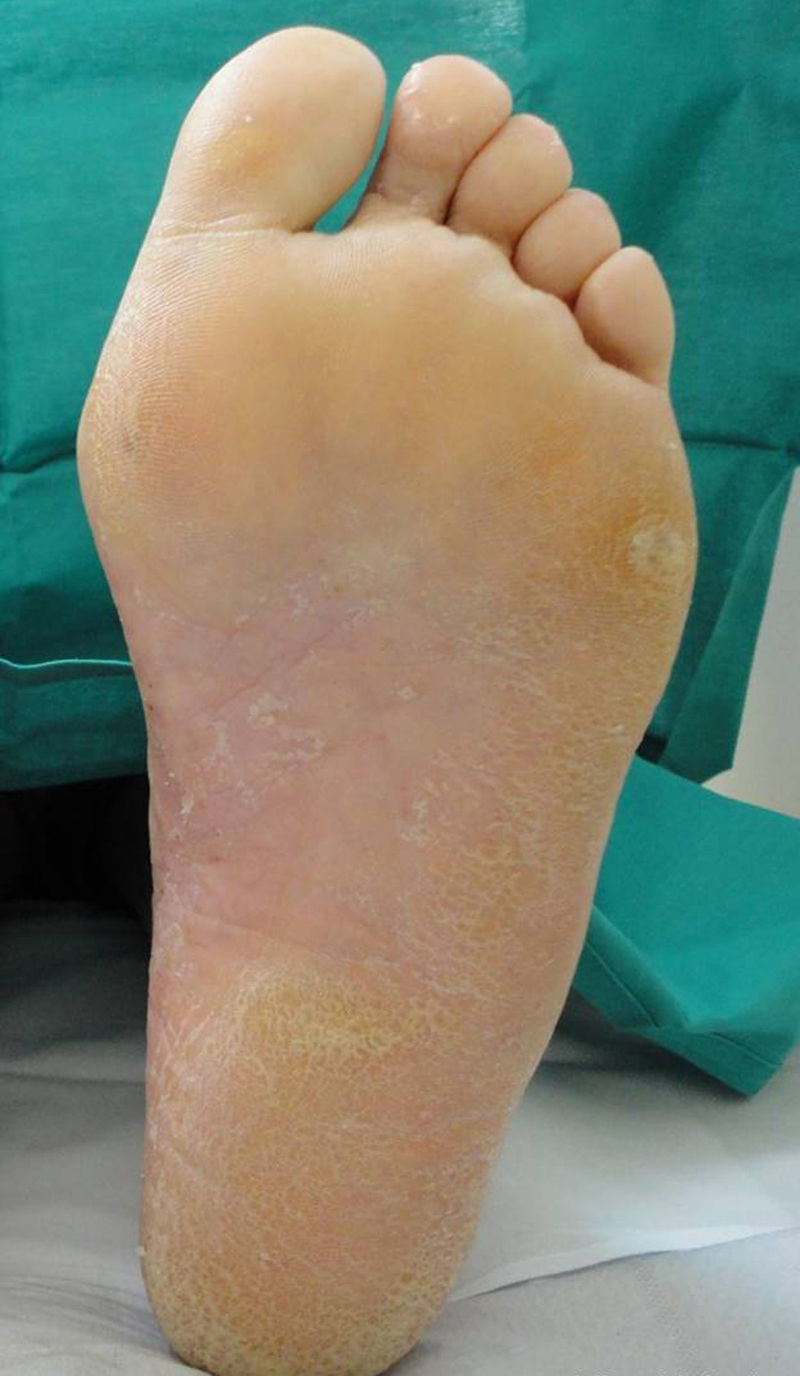
Presentamos una mujer de 64 años con pustulosis palmo-plantar de 14 años de evolución. En la exploración presentaba lesiones pustulosas y eritemato-descamativas en ambas palmas y plantas (fig. 1) que le impedían la deambulación y le ocasionaban importante dolor. Durante 5 años la paciente fue tratada con diferentes fármacos como ciclosporina, acitretino o metotrexato, combinándose en varias ocasiones con tratamientos tópicos como corticoides y queratolíticos, sin obtener remisión completa de las lesiones palmo-plantares. También se realizaron sesiones de PUVA y combinación de las sesiones con otros tratamientos como acitretino y ciclosporina, con lo que se consiguió mejoría de las lesiones palmares, pero sin obtener respuestas en las plantares. En el año 2007 se inició tratamiento con efalizumab, manteniéndose blanqueada durante dos años, hasta que se suspendió el tratamiento tras la retirada comercial del mismo. A los dos meses las lesiones palmo-plantares rebrotaron, por lo que se pautó tratamiento con etanercept a la dosis de 50mg a la semana. Dada la falta de respuesta al etanercept tras 5 meses de tratamiento, se decidió sustituirlo por adalimumab, que se mantuvo durante 6 meses, con el que tampoco se obtuvieron resultados satisfactorios. En 2010 se pautó tratamiento con ustekinumab a la dosis de 45mg cada 12 semanas, y tras dos dosis de tratamiento se objetivó una clara mejoría de las lesiones con blanqueamiento casi total, quedando únicamente lesiones residuales (fig. 2). En la última revisión, 8 meses tras el inicio de ustekinumab, la paciente se mantiene sin lesiones. En todos los fármacos no indicados por ficha técnica se solicitó uso compasivo y se obtuvo consentimiento informado por parte de la paciente.
Por tanto, en nuestro caso, ustekinumab resultó ser una opción terapéutica eficaz, consiguiendo una mejoría notable de las lesiones y aumentando así mismo la calidad de vida de la paciente. Y por ello, pese a que nuestros datos son insuficientes para valorar la respuesta a largo plazo, consideramos que podría valorarse el tratamiento con ustekinumab para aquellos casos de pustulosis palmo-plantar refractaria a otras alternativas terapéuticas. Así mismo, valdría la pena profundizar tanto en la justificación patogénica de la mejoría observada, como en la puesta en marcha de estudios con mayor número de pacientes que permitan reforzar o, por el contrario, descartar, la utilidad de ustekinumab en esta difícil enfermedad.