INTRODUCCIÓN
Dentro de los cuadros que producen endurecimiento cutáneo se distinguen tres grupos: la esclerosis sistémica o esclerodermia propiamente dicha, en sus formas difusa y limitada (antes denominada síndrome CREST), la esclerodermia localizada o morfea, y los síndromes esclerodermiformes. Estos últimos recuerdan una esclerodermia o una morfea, y pueden cumplir o no los criterios para serlo, pero se deben a una causa conocida, bien sea farmacológica, tóxica (sílice, aceite desnaturalizado, cloruro de vinilo, L-triptófano, benceno, tolueno, resinas epoxi, implantes de silicona) o en relación con alguna otra enfermedad (enfermedad de injerto contra huésped, porfiria cutánea tardía, enfermedad de Lyme, lipoatrofia, síndrome carcinoide, escleromixedema, escleredema de Buschke, queiroartropatía diabética, amiloidosis, progeria y síndrome de Werner)1.
Se han descrito síndromes esclerodermiformes yatrógenos en relación con una larga lista de medicamentos, en la que se incluyen la bleomicina, el ura-cil-tegafur, la pentazocina, la carbidopa, la cocaína, la metafenilendiamina, la isoniacida, el valproato, la bromocriptina, la nitrofurantoína y el fosinopril1,2. En los últimos años, los taxanos (paclitaxel y docetaxel) se han añadido al grupo como potenciales causantes de este cuadro, y se han descrito 8 casos. Aportamos nuestra experiencia con un nuevo caso y revisamos las características clínicas de este proceso.
DESCRIPCIÓN DEL CASO
Una mujer de 40 años consultó por la aparición de placas induradas en ambas piernas en enero de 2003.
Entre los antecedentes personales, la paciente había sido intervenida quirúrgicamente de un carcinoma ductal infiltrante de mama 5 años atrás. El tratamiento se completó con radioterapia y quimioterapia con ciclofosfamida, metotrexato y 5-fluorouracilo, y 4 años después se detectaron metástasis óseas que se trataron con radioterapia, 5-fluorouracilo, epirrubicina, ciclofosfamida, carbidopa y tiotepa, más un autotrasplante de médula ósea. La paciente se mantuvo estable hasta 2001, cuando se pusieron de manifiesto nuevas metástasis óseas y hepáticas, iniciándose tratamiento con paclitaxel en dosis de 80 mg/m2 semanales.
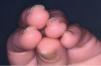
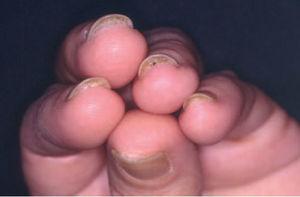
Fig. 1.—Onicólisis y exudación subungueal en todas las uñas de las manos.
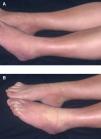
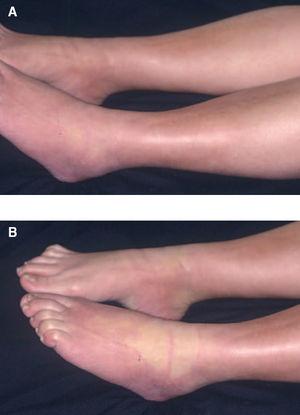
Fue atendida en nuestro servicio por primera vez en noviembre de 2001, cuando llevaba 17 ciclos de paclitaxel. La paciente consultó por placas eritematosas en los pies acompañadas de una hipoestesia que en las últimas semanas había evolucionado a dolor. En la exploración física se apreciaban unas placas eritematosas violáceas, edematosas, de bordes mal definidos, dolorosas tanto de forma espontánea como a la palpación, que se distribuían por la cara externa de ambos pies, talones y tobillos. Presentaba además una onicólisis distal de las 10 uñas de las manos con exudado amarillento subungueal estéril (fig. 1). Con el diagnóstico clínico de eritrodisestesia por taxanos se inició tratamiento empírico con corticoides tópicos y un complejo de vitaminas B1, B6 y B12 por vía oral. Dada la escasa mejoría las dosis de paclitaxel se disminuyeron a 70 y posteriormente a 60 mg/m2. Cuando llevaba 39 ciclos de tratamiento, ante la progresión de las metástasis se decidió aumentar las dosis a 175 mg/m2mensua-les. Dos meses después la paciente notó induración cutánea rápidamente progresiva en las extremidades inferiores que dificultaba la flexión plantar de ambos pies. No presentaba fenómeno de Raynaud, disfagia, disnea ni artralgias. La exploración física puso de manifiesto la presencia de placas hiperpigmentadas, con aspecto de piel de naranja, induradas al tacto, mal delimitadas, que se extendían desde el dorso de los pies hasta el tercio proximal de ambas piernas (fig. 2A). Las placas palidecían al realizar una flexión plantar de los tobillos (fig. 2B). No se observaron esclerodactilia, microstomía ni telangiectasias.
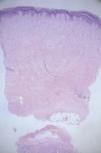
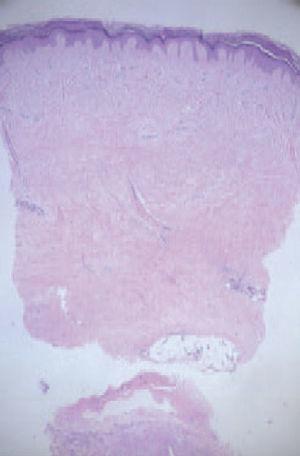
Se realizó una biopsia cutánea, en la que se evidenció un ensanchamiento de la dermis con haces de colágeno alargados y engrosados, atrapamiento de las estructuras anexiales y escasa celularidad (fig. 3).
El único hallazgo destacable en los análisis generales fue una anemia normocítica (hemoglobina 11,1 g/dl).
Fig. 2.—A) Placa indurada eritematosa pardusca mal delimitada en el dorso de los pies y en la zona distal de las piernas. B) Palidez en la zona anterior del tobillo al realizar la flexión plantar.
Fig. 3.—Engrosamiento de la dermis con haces de colágeno alargados y gruesos, escasa celularidad y atrapamiento de estructuras anexiales. (Hematoxilina-eosina, ×25.)
La velocidad de sedimentación globular (VSG) era normal y los autoanticuerpos (antinucleares [ANA], anti-Scl70, anticentrómero, anti-ADNn y factor reumatoide) fueron negativos, así como las serologías frente a Borrelia burgdorferi y sífilis. En la capilaroscopia se observaron alteraciones inespecíficas que parecían indicar conectivopatía, incluyendo zonas avasculares y capilares tortuosos. La radiografía de tórax y el tránsito esofagogastroduodenal fueron normales.
Ante la falta de respuesta de su enfermedad oncológica se suspendió el paclitaxel y se inició quimioterapia alternativa con vinorelbina y trastuzumab. Tras 10 meses de seguimiento no se ha observado afectación sistémica y la induración cutánea se mantiene estable.
DISCUSIÓN
Los taxanos (paclitaxel y docetaxel) son agentes quimioterápicos empleados en el tratamiento del cáncer de mama, de ovario y de otras neoplasias sólidas. Se extraen del árbol del tejo y actúan como agentes estabilizantes de los microtúbulos, deteniendo la mitosis entre las fases G2 y M2,3. Como efectos adversos más importantes, que pueden justificar la interrupción del tratamiento, destacan la neutropenia, la cardiotoxicidad, la neurotoxicidad, las reacciones de hipersensibilidad y la retención de fluidos2,4-6. Entre los efectos adversos dermatológicos de los taxanos se incluyen la alopecia, la onicólisis, el eritema acral, la eritrodisestesia, el eritema fijo pigmentado, el eritema multiforme, la pustulosis exantemática aguda generalizada, el fenómeno de evocación (recall), los exantemas, la urticaria, el prurito, el enrojecimiento súbito (flushing), la fotosensibilidad, la mucositis, las flebitis, las reacciones de hipersensibilidad en los puntos de inyección y los síndromes esclerodermi-formes2,4,7.
Desde 1995 se han publicado en la literatura médica inglesa 8 casos de síndrome esclerodermiforme atribuido a taxanos1,2,4,5,8,9. La patogenia de este efecto secundario es desconocida. Se ha señalado que el paclitaxel induciría la expresión del gen del factor alfa de necrosis tumoral (TNF-) en los macrófagos, y podría estimular la proliferación de los fibroblastos1,2. Se han descrito 5 casos de síndrome esclerodermiforme por docetaxel y cuatro por paclitaxel, incluyendo el nuestro. Siete pacientes eran mujeres, con una edad media de 53 años y en su mayoría estaban afectadas de neoplasias ginecológicas, que en la actualidad constituyen la principal indicación de los taxanos. La quimioterapia asociada en cada caso fue muy diversa, así como el número de ciclos hasta el inicio de las manifestaciones clínicas (con predominio entre el cuarto y el sexto), las dosis administradas y el intervalo entre los ciclos. Las localizaciones más frecuentes de la induración son las piernas, los pies y las manos, con retracción articular secundaria al endurecimiento cutáneo.
El diagnóstico de esclerodermia se confirmó histológicamente en 8 casos. En 6 pacientes la sintomatología esclerodermiforme fue precedida de edema; cuatro de éstos también refirieron eritrodisestesia en las mismas localizaciones2,4,5,8. De forma ocasional coexistieron otras manifestaciones de esclerosis sistémica, como disfagia (1 caso) y fibrosis pulmonar (1 caso)2,8. Ningún paciente presentó fenómeno de Raynaud y sólo en uno se detectaron anticuerpos antinucleares a títulos elevados9. En los 9 pacientes se suspendió el tratamiento, bien por la clínica cutánea o bien por la falta de respuesta de la neoplasia. En 2 casos el cuadro se solucionó a los 6 meses; en otros dos los síntomas mejoraron sin llegar a la curación; y en dos más las lesiones permanecieron estables tras la retirada del taxano. En los 3 pacientes restantes la clínica progresó una vez suspendido el tratamiento, mejoró tras la administración de prednisona y D-penicilamina en dos de ellos y progresó en el otro a pesar del tratamiento con psoraleno y luz ultravioleta (PUVA) y corticoides orales2,8,9.
Al analizar las características de los 9 pacientes descritos se observa que seis tienen una gran homogeneidad clínica: la induración cutánea se inició por las extremidades inferiores y fue precedida de edema y/o eritrodisestesia; ninguno tenía fenómeno de Raynaud, autoanticuerpos ni sintomatología sistémica y en general las lesiones mejoraron al suspender el tratamiento. Los 3 casos en los que se apreciaron microstomía, telangiectasias faciales, calcinosis, disfagia, fibrosis pulmonar y/o ANA positivos fueron precisamente los que siguieron progresando una vez interrumpido el trata-miento2,8,9. Nos cuestionamos si estos últimos pacientes estaban afectados de verdaderas esclerosis sistémicas no relacionadas con el tratamiento o si se trataba de síndromes esclerodermiformes desencadenados por los taxanos que evolucionaron con afectación sistémica. Ante los pocos casos conocidos de síndrome esclerodermiforme por taxanos, nos planteamos la posible relación de este proceso con la neoplasia de base. La asociación entre esclerodermia y cáncer es infrecuente. En la mayoría de casos se trata de neoplasias que aparecen en el curso de una esclerosis sistémica, limitada o difusa. Se ha sugerido que estos pacientes tienen un riesgo superior al de la población general para padecer cáncer de pulmón (en posible relación con la fibrosis pulmonar) y cáncer de mama. La aparición de una esclerodermia en el contexto de una neoplasia es aún más excepcional. Se han publicado ejemplos de linfoma, cáncer de cuello uterino, mama, riñón y próstata que paralelamente desarrollaron una esclerodermia, considerada por tanto paraneoplásica. A diferencia de nuestra paciente, todos ellos presentaban una esclerosis sistémica con afectación visceral y una estrecha relación temporal entre el inicio de la neoplasia y el de la sintomatología de esclerosis10. En comparación con la esclerosis sistémica, los síndromes esclerodermiformes por taxanos tienen una progresión rápida (en semanas o pocos meses), cursan con edema y/o eritrodisestesia previos en muchas ocasiones y no suelen acompañarse de fenómeno de Raynaud. La localización más típica son las piernas y en segundo lugar, las manos. La afectación sistémica es poco frecuente, la determinación de autoanticuerpos suele ser negativa y, en general, la retirada del fármaco conlleva la estabilización o la mejoría de las lesiones.
Correspondencia:
Lucía Palacio. Servicio de Dermatología.
Hospital Vall d’Hebron. Escuela de Enfermería, 2.ª planta.
P.º Vall d’Hebron, 119-129. 08035 Barcelona. España.
pgarcia@cspt.es
Recibido el 26 de abril de 2004.
Aceptado el 7 de julio de 2004.