INTRODUCCIÓN
En la piel se pueden desarrollar lesiones de naturaleza linfática como respuesta a cualquier agente externo que la dañe de forma mantenida. Se han identificado varios de estos agentes y, entre ellos, destacan la radioterapia, la cirugía y el linfedema1. Estos agentes producen un daño en los vasos linfáticos que producen unas lesiones cutáneas definidas de varias formas. Desde este punto de vista, las linfangiectasias serían unas lesiones cutáneas adquiridas que traducen la dilatación de los vasos linfáticos secundaria a una obstrucción de éstos2. A estas lesiones también se las ha denominado linfangiomas adquiridos puesto que son clínicamente similares a los linfangiomas circunscritos pero que no están presentes en el nacimiento y se desarrollan como consecuencia del daño por un agente externo identificado1. Por tanto, las linfangiectasias adquiridas y los linfangiomas congénitos comparten características clínicas e histológicas3.
Díaz-Cascajo et al4 propusieron denominar pápulas linfangiomatosas benignas secundarias a la radioterapia a unas lesiones cutáneas particulares en las que predominan la proliferación de los vasos linfáticos, relacionadas con el tratamiento con radioterapia y que tienen un comportamiento benigno. Se presenta un caso característico de esta entidad en una paciente que había sido tratada con radioterapia y linfadenectomía axilar para un carcinoma mamario.
DESCRIPCIÓN DEL CASO
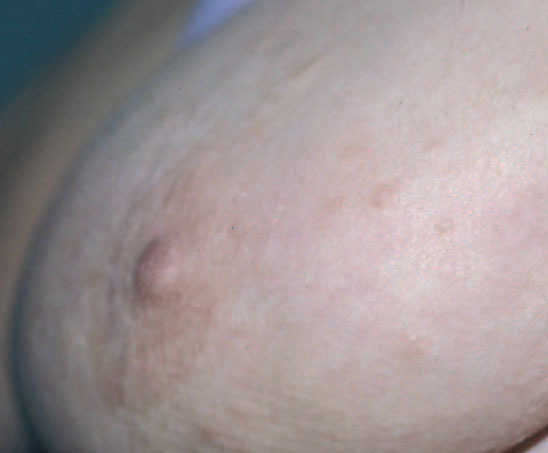
Una mujer de 63 años consultó en nuestro servicio por la presencia de múltiples lesiones cutáneas en la mama izquierda. La paciente refería haber notado la aparición de dichas lesiones 8 meses antes, así como el aumento de su número de forma lenta y progresiva y sin síntomas acompañantes. Cada lesión individual crecía para posteriormente permanecer estable tanto en tamaño como en aspecto. En la exploración se observaron múltiples pápulas redondeadas u ovaladas, bien delimitadas, de unos 0,5 cm de diámetro, de color rosado, de apariencia translúcida y consistencia elástica, distribuidas por toda la piel de la mama izquierda. Estas lesiones se podían palpar bien, pero, por su aspecto translúcido, no era fácil identificarlas a simple vista (fig. 1).
Fig. 1.—Pápulas linfangiomatosas benignas en la mama irradiada.
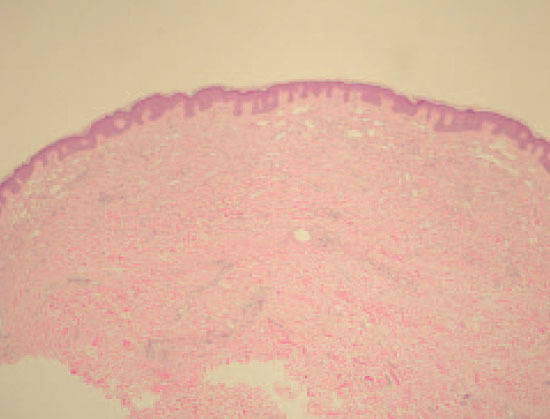
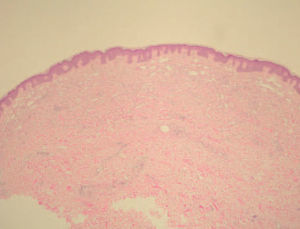
Fig. 2.—Proliferación de vasos linfáticos dilatados en la dermis superficial. (Hematoxilina-eosina, ×4.)
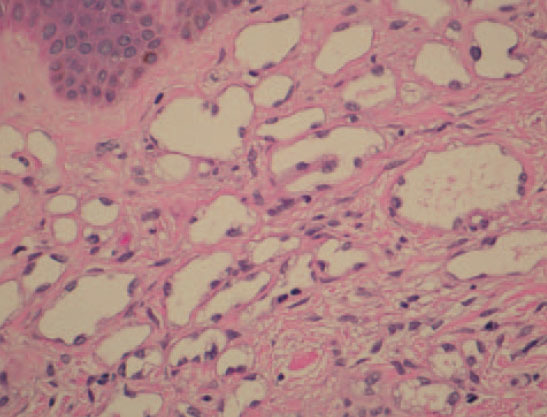
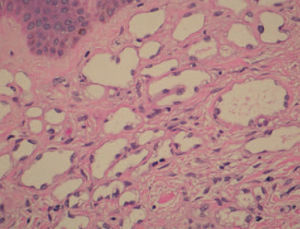
Fig. 3.—Células endoteliales finas con núcleos tanto aplanados como engrosados. (Hematoxilina-eosina, ×40.)
La paciente había sido tratada 6 años antes por un carcinoma lobulillar infiltrante en el cuadrante superoexterno de la mama izquierda mediante cuadrantectomía, linfadenectomía profiláctica, cuatro ciclos de quimioterapia con ciclofosfamida, metotrexato y fluorouracilo y radioterapia local con una dosis total de 46 Gy. Posteriormente, la paciente ha seguido tratamiento adyuvante con tamoxifeno.
En el examen histológico de la biopsia practicada a una de las lesiones se observó una proliferación de los vasos linfáticos, de diverso calibre, que disecaban las fibras de colágeno de la dermis superficial (fig. 2). Alguno de estos vasos mostraba una ligera dilatación. A mayor aumento se podía observar la presencia de un material proteináceo homogéneo en la luz de los vasos y la pared endotelial estaba formada por células finas que mostraban tanto núcleos aplanados como grandes y protruyentes hacia la luz. Estos núcleos grandes tenían cierta apariencia atípica (fig. 3).
Dada la naturaleza benigna de las lesiones, la ausencia de sintomatología y que en un periodo de seguimiento de 6 meses las lesiones permanecían estables, no se realizó ningún tratamiento.
DISCUSIÓN
Los linfangiomas cutáneos son unos tumores poco frecuentes de la piel, por lo general congénitos, formados por una proliferación de vasos linfáticos muy dilatados que pueden alcanzar el tejido celular subcutáneo2. Ocasionalmente, estos tumores pueden ser adquiridos como consecuencia de cualquier lesión de los vasos linfáticos, ya sea causada por una intervención quirúrgica, radioterapia, cicatrización de un escrofuloderma, enfermedad de Crohn, traumatismos u obstrucción del flujo linfático por una linfadenectomía o un tumor1,5. Estos factores producen una obstrucción en los vasos linfáticos que, en muchas ocasiones, se traduce en primer lugar en un linfedema1 y, posteriormente, en lesiones cutáneas. Éstas consisten en pápulas, nódulos o vesículas más o menos agrupadas, de coloración rosada y aspecto translúcido que comúnmente se conocen como «huevos de rana». Se ha sugerido que sería más apropiado denominar a esos linfangiomas adquiridos linfangiectasias6. Histológicamente, se observa una ectasia y una gran dilatación de los vasos linfáticos en la dermis superior con células endoteliales aplanadas y que, en ocasiones, elevan la epidermis y dan entonces a las lesiones un aspecto verrugoso7. Por tanto, un linfangioma congénito superficial y unas linfangiectasias pueden ser indistinguibles clínicamente, excepto por la edad de aparición1. Histológicamente pueden diferenciarse, por cuanto los linfangiomas congénitos tienden a extenderse hasta el tejido celular subcutáneo, mientras que las lesiones linfáticas adquiridas se ubican en la dermis superficial1,2.
Dentro de estos linfangiomas adquiridos, existe otro tipo que, a diferencia de los anteriores, se caracteriza histológicamente por la proliferación de vasos linfáticos, más que por la propia dilatación de los mismos. Se trata de los linfangiomas adquiridos progresivos, que pueden ser secundarios a cirugía o radiotera-pia5,8. Díaz-Cascajo et al4 han introducido el término de pápulas linfangiomatosas benignas secundarias a radioterapia. Estas lesiones consisten en pequeñas pápulas y vesículas que aparecen en la piel varios años después del tratamiento con radioterapia y que tienen un comportamiento benigno.
La histología que define a estas lesiones, y que concuerda con la de nuestra paciente, consiste en una proliferación de vasos linfáticos más o menos dilatados, que disecan las fibras de colágeno y que se localizan en la parte superior de la dermis. Estos vasos presentan material linfático en su interior y, a gran aumento, se observan las células endoteliales finas, que pueden tener núcleos tanto aplanados como grandes, ovalados y protruyentes hacia la luz. Estos hallazgos histológicos característicos en las células endoteliales se atribuyen al del daño producido por la radioterapia y, aunque son rasgos atípicos, y la disposición de los vasos entre las fibras de colágeno puede sugerir un carácter agresivo, las lesiones tienen un comportamiento benigno3,8.
Precisamente por este comportamiento benigno, no es necesario adoptar ninguna actitud terapéutica ante estas lesiones, aunque cualquier procedimiento de destrucción local puede ser eficaz para eliminarlas9.
En conclusión, consideramos que, de acuerdo con Díaz-Cascajo et al4, estas lesiones representan una entidad particular dentro de los linfangiomas adquiridos. Asimismo, el término de pápulas linfangiomatosas benignas secundarias a la radioterapia es el más adecuado porque subraya tanto la naturaleza benigna de las lesiones como su relación con el tratamiento con radioterapia, probable causante de las particularidades histológicas de las lesiones.
Correspondencia:
Carlos Serra. Servicio de Dermatología.
Instituto Valenciano de Oncología.
Profesor Beltrán Báguena, 8. 46009 Valencia. España.
cserraguillen@hotmail.com
Recibido el 29 de marzo de 2004.
Aceptado el 7 de julio de 2004.