El granuloma anular diseminado (GAD) es una enfermedad inflamatoria que tiende a seguir un curso crónico y es resistente a múltiples tratamientos.
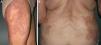
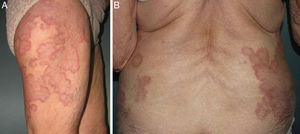
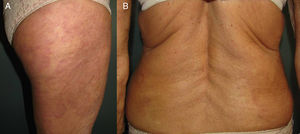
Presentamos el caso de una mujer de 80 años con un cuadro de lesiones asintomáticas, de 3 años de evolución con mejorías estivales, inicialmente localizadas en los brazos y posteriormente en el abdomen, la espalda y las piernas. La paciente había realizado tratamiento con corticoides tópicos durante varias semanas sin notar mejoría. Como antecedentes personales relevantes era hipertensa y había presentado un desprendimiento de retina. En el examen físico se apreciaban placas eritematovioláceas de superficie lisa, bien delimitadas, de borde sobreelevado y de morfología anular de varios centímetros de diámetro (fig. 1 A y B). Dichas lesiones eran mucho más planas en las zonas fotoexpuestas de los antebrazos y las piernas. La biopsia de una de las localizadas en el brazo mostró granulomas linfohistiocitarios en la dermis superior y media, con degeneración del tejido conectivo y depósitos de mucina asociados a un infiltrado inflamatorio linfocítico, llegándose al diagnóstico de granuloma anular diseminado. Se pautaron varios ciclos de prednisona oral, 30mg por día en pauta descendente por periodos de 6 semanas y corticoides tópicos durante 15 días sin apreciarse mejoría. Considerando que, aunque asintomáticas, las placas eran estéticamente llamativas, se planteó tratamiento con fototerapia. La PUVA-terapia fue descartada debido a que la paciente había presentado 2 episodios de desprendimiento de retina, iniciándose fototerapia UVB de banda estrecha (UVB-BE), 3 veces por semana, según el protocolo de escalada para el fototipo ii durante 2,5 meses, recibiendo un total 27 sesiones, con una dosis acumulada de 26,155J/cm2. La paciente presentó buena tolerancia con un resultado excelente, pasando de un BSA de 28 a casi 0 (fig. 2 A y B). Al alta se le recomendó la exposición diaria al sol.
Este sería el segundo caso publicado de GAD tratado con UVB-BE. En el único caso descrito en la literatura la paciente recibió 24 sesiones una vez a la semana, alcanzando 15J/cm2 de dosis acumulada1. Aunque las lesiones empezaron a mejorar a la tercera semana su práctica desaparición ocurrió al término del tratamiento, sin experimentar recurrencias en 6 meses de seguimiento. En nuestro caso, con una extensión mucho mayor y una dosis total recibida más alta, con un intervalo menor entre sesiones, un año después la paciente se encuentra sin lesiones.
El tratamiento del GAD es un reto para el dermatólogo debido a la falta de guías terapéuticas basadas en la evidencia. Se han descrito alrededor de 30 diferentes tratamientos, todos con resultados variables, la mayoría de ellos de casos aislados o series cortas. Entre los más utilizados se encuentran los corticosteroides tópicos, orales, intralesionales e intramusculares, agentes biológicos, intervenciones quirúrgicas, tratamiento con láser y la fototerapia2. Se han descrito buenos resultados con fototerapia PUVA, re-PUVA y UVA1 en el GAD3–5.
Además de tratarse de un cuadro de difícil manejo, las recurrencias son frecuentes en el GAD. En un estudio retrospectivo de 33 pacientes tratados con PUVA, el 66% de ellos mostraron mejoría, pero en la mayoría las lesiones recurrieron durante los primeros 2 años4. Aunque la resolución se produce después de varias sesiones de tratamiento, hay alivio del prurito desde las primeras cuando este está presente.
La fototerapia UVB-BE, con un espectro de emisión de 311-313nm, es utilizada desde hace años para la psoriasis, con un riesgo más bajo de eritema y de carcinogénesis que la UVB de banda ancha. Además, es ya bien conocido que el efecto de supresión linfoproliferativo y sobre la producción de citocinas que tiene la UVB-BE es superior al UVB de banda ancha6. Cada vez son más las enfermedades dermatológicas en las cuales la UVB-BE demuestra su eficacia y seguridad, incluso en la población pediátrica7.
Cuando nos decantamos por un tratamiento sistémico para el GAD se deben tener en cuenta múltiples variables, entre ellas el perfil de analítica basal del paciente, sus comorbilidades, las interacciones con otros fármacos, los posibles efectos adversos y los tratamientos previos realizados2. En aquellos casos en los que, como en nuestra paciente, no estuvieran indicados los psoralenos, y a pesar de haber encontrado un único caso publicado en la literatura1, creemos que merece la pena el intento terapéutico con fototerapia UVB-BE.