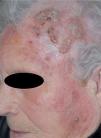
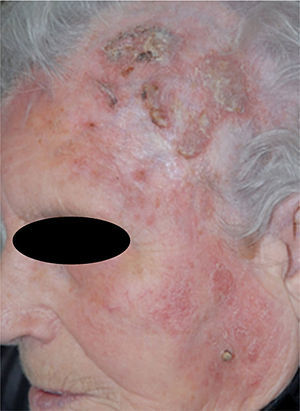
Mujer de 89 años sin antecedentes relevantes de interés. Consultaba por la presencia de una placa infiltrada, eritematosa y descamativa, asintomática, localizada en el cuero cabelludo y parte de la cara. La refería aproximadamente desde hacía un año con un crecimiento progresivo hasta alcanzar el tamaño actual (fig. 1). La paciente no refería afectación sistémica.
Exploración físicaEn la región frontal y temporal izquierda, extendiéndose hasta la zona malar y la mejilla izquierda, se apreciaba una gran placa eritematosa y descamativa, con áreas de color amarillento en algunas zonas. En la parte superior izquierda se apreciaban lesiones exofíticas y queratósicas. No existía afectación de mucosas ni alteración del estado general.
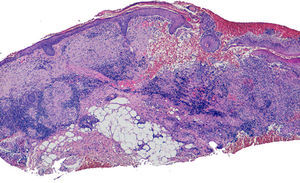
HistopatologíaEn la biopsia de uno de los bordes se observaba a pequeño aumento una epidermis ligeramente acantósica y ulcerada, sin otra alteración destacable, y ocupando todo el espesor de la dermis y el tejido celular subcutáneo un infiltrado inflamatorio granulomatoso. Los granulomas presentaban una corona linfocitaria (fig. 2).
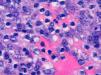
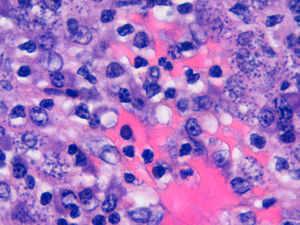
A mayor aumento, en el citoplasma de numerosos histiocitos podían observarse múltiples estructuras puntiformes basófilas (fig. 3). Se complementó el estudio histológico con una tinción de Giemsa en la cual resaltaban las estructuras puntiformes basófilas como inclusiones intracitoplasmáticas sin cápsula.
¿Cuál es su diagnóstico?
DiagnósticoLeishmaniasis cutánea crónica.
EvoluciónLas exploraciones complementarias que se realizaron para descartar afectación sistémica incluyeron hemograma, bioquímica hepática y renal, hemostasia, radiografía de tórax, ecografía abdominal, electrocardiograma y serología IgM e IgG en suero de Leishmania, así como el antígeno de Leishmania en orina. Todas las pruebas resultaron normales o negativas.
Además, se realizaron pruebas para descartar algún tipo de estado de inmunosupresión más allá de la propia a su senectud. Las poblaciones linfocitarias, el proteinograma, las inmunoglobulinas y la inmunofijación del suero tampoco mostraron alteraciones significativas.
Con el diagnóstico definitivo de leishmaniasis cutánea, y dada la extensión y progresión de las lesiones, así como las condiciones de la paciente, se decidió realizar tratamiento con miltefosina. En espera de la aprobación del fármaco expuesto, la paciente inició tratamiento con antimoniato de meglumina intramuscular, que tuvo que ser retirado, a pesar de la buena evolución de las lesiones, debido al desarrollo de un cuadro de insuficiencia cardíaca.
Finalmente, la paciente y la familia decidieron no seguir con ningún tratamiento y hasta el momento no se ha observado recidiva clínica.
ComentarioLa leishmaniasis es una zoonosis producida por un protozoo Kinetoplastida, conocido como Leishmania. Este germen intracelular parasita las células del sistema mononuclear fagocítico. Su reservorio se encuentra en animales mamíferos. En el viejo mundo se transmite por la picadura del mosquito hembra del género Phlebotomus, siendo la enfermedad endémica en la cuenca mediterránea. El espectro clínico abarca la afectación cutánea, cutáneo-mucosa y visceral. La manifestación varía en función de la especie implicada (L. infantum en nuestra área) y del estado inmunitario premórbido del paciente. La expresión cutánea es variable, desde la forma típica clásica consistente en una pápula ulcerada en su zona central hasta casos de afectación cutánea extensa o cutánea difusa debido a la diseminación linfática o sistémica1,2.
Las formas cutáneas extensas, como la que presentamos, pueden plantear el diagnóstico diferencial con el lupus vulgar, la sarcoidosis cutánea o el granuloma facial. La presencia de amastigotes en el citoplasma de los histiocitos (cuerpos de Leishman-Donovan) y la PCR, especialmente en los casos con escasos amastigotes, confirman el diagnóstico de leishmaniasis.
Estas formas cutáneas extensas y atípicas las debemos considerar en pacientes inmunodeprimidos, así como en ancianos. En los últimos años se han descrito varios casos con afectación cutánea atípica en pacientes que se encontraban en tratamiento con fármacos biológicos anti-TNF, por lo que los dermatólogos debemos considerar esta infección en pacientes con estos tratamientos, incluso con presentaciones clínicas que en otras ocasiones no nos lo hubieran sugerido3.
Existen nuevos tratamientos para la leishmaniasis4,5 tanto tópicos, imiquimod6 y terapia fotodinámica, como sistémicos, como es el caso de la miltefosina. Este último posee la misma efectividad que los clásicos antimoniales con una menor toxicidad4,5.
Conflicto de interesesLos autores declaran que no tienen ningún conflicto de intereses.