Las múltiples presentaciones a nivel mucocutáneo hacen que la sífilis secundaria (SS) sea conocida como la gran simuladora. Aunque la SS se presenta con lesiones orales hasta en un 30% de los casos, la presentación mucosa exclusiva es rara. A nivel oral se manifiesta como placas, maculopápulas, nódulos o úlceras1.
Comentamos el caso peculiar de una SS con presentación mucosa exclusiva.
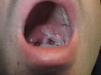
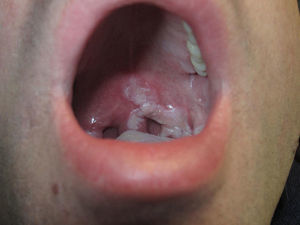
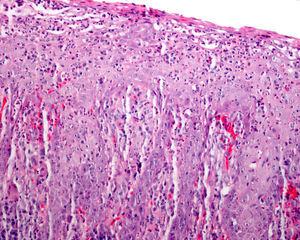
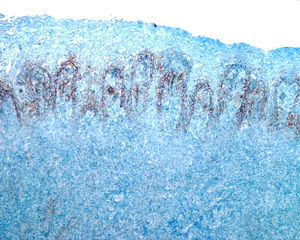
Varón de 34 años con infección por el VIH en tratamiento antirretroviral, que presentaba placas blanquecinas asintomáticas en las fauces de 8 meses de evolución. En este tiempo las mismas habían aumentado de tamaño lentamente sin la presencia de sangrado. Como antecedentes de interés, dos años antes y coincidiendo con el diagnóstico de infección por el VIH, fue diagnosticado en el Servicio de Enfermedades Infecciosas de sífilis latente, con VDRL 1/16 y tratado con doxiciclina 100mg durante 14 días por una dudosa alergia a penicilinas. En la exploración física se observaba una placa blanquecina irregular localizada en el paladar blando, en la amígdala izquierda y la úvula que no se desprendía con el raspado (fig. 1). No presentaba otras lesiones de interés. Por «amigdalitis a repetición» y falta de respuesta a antibióticos se realizó en el servicio de otorrinolaringología una biopsia de la amígdala palatina con resultados sugestivos de candidiasis, y se inició tratamiento con antimicóticos sin mejoría de las lesiones. Dos meses después, en el Servicio de Cirugía Maxilofacial se repitió la biopsia en el paladar blando, que demostraba un marcado exudado neutrofílico con signos de regeneración epitelial y mínimo infiltrado inflamatorio (fig. 2). Los cultivos del exudado respiratorio fueron repetidamente negativos para bacterias y hongos. Por persistencia de las lesiones se derivó al Servicio de Dermatología. Dados los antecedentes, y ante la sospecha clínica de SS, se realizó una inmunohistoquímica con anticuerpo policlonal frente a Treponema pallidum (Biocare Medical) en las biopsias previas, con presencia de abundantes espiroquetas predominantemente en el epitelio y en menor cuantía en el corion subyacente (fig. 3). Las pruebas treponémicas fueron positivas y el VDRL positivo a título de 1/4. Tras una dosis de penicilina benzatínica 2.400.000 U las lesiones se resolvieron completamente. El paciente recibió otras 2 dosis de penicilina intramuscular a intervalos semanales, y 4 meses después se encuentra libre de lesiones.
La infección por el VIH y la inmunodepresión pueden alterar el curso clásico de la sífilis. Así, en los pacientes infectados por el VIH se produce un mayor número de sífilis primarias asintomáticas y, en consecuencia, se detecta una mayor frecuencia de manifestaciones secundarias2.
El diagnóstico diferencial de la SS a nivel oral debe realizarse con la estomatitis, el eritema multiforme, el pénfigo, el liquen, el carcinoma epidermoide, la candidiasis, la infección oral por gonococo y la leucoplasia oral vellosa3. La SS oral representa muchas veces un reto diagnóstico. La presencia de espiroquetas saprofitas a nivel oral limita la utilidad de la microscopia de campo oscuro como herramienta diagnóstica. En cuanto a la histopatología la SS muestra frecuentemente infiltrados de predominio plasmocitario con hiperplasia epidérmica sin características de especificidad. La tinción de Warthin-Starry detecta espiroquetas hasta en un tercio de los casos. La inmunohistoquímica de biopsias se considera actualmente un test bastante útil para casos de serologías falsas positivas o negativas. Esta técnica arroja una especificidad de casi el 100% y una sensibilidad del 90%, mayor incluso que la técnica de PCR en tejidos4. Además de las altas tasas de sensibilidad y especificidad, esta técnica nos podría permitir diferenciar una sífilis primaria de una secundaria por la ubicación de los treponemas. En la sífilis primaria está descrito el patrón mixto epiteliotrópico y vasculotrópico, mientras que en la secundaria el patrón es epiteliotrópico5,6.
Presentamos el caso de un paciente inmunodeprimido, derivado a nuestro Servicio tras varios meses de estudio, con una placa blanquecina oral de meses de evolución, que se resuelve en una semana posterior a la administración de penicilina, gracias a la sospecha clínica y a los resultados arrojados por la inmunohistoquímica. Aunque no se descarta la posibilidad de una reinfección por sífilis, la ineficacia del tratamiento con doxiciclina pudo deberse al hecho de no ser un fármaco de primera elección o a la posible mala adherencia del paciente a la pauta de tratamiento. En los pacientes alérgicos a las penicilinas se recomienda una desensibilización previa, como tratamiento de elección. El dermatólogo desempeña un importante rol en el diagnóstico de este tipo de lesiones, ya que en muchos casos los pacientes comienzan con lesiones atípicas7.
Concluimos que el diagnóstico de la gran simuladora continúa siendo un reto por las múltiples manifestaciones clínicas que puede presentar. La inmunohistoquímica de biopsias puede resultar útil como método diagnóstico en la SS oral cuando las lesiones no resultan típicas clínica ni histopatológicamente y la evolución serológica no arroja datos de infección luética actual.