La paquidermodactilia (PDD) es una forma rara y benigna de fibromatosis digital adquirida caracterizada por la tumefacción de tejidos blandos que afecta a la piel de dedos de manos, concretamente la cara lateral de las articulaciones interfalángicas proximales (IFP) de los dedos 2.o, 3.o, y 4.o fundamentalmente. Afecta sobre todo a adolescentes sin antecedentes familiares y en ocasiones se confunde con alguna enfermedad reumatológica. Hasta el momento hay pocos casos descritos en toda la literatura médica, aportamos un nuevo caso.
Paciente de 14 años de edad, sin antecedentes personales de interés, que es remitido a consulta de dermatología para valoración de engrosamiento difuso de 2.o, 3.o y 4.o dedos de ambas manos, de varios meses de evolución. Como dato a constatar, el paciente es escalador a nivel de competición, practicando escalada a diario durante varias horas.
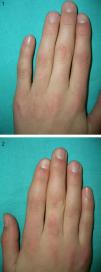
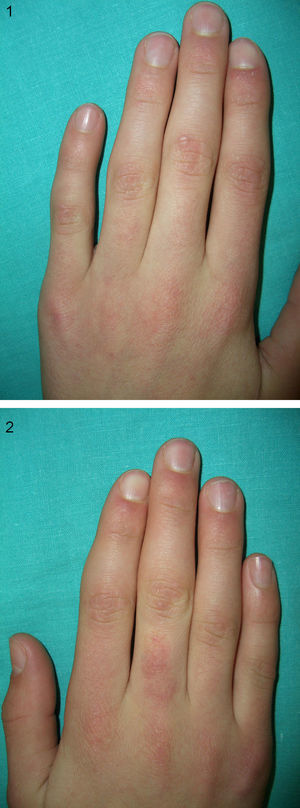
La exploración física revelaba tumefacción bilateral y simétrica de la cara lateral de articulaciones IFP de 2.o,3.o y 4.o dedos de ambas manos (figs. 1 y 2), más evidente en mano derecha (fig. 2). No presentaba ninguna otra alteración cutánea relevante.
Tumefacción de la cara lateral de articulaciones IFP de 2.o, 3.o y 4.o dedos de ambas manos, más evidente en mano derecha (fig. 2).
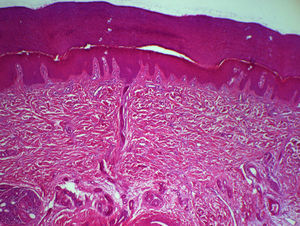
Se realizó biopsia cutánea de una de las zonas afectadas en la que se observó una dermis engrosada, con aumento del número de fibras de colágena acompañado de un discreto aumento del número de fibroblastos. También se observaba un ligero aumento de mucinas, sin presencia de infiltrados inflamatorios significativos. La epidermis suprayacente mostraba hiperqueratosis con ortoqueratosis compacta (fig. 3).
Solicitamos analítica con función renal, hepática y tiroidea así como determinación de factor reumatoide, anticuerpos antinucleares y resto de batería autoinmunitaria, que resultó todo normal o negativo.
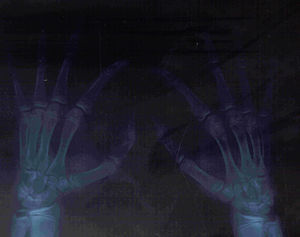
La radiografía simple de manos reveló un engrosamiento de los tejidos blandos circundantes a las articulaciones IFP, sin anormalidades óseas ni articulares (fig. 4).
La paquidermodactilia (PDD) fue descrita por primera vez por Bazex en 1973 y su nombre fue otorgado por Verbov dos años después1. Se trata de una rara enfermedad cuya incidencia real podría estar infravalorada. Esta fibromatosis benigna afecta predominantemente a adolescentes varones y su diagnóstico es discutible si se trata de adultos2. En muchos casos suele existir historia previa de prácticas deportivas manuales como artes marciales, levantamiento de pesas o escalada (como en nuestro caso). Su etiología es desconocida. Rai y Zaphiroupoulos propusieron que quizás represente una presentación frustrada de paquidermoperiostosis (PDP)3. La PDP o síndrome de Touraine-Solente-Golé4 representa la forma primaria o idiopática de la osteopatía hipertrófica. La forma secundaria, de mayor incidencia, suele ser consecutiva a una enfermedad pulmonar o cardíaca, a veces de carácter neoplásico. La PDP viene definida por tres criterios mayores: paquidermia, periostosis y dedos en palillo de tambor. A ello se le añaden otros criterios menores (seborrea, hiperplasia sebácea, foliculitis, acné…). La forma primaria se considera una enfermedad hereditaria, si bien solo se encuentra historia familiar de la misma en el 25–38% de los casos. Además su expresividad es variable, por lo que son infrecuentes las formas completas de este síndrome5.
Clínicamente, la paquidermodactilia se caracteriza por la tumefacción asintomática de articulaciones IFP, predominantemente en la cara lateral, simétrica, sobre todo del 2.o al 4.o dedo. En alguna ocasión se puede afectar también el dorso de la mano denominándose entonces paquidermodactilia transgrediens6.
El estudio histopatológico demuestra una hiperplasia epidérmica con ortoqueratosis compacta, engrosamiento de la dermis con un aumento de las fibras de colágeno, con una ligera proliferación de fibroblastos, sin infiltrado inflamatorio destacable.
Es necesario establecer diagnóstico diferencial con algunas poliartritis en las que se puedan afectar las articulaciones IFP como la forma poliarticular de la artritis crónica juvenil, la artritis psoriásica o la artritis reumatoide. Sin embargo, en todos estos procesos existe una afectación articular característica mientras que la PPD se trata de una tumefacción fibrosa asintomática de las articulaciones interfalángicas proximales de los dedos segundo al cuarto, sin anormalidades óseas o articulares.
También debemos diferenciarla de la fibromatosis hialina juvenil, aunque hay algunos autores que, como ocurría con la paquidermoperiostosis, consideran la PPD una forma localizada de fibromatosis hialina juvenil (FHJ). La FHJ es una displasia mesenquimatosa de herencia autosómica recesiva que aparece en la infancia precoz o en la adolescencia, de la que se han descrito tan solo unos 65 casos. Se caracteriza clínicamente por lesiones cutáneas, hipertrofia gingival, contracturas en flexión de las grandes articulaciones y lesiones óseas. Las lesiones de la piel consisten en múltiples tumores, comúnmente localizados en cuero cabelludo y alrededor de la nariz y pequeñas pápulas perladas y placas localizadas en tronco, mentón, orejas y alrededor de los orificios nasales. La FHJ se caracteriza por una síntesis anómala de colágeno que se deposita como material hialino en el tejido conjuntivo de la piel, encías y menos frecuentemente en los huesos y en las articulaciones7.
Por otra parte los «knuckle-pads» o nódulos de Garrod representan un subtipo de fibromatosis superficial. Consisten básicamente en pápulas o placas muy bien circunscritas que se localizan principalmente en el dorso de las articulaciones metacarpofalángicas o interfalángica proximal del 4.o dedo. Su etiología puede ser idiopática («verdaderos») o secundaria a una historia de traumatismos de repetición («falsos»). La diferencia fundamental entre la PPD y los nódulos de Garrod radica en que en los últimos el engrosamiento se encuentra en el dorso de las articulaciones, mientras que en la PPD es en sus caras laterales. Sin embargo hay autores que consideran la PDD una variante poco frecuente de los knuckle-pads8–10.
Asimismo, deben considerarse también otras entidades en su diagnóstico diferencial, tales como tofos articulares, depósitos xantomatosos o acrodactilias paraneoplásicas11.
Los hallazgos histopatológicos de la PPD muestran una dermis engrosada, con aumento del número de fibras de colágena acompañado de un discreto aumento del número de fibroblastos. También se observa un ligero aumento de mucinas, sin presencia de infiltrados inflamatorios significativos. La epidermis suprayacente suele mostrar hiperqueratosis con ortoqueratosis compacta.
En cuanto al tratamiento, las infiltraciones con hexacetónido de triamcinolona y la resección del tejido fibrótico subcutáneo pueden mejorar la apariencia externa. El tratamiento con corticoides tópicos no se ha mostrado eficaz12.
Hasta la fecha se han descrito pocos casos de PDD en la bibliografía médica, probablemente al haberse infraestimado su prevalencia dado que es asintomática y no disminuye la movilidad articular. Creemos que es necesario establecer diagnóstico diferencial con otras entidades para evitar exploraciones complementarias y tratamientos innecesarios ya que la PPD es una entidad completamente benigna y no precisa de ningún tratamiento.