Una mujer de 76 años, sin antecedentes personales de interés, consultó por unas lesiones cutáneas muy pruriginosas de 6 años de evolución. La paciente no relacionaba la aparición de estas lesiones con algún desencadenante. Los exámenes complementarios solicitados, hemograma, bioquímica general, serologías de virus hepáticos (VHB y C), VIH, lues, perfil tiroideo y de autoinmunidad, radiografía de tórax y prueba de la tuberculina (PPD, por sus siglas en inglés) mostraron solo alteraciones en las cifras de glucosa 171mg/dl, hemoglobina glucosilada 8,33, triglicéridos 386mg/dl y colesterol total 221mg/dl.
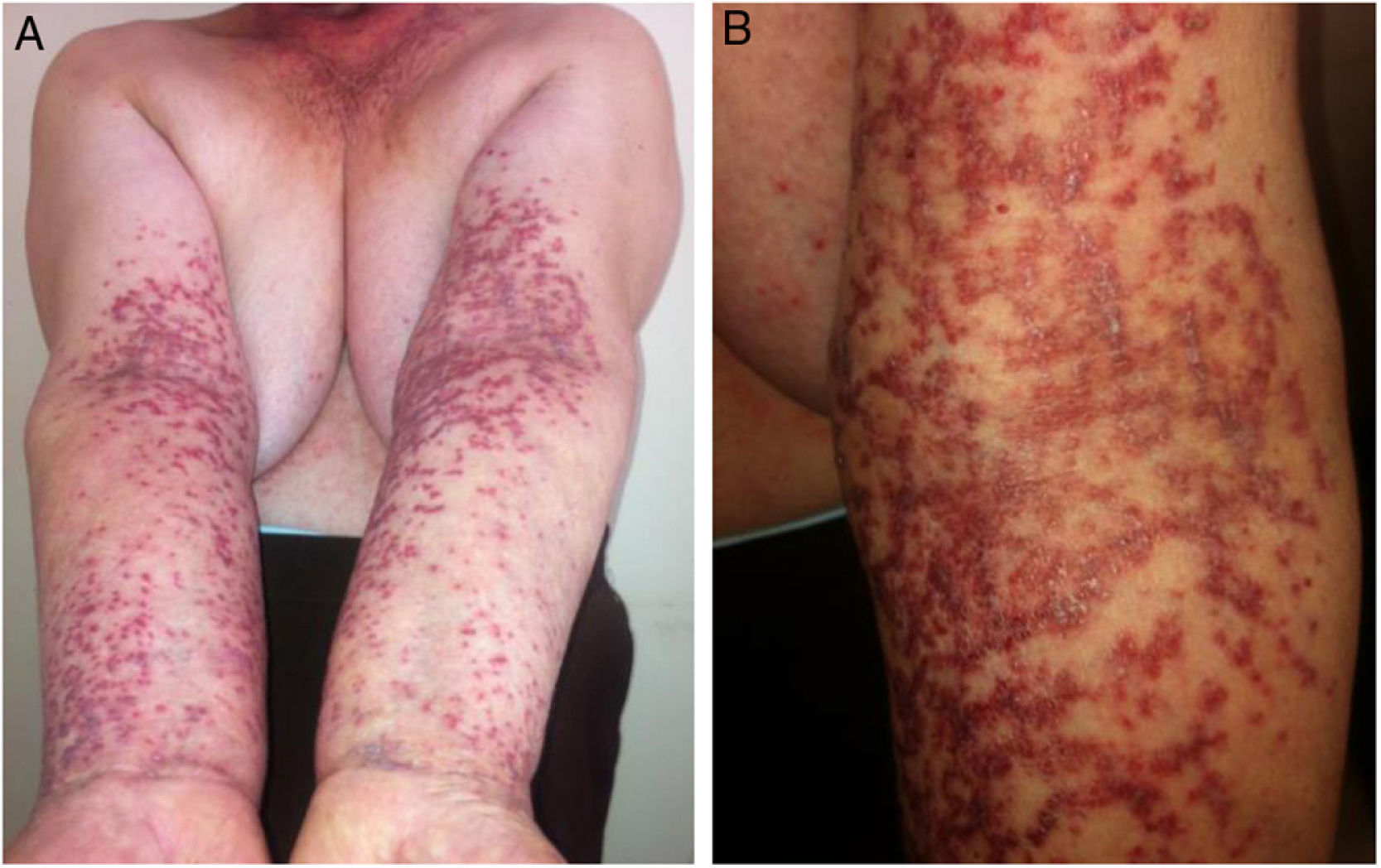
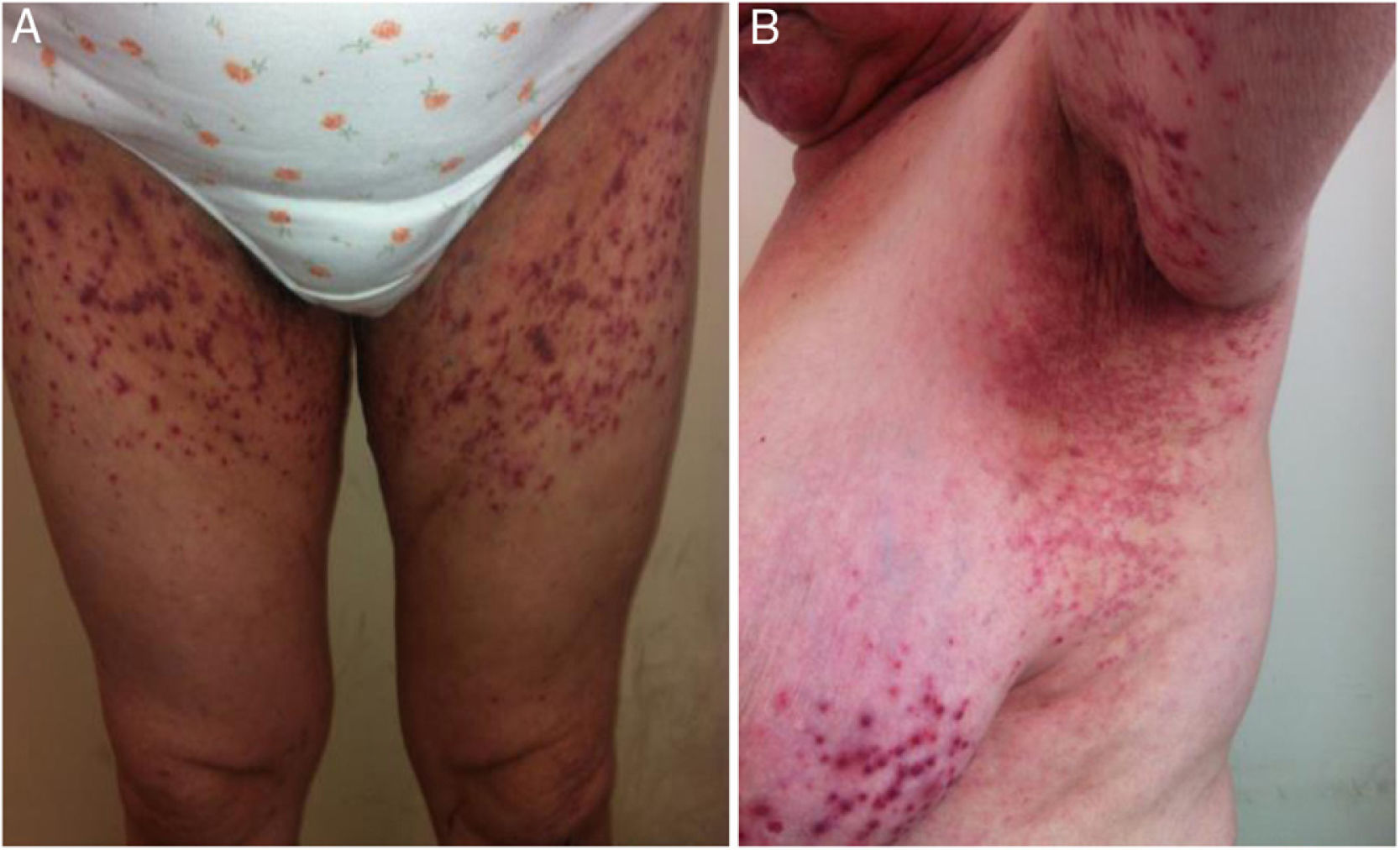
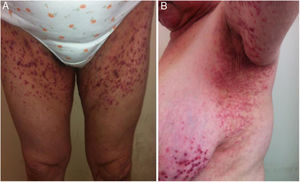
Exploración físicaSe constató la presencia de una erupción bilateral y simétrica constituida por unas pápulas violáceas, algunas incluso purpúricas, con un centro hiperqueratósico, que confluyen adoptando una morfología retiforme, principalmente en la superficie flexora de los miembros superiores (fig. 1), los pliegues axilares, la raíz de los miembros inferiores y las ingles, y en el tronco (fig. 2). No existía compromiso del resto de la piel, uñas, ni de las mucosas.
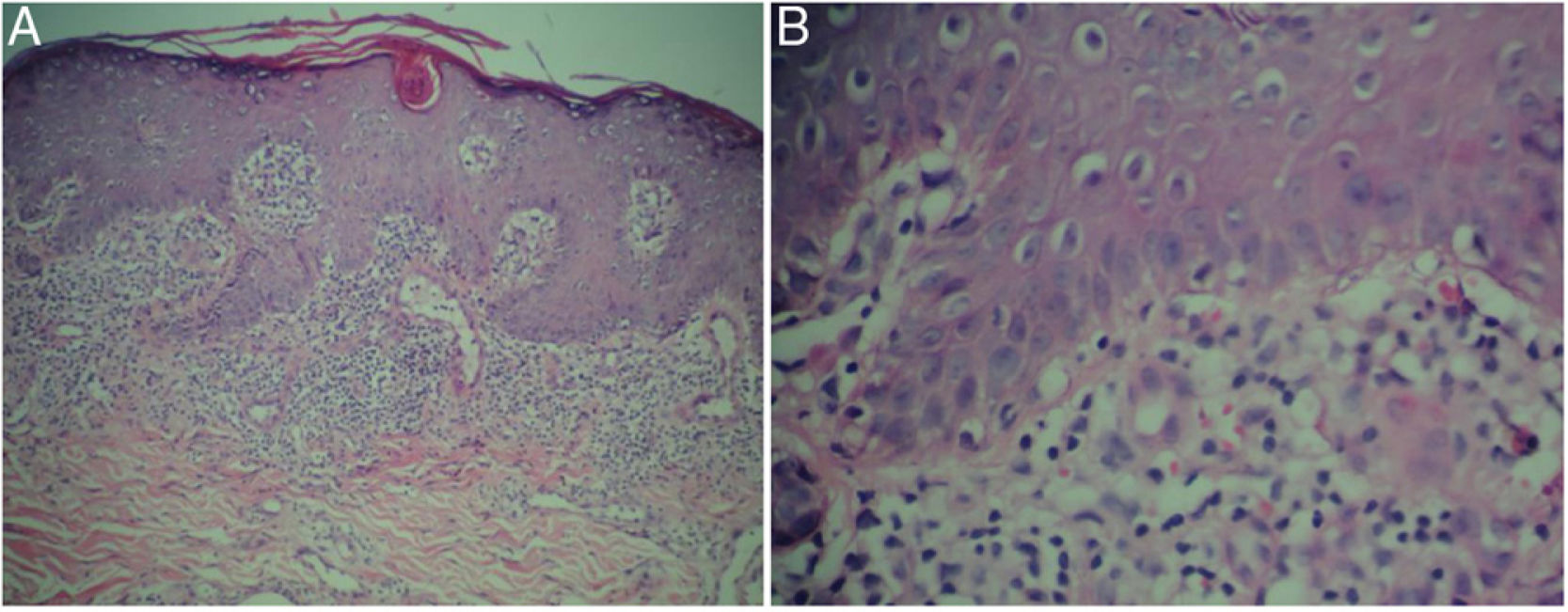
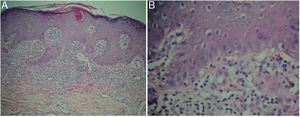
HistopatologíaEl estudio histológico de una biopsia cutánea mostró la presencia de una acantosis irregular epidérmica con hiperparaqueratosis y tapones córneos foliculares, y en la dermis, un infiltrado inflamatorio linfocitario con disposición en banda liquenoide, con focos de daño vacuolar de la capa basal epidérmica, vasos sanguíneos dilatados en el plexo superficial sin vasculitis, y algunos hematíes extravasados (fig. 3).
¿Cuál es su diagnóstico?
DiagnósticoQueratosis liquenoide crónica.
Evolución y tratamientoSe prescribió tratamiento tópico con una crema de calcipotriol /betametasona y prednisona oral a dosis de 1mg/kg de peso, con lo que se consiguió una disminución importante del prurito y una resolución de las lesiones papulares, dejando manchas hiperpigmentadas postinflamatorias, a las 4 semanas de tratamiento.
ComentariosLa queratosis liquenoide crónica o enfermedad de Nekam1 es una entidad escasamente descrita e infradiagnosticada1–3. Fue descrita por Kaposi en 1895 como una variante de liquen, llamándolo lichen ruber acuminatus verrucosus et reticularis1. Nekam postuló en 1938 que era una variante de poroqueratosis por lo que la denominó porokeratosis striata lichenoides. El nombre actual de queratosis liquenoide crónica fue propuesto por Margolis en 19721–3.
Es una enfermedad de etiopatogenia desconocida, caracterizada por la presencia de unas pápulas violáceas que recuerdan a un liquen plano, distribuidas por el tronco y las extremidades adoptando un patrón lineal y/o reticular de distribución bilateral y simétrica, con tendencia a generalizarse4. Suele iniciarse en la edad adulta sin predominio de sexo o raza. Sigue un curso crónico en donde el prurito puede variar de mínimo o ausente a muy intenso1–4.
Se ha descrito la coexistencia con lesiones faciales que simulan un eccema seborreico o una dermatosis perioral, una queratodermia palmo-plantar y lesiones distróficas ungueales. En casos excepcionales se ha comunicado la presencia de aftas orales o genitales, y de lesiones oculares como blefaritis, queratoconjuntivitis o iridociclitis1,2.
La histopatología no es específica. Se encuentra una hiperqueratosis paraqueratósica focal con presencia de algunos tapones foliculares. Existe vacuolización de la capa basal. En la dermis superior se aprecia un infiltrado linfocítico en banda con un límite inferior bien definido2–4. Se ha descrito una variedad purpúrica caracterizada por la presencia de extravasación hemática y la presencia ocasional de vasculitis4. El diagnóstico diferencial debe ser hecho con el liquen plano, las erupciones liquenoides de origen medicamentoso, la pitiriasis rubra pilaris, la pitiriasis liquenoide y la micosis fungoide, entre otros procesos2–4.
El diagnóstico definitivo se establece por una correlación clínico-patológica donde la clave clínica principal es el aspecto retiforme de la dermatosis, así como la coloración eritemato-violácea de las pápulas que la caracterizan, en pacientes sin relación temporal con medicamentos. Los hallazgos histológicos que apoyan el diagnóstico son una dermatitis linfocitaria liquenoide con grados variables de acantosis, hiperqueratosis y focos de paraqueratosis. Todos estos hallazgos estaban presentes en la paciente descrita. El tratamiento con calcipotriol/betametasona en crema de aplicación diaria fue justificado por la concepción actual de la patología como un trastorno de la queratinización5,6, y la prednisona oral por el prurito intenso, el importante infiltrado inflamatorio linfocitario y la extensión corporal de las lesiones. La diabetes de la paciente fue controlada con hipoglicemiantes orales conjuntos sin complicaciones.
Conflicto de interesesEl autor declara no tener ningún conflicto de intereses.