Niña de 5 semanas de vida, sin antecedentes de interés salvo un reingreso a los 6 días de nacer por hiperbilirrubinemia (19,2mg/dl) que precisó fototerapia. Durante dicho ingreso presentó en la analítica monocitosis relativa (21,2%). Había sido remitida desde Urgencias ante la aparición progresiva de lesiones cutáneas desde una semana antes.
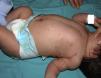
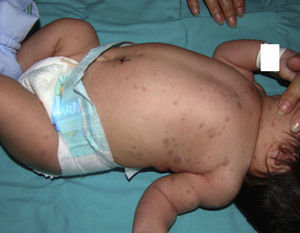
Exploración físicaMúltiples lesiones papulosas y nodulares eritematovioláceas, infiltradas al tacto, diseminadas sobre todo en el tronco, las extremidades, la cabeza y la región perianal, sin afectación de palmas, plantas ni mucosas (fig. 1). Además presentaba palidez y hepatoesplenomegalia.
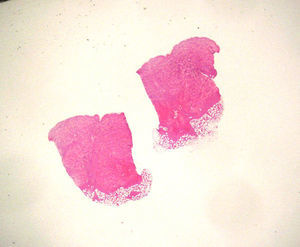
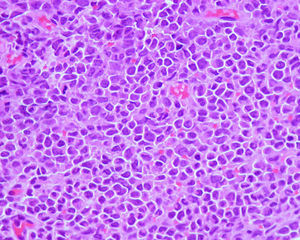
HistopatologíaEn la biopsia realizada de una lesión abdominal se apreciaba una infiltración celular difusa de la dermis con afectación del tejido subcutáneo (fig. 2) correspondiendo a células de aspecto atípico con escaso citoplasma y algunas mitosis (fig. 3) que se marcaron con CD45, CD68 y CD4.
Exploraciones complementariasUna nueva analítica mostró leucocitosis con monocitosis relativa (70,2%) y un frotis sanguíneo con 80% de células monocíticas inmaduras. Por ecografía objetivamos hepatoesplenomegalia y estenosis pulmonar leve. Las serologías para infecciones TORCH fueron negativas.
¿Cuál es su diagnóstico?
DiagnósticoLeucemia cutis congénita.
Evolución y tratamientoTras este diagnóstico se realizó estudio de medula ósea que confirmó la presencia de una leucemia aguda monocítica M5 y se comenzó tratamiento poliquimioterápico, según protocolo SHOP LANL-2001 y posterior trasplante de progenitores hematopoyéticos. La paciente finalmente falleció a los 7 meses de vida.
ComentarioLa leucemia cutis es una infiltración de los tejidos cutáneos por células leucémicas que ha sido documentada en un 25-30% de los pacientes con leucemia congénita1–6. Se considera leucemia congénita cuando aparece desde el nacimiento hasta las primeras 4-6 semanas de vida1–3,5. La leucemia aguda de estirpe mieloide es el tipo de leucemia congénita más común y la que más infiltra la piel1–6.
Se presenta en la mayoría de los casos como nódulos violáceos de distribución generalizada, y tan sólo en un 1% existen lesiones orales, en contraste con la leucemia monocítica en adultos, en que la infiltración oral es mucho más frecuente1.
Este cuadro cutáneo ha sido denominado blueberry muffin baby syndrome1–4,6, por la similitud que presentan estas lesiones con el pastel de arándanos. Pueden verse manifestaciones clínicas similares en otros procesos graves tales como infecciones congénitas (TORCH: toxoplasma, lúes, parvovirus, coxsackie, rubéola, citomegalovirus, virus herpes simple), enfermedades hemolíticas del recién nacido (incompatibilidad de grupo sanguíneo), esferocitosis hereditaria o el síndrome de transfusión gemelo a gemelo y otros procesos proliferativos (histiocitosis, metástasis de neuroblastoma o rabdomiosarcoma)1–6.
Se han descrito tanto internacional como nacionalmente casos de leucemia cutis congénita1–6. La revisión más amplia de la literatura, publicada en 1993, recogió afectación cutánea en 56 de los 175 casos de leucemia congénita1, y desde entonces se han publicado aproximadamente 15 casos más de leucemia cutis congénita2–6.
Las manifestaciones cutáneas pueden ocurrir una vez manifestada la leucemia, en su fase terminal, o ser el inicio de la leucemia en un 10% de los casos, presentándose dichas lesiones cutáneas previamente a la presencia de blastos en la sangre periférica y la médula ósea2.
El tratamiento de elección es la quimioterapia y el trasplante de progenitores hematopoyéticos. Se han descrito casos aislados con remisión espontánea de la leucemia, todos ellos en ausencia de leucemia progresiva o translocación 11q236, si bien algunos de estos presentaron posterior recaída tras varias semanas o incluso años2,6, por lo que realizar una abstinencia terapéutica es controvertido2.
El papel del dermatólogo es primordial en la identificación y diagnóstico precoz de estas lesiones cutáneas que pueden ser indicativas de procesos sistémicos graves. Ante la sospecha clínica debe realizarse una biopsia cutánea, que junto con las técnicas de inmunohistoquímica complementarias aportará las claves diagnósticas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.