La panarteritis nudosa (PAN) es una vasculitis de vasos de pequeño y mediano calibre, diferenciándose clásicamente 2 formas. La forma cutánea sería aquella en que la clínica se limita a la piel, pudiendo asociar mialgias, artralgias generalizadas y neuritis en las zonas próximas de afectación cutánea, así como fiebre hasta en un tercio de los casos. La forma sistémica asocia afectación de órganos internos, más frecuentemente renal, hepática o del SNC1.
Un varón de 50 años consultó en nuestro servicio por un cuadro de aproximadamente 5 años de evolución, caracterizado por brotes de lesiones nodulares, inicialmente aisladas en las piernas, asociados a artralgias generalizadas. En el último año también afectaban a los brazos, con episodios febriles, pérdida de peso, astenia y anorexia. Había estado en seguimiento en otro centro hospitalario, realizándose varias biopsias con resultados inespecíficos (infiltrado neutrofílico en dermis, dermatitis de estasis, y una última de paniculitis de predominio lobulillar). Sin diagnóstico definitivo, recibió tratamiento con diferentes fármacos, sin control de la enfermedad, manteniéndose a lo largo de todo el periodo con corticoides orales, y asociando en diferentes momentos colchicina, azatioprina, metotrexato o ciclosporina. Analíticamente, destacaba una elevación de reactantes de fase aguda (RFA), con elevación de PCR y VSG (llegando en los últimos meses a valores de 120mm/h). Todo el estudio complementario, incluyendo autoinmunidad (ANA, ENA y anticuerpos anticitoplasma de neutrófilos o ANCA) y serologías (VIH y virus hepatotropos), fue normal.
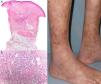
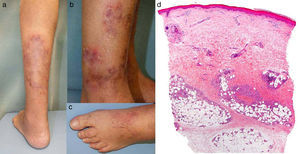
Cuando el paciente acudió por primera vez a nuestro centro presentaba, principalmente en los miembros inferiores y en menor medida en los superiores, placas eritematosas con descamación periférica y lesiones nodulares en el interior de estas. También mostraba edema en el dorso del pie y el tobillo izquierdos (fig. 1a-c). Se realizó una biopsia compatible con paniculitis septal (fig. 1d).
(a) Placas eritematosas con descamación periférica y nódulos en su interior. (b) Detalle donde se observa la hiperpigmentación residual. (c) Edema en el dorso del pie izquierdo. (d) Biopsia cutánea, donde se observa una epidermis y dermis normales, con lesiones centradas en el tejido celular subcutáneo. Infiltrado inflamatorio a nivel de los septos (hematoxilina-eosina, ×4).
Coincidiendo con el descenso de la dosis de prednisona, el paciente tuvo un nuevo brote, con placas purpúricas que se extendían centrífugamente en las mismas localizaciones que los brotes previos, dolor, edema bimaleolar y fiebre.
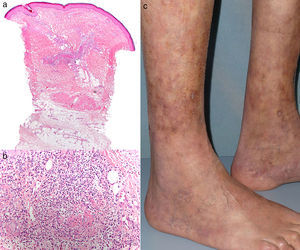
Una nueva biopsia reveló un infiltrado neutrofílico en vasos de mediano y pequeño calibre, con necrosis fibrinoide, asociado a un infiltrado moderado eosinofílico (fig. 2 a y 2b). Con todo ello se llegó al diagnóstico de PAN. Dada la ausencia de afectación orgánica, a pesar de la llamativa elevación de RFA, y la importante afectación del estado general, se encuadraría como una forma de PAN cutánea, con un patrón de respuesta inflamatoria sistémica asociado.
(a) Epidermis normal, con lesiones centradas en la dermis y el tejido celular subcutáneo (hematoxilina-eosina, ×4). (b) Necrosis fibrinoide e infiltrado neutrofílico en los vasos de mediano calibre acompañado de infiltrado eosinofílico (hematoxilina-eosina, ×20). (c) Livedo residual en las piernas, tras inicio de tratamiento con infliximab.
Tras aumentar la dosis de prednisona a 1mg/kg/día, y el control del brote agudo, se inició tratamiento con ciclofosfamida e inmunoglobulinas. A pesar de ello no se logró disminuir la dosis de corticoides sin nuevos empeoramientos. Por ello, se inició tratamiento con infliximab a dosis de 5mg/kg, presentando muy buena respuesta desde la primera infusión, con una completa normalización de los parámetros analíticos. La dosis de corticoides se disminuyó progresivamente hasta su suspensión, sin presentar nuevos brotes de lesiones en un año de seguimiento, salvo livedo residual (fig. 2c), manteniéndose tratamiento con infliximab cada 8 semanas.
La clínica típica de la PAN cutánea se caracteriza por brotes de lesiones nodulares, dolorosas, que van dejando una livedo1. En las primeras series de 19742 se describía como característica típica de esta la presencia de un patrón en «estallido de estrellas», clínica que recuerda mucho a la de nuestro paciente, no encontrando descripciones similares en la literatura reciente.
Histológicamente, la presencia de una paniculitis focal alrededor de la arteria afecta es característica. Sin embargo, si el infiltrado inflamatorio es muy intenso, puede aparecer una paniculitis tan intensa que enmascare la vasculitis1.
Basado en las características clínicas, analíticas y evolutivas, se han descrito 3 grupos de PAN cutánea: la clase i, donde la clínica cutánea se asocia a RFA levemente elevados; la clase ii, donde se añaden síntomas constitucionales, con fiebre y RFA muy elevados; y la clase iii, donde la forma cutánea progresaría hacia formas sistémicas de la enfermedad3. Encuadraríamos a nuestro paciente dentro del segundo tipo.
Aquellos pacientes con formas cutáneas de PAN con un aumento marcado de RFA se asocian más frecuentemente a placas inflamatorias y edema de piernas. Considerando esta asociación como una forma más grave de la enfermedad, se ha propuesto un abordaje terapéutico inicial más intenso para evitar la progresión hacia formas sistémicas4.
Aunque el uso de anti-TNF en las formas sistémicas no es excepcional, encontramos en la literatura muy pocos casos que requieran dicho tratamiento para controlar las formas cutáneas (tabla 1).
Tratamiento con anti-TNF alfa en panarteritis nudosa cutánea
| Paciente | Autor, año y referencia | Edad (años) | Sexo | Tratamientos previos | Duración de tratamientos previos (meses) | Anti-TNF alfa (dosis) | Tratamiento inmunosupresor concomitante | Seguimiento (meses) | Evolución/eventos adversos |
|---|---|---|---|---|---|---|---|---|---|
| 1 | García-Porrua y Gonzalez-Gay5, 2003 | 47 | Varón | Indometacina, SSZ, MTX | 0 | IFX (5mg/kg) | MTX 15mg/sem | 18 | Resolución/ninguno |
| 2 | Vega Gutiérrez et al.6, 2007 | 14 | Mujer | CO | ND | IFX (5mg/kg) | No | ND | Resolución/ninguno |
| 3 | Bansal y Houghton7, 2010 | 7 | Mujer | CO, CY MTX, IVIG | 14 | IFX (5mg/kg primera dosis, y después 10mg/kg cada 4 semanas) | CO, MTX | 8 | Sin respuesta (dependencia de corticosteroides). Respuesta a RTX y CY |
| 4 | Zoshima et al.8, 2013 | 66 | Mujer | CO, MTX, CSA, TAC, CY, AZA, colchicina, RP, PPDF Lamivudina, adefovir | 156 | ETN (25mg/sem) | CO | 8 | Resolución/ninguno |
| 5 | Campanilho-Marques et al.9, 2014 | 13 | Varón | CO, MTX, CY, RTX | 13 | IFX (5mg/kg) | No | 12 | Resolución/ninguno |
| 6 | Valor et al.10, 2014 | 7 | Varón | CO, CY | 3,5 | ETN (25mg/sem) | No | 84 | Resolución/ninguno |
AZA: azatioprina; CO: corticoterapia oral; CSA: ciclosporina; CY: ciclofosfamida; ETN: etanercept; IFX: infliximab; IVIG: inmunoglobulina intravenosa; MTX: metotrexato; ND: no disponible; PPDF: plasmaféresis de doble filtración; RP: recambio plasmático; RTX: rituximab; SSZ: sulfasalazina; TAC: tacrolimus.
En conclusión, presentamos un caso de PAN cutánea con un patrón de respuesta inflamatoria sistémica, refractaria a tratamientos convencionales. Es fundamental sospechar esta enfermedad en pacientes con placas de extensión centrífuga, con nódulos en su interior, aunque inicialmente la histología no apoye el diagnóstico, sobre todo si asocian una reacción inflamatoria tan intensa que pueda enmascarar la vasculitis. Aquellas PAN cutáneas con RFA muy elevados a menudo van a requerir un manejo similar que las formas sistémicas, siendo el tratamiento con anti-TNF alfa una opción.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.