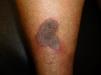
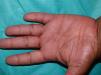
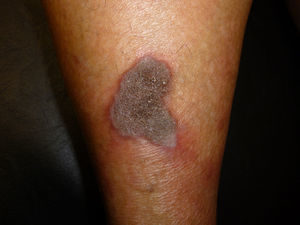
Una mujer de 43 años de edad, con antecedentes de obesidad y diabetes gestacional, fue remitida para valoración de unas lesiones pruriginosas en las piernas de 7 años de evolución, con curso fluctuante, y prurito persistente en las palmas. No tomaba fármacos de forma habitual. La exploración física mostró, en la cara anterior de las piernas, 2 placas eritematomarronáceas hiperqueratósicas de aspecto espongiforme, de 2-5cm de diámetro, bien definidas y rodeadas de un halo violáceo (fig. 1). Además, la paciente presentaba numerosas pápulas hiperqueratósicas puntiformes deprimidas confinadas a las líneas palmares (fig. 2). El examen de la mucosa oral reveló un reticulado blanquecino yugal y un empedrado conformado por pápulas blanquecinas en el dorso lingual. No se hallaron lesiones en la mucosa genital, las uñas o el cuero cabelludo. El estudio histológico de una placa hiperqueratósica de la pierna confirmó la sospecha clínica de liquen plano (LP) hipertrófico, y el de una lesión puntiforme palmar mostró, asimismo, rasgos histológicos típicos de LP. El análisis de sangre, que incluyó hemograma, bioquímica y serologías para VHB, VHC, lúes y VIH, fue normal o negativo.
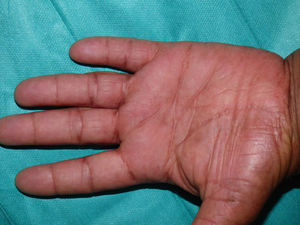
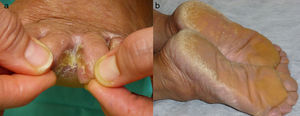
La paciente consultó posteriormente la aparición de placas blanquecinas hiperqueratósicas maceradas y fisuradas en los pliegues interdigitales de los pies (fig. 3a). A pesar de que los cultivos fúngicos fueron repetidamente negativos, se inició terbinafina oral por alta sospecha clínica de dermatofitosis. Dada la ausencia de mejoría al mes de tratamiento se realizó estudio histológico que demostró hallazgos característicos de LP. Finalmente se sumó al cuadro un endurecimiento progresivo palmoplantar con dolor intenso que dificultaba las actividades de la vida diaria y la deambulación; en la exploración se objetivaba una queratodermia palmoplantar difusa, más evidente en las áreas de presión (fig. 3b), con presencia de pápulas rosadas confluentes en el borde de la queratodermia, confirmando de nuevo el estudio histológico la afectación por LP.
Según la literatura, la afectación palmoplantar predominante o exclusiva en el LP es infrecuente1 y su presentación clínica difiere de la clásica. El mayor espesor de la capa córnea explica la ausencia de las características estrías de Wickham, al no permitir visualizar su correlato histopatológico, la hipergranulosis en cuña; además, no se observan las típicas pápulas violáceas poligonales, que solo se objetivan en ocasiones en el borde de las palmas y las plantas2. Por el contrario, se ha descrito un amplio espectro de manifestaciones clínicas que incluye: queratodermia difusa, queratosis punctata, placas eritematodescamativas, lesiones pseudovesiculosas, petequiales, pápulas umbilicadas, lesiones ulceradas y máculas hiperpigmentadas3–6, siendo lo más frecuente el patrón eritematodescamativo o hiperqueratósico. No hemos encontrado previamente descrito el patrón tipo queratosis punctata confinado a las líneas palmares que presenta nuestro caso. Tal y como este ejemplariza, varios patrones pueden presentarse en un mismo paciente. Esta extensa variedad morfológica con ausencia de las clásicas pápulas de LP supone que, especialmente si la afectación palmoplantar es exclusiva, el diagnóstico clínico sea muy complejo. Según la serie más extensa publicada, la presencia de placas eritematodescamativas o hiperqueratósicas, de bordes bien definidos, localizadas en el arco plantar interno, sin afectación de pulpejos, muy pruriginosas y autolimitadas, constituye el rasgo más característico2. La histología, que sí muestra a nivel palmoplantar los hallazgos clásicos de LP, es, por tanto, fundamental para el diagnóstico.
Aunque según Sánchez-Pérez et al.2 la mayoría de las lesiones son autolimitadas, se han descrito casos recalcitrantes con respuesta variable al tratamiento con corticoides, retinoides, baños-PUVA, metotrexato, ciclosporina, dapsona o enoxaparina, entre otros7,8. Nuestro caso apoya el carácter recalcitrante del LP palmoplantar, tras administrarse, con escasa respuesta, múltiples ciclos de corticoterapia tópica y sistémica, tazaroteno tópico, ciclosporina a dosis de 3mg/kg/d (cuya eficacia no puede ser adecuadamente valorada por suspensión del tratamiento al mes debido a incumplimiento de seguimiento) y metotrexato a una dosis máxima de 20mg/sem, con el que se encuentra actualmente. Llamativamente, pese a considerarse el LP hipertrófico una de las variantes más refractarias, en nuestra paciente las lesiones de piernas respondieron excelentemente al tratamiento corticoideo.
En conclusión, se trata de una paciente con una variante inusual de LP que ejemplariza el amplio espectro clínico con que esta enfermedad puede presentarse a nivel palmoplantar. Así, presentó lesiones tipo queratosis punctata restringida a las líneas palmares, expresión clínica no descrita previamente, placas hiperqueratósicas interdigitales simulando una infección fúngica superficial, y queratodermia difusa palmoplantar con importante afectación de la calidad de vida. A pesar de considerarse generalmente autolimitado, nuestro caso mostró un curso recalcitrante, con lesiones plantares incluso más refractarias al tratamiento que las de LP hipertrófico. A nivel palmoplantar, la amplia variedad morfológica con ausencia de las clásicas pápulas de LP dificulta el diagnóstico, que debe ser considerado en el diagnóstico diferencial de las dermatosis hiperqueratósicas palmoplantares. La histología, que sí revela las características típicas del LP, es fundamental para el diagnóstico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Se agradece a la paciente cuyas imágenes se muestran en el trabajo su aceptación por escrito a que se publiquen dichas imágenes.