Una mujer de 23 años de edad consultó por la aparición progresiva de unas lesiones dolorosas en superficie externa de los muslos durante las 5 últimas semanas. La paciente refería brotes similares durante 3 años consecutivos, que le aparecían durante los meses de más frío y que cedían, sin dejar cicatriz, con el aumento de temperatura ambiental estacional. No asociaba otras manifestaciones. La paciente se dedicaba a la equitación, montaba y cuidaba de los caballos diariamente.
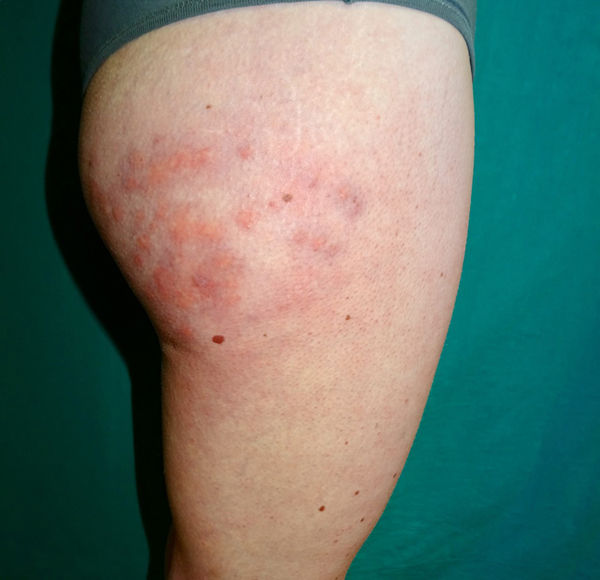
Exploración físicaSe observaba la presencia de unos nódulos eritematovioláceos, dolorosos a la presión, que tendían a la confluencia y formación de placas, en la zona superoexterna de ambos muslos (fig. 1). En el resto del muslo se constató la presencia de unas máculas reticuladas eritematovioláceas de aspecto vascular. Las regiones afectadas presentaban una disminución de la temperatura local.
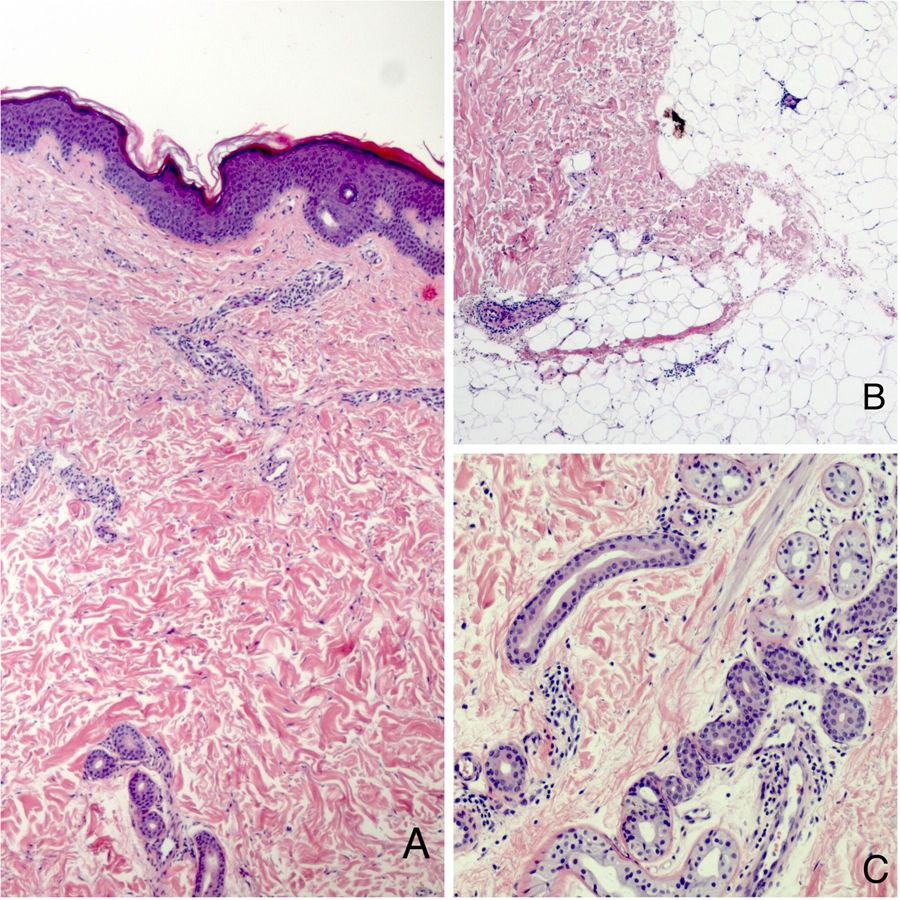
HistopatologíaEn el estudio histológico (fig. 2A) se apreciaba, bajo una epidermis sin alteraciones, un infiltrado linfocitario dérmico perivascular y perianexial (fig. 2C), así como una venulitis en la dermis reticular profunda y la hipodermis (fig. 2B). No se encontraron signos de paniculitis. La tinción azul-alcián no evidenció depósitos de mucina.
Otras pruebas complementariasEl estudio analítico fue normal, incluyendo autoinmunidad, crioaglutininas, crioglobulinas y serologías negativas. Se realizó una capilaroscopia en las manos que resultó normal. El estudio eco-Doppler de las extremidades inferiores estaba dentro de la normalidad.
¿Cuál es el diagnóstico?DiagnósticoPerniosis de los muslos asociada al frío (PMAF).
Evolución y tratamientoSe recomendó a la paciente utilizar ropa de abrigo que no fuera ajustada, así como el uso de corticoides tópicos de mediana potencia, con una mejoría de las lesiones en la revisión un mes después.
ComentarioLa PMAF es una terminología propuesta en el año 2016 por Ferrara y Cerroni1 para denominar una entidad sobre la cual no había consenso y que había sido notificada con diferentes nombres: paniculitis ecuestre, perniosis ecuestre o sabañones ecuestres. El diagnóstico se basa en el antecedente de exposición al frío, la presencia de lesiones cutáneas en el lateral de los muslos y una histología compatible.
El cuadro clínico habitual de la PMAF no difiere significativamente del descrito originalmente en 1980 por Beacham et al.2 bajo la denominación de paniculitis ecuestre, caracterizándose por la presencia de unas placas eritematovioláceas infiltradas, que pueden ser pruriginosas o dolorosas, principalmente en la parte superoexterna de los muslos, sin asociar otras alteraciones.
Se sustituyó el término «ecuestre» por «asociada al frío». Se identificaron otras causas, como montar en bicicleta, la exposición laboral a ambientes húmedos, montar en trineo3, llevar pantalones de cintura baja4 o la aplicación de bolsas de hielo5.
Se ha impuesto perniosis frente a paniculitis porque muchos de los casos analizados no presentaban signos de paniculitis. El hallazgo más habitual es un infiltrado linfocitario perivascular y perianexial en la dermis superficial y profunda. Otros hallazgos son los depósitos de mucina en la dermis y una venulitis de los vasos de pequeño y mediano calibre. Algunos casos también presentan una paniculitis lobulillar linfocítica, que probablemente se trate de un estadio avanzado de la venulitis profunda. La histología permite diferenciarla de otras entidades donde el frío produce una necrosis de la grasa hipodérmica, como son la enfermedad de Haxthausen o la paniculitis por chupar helado de hielo, debiendo reservarse para estas entidades el término paniculitis por frío1,6. Además, hay casos publicados de dermatosis inducidas por frío en personas que montan a caballo o que han empleado frío local para tratar el dolor lumbar, tanto con paniculitis como con sabañones o perniosis que histológicamente recuerdan al lupus7.
La localización habitual es la parte superoexterna de los muslos. Se ha justificado por la confluencia de varios factores, se trata de una zona más expuesta al frío, lo que provoca vasoconstricción y aumento de la viscosidad sanguínea, sometida a prendas ajustadas que provocan presión continua en la zona y disminuyen el flujo sanguíneo en la grasa subcutánea, y con una gran cantidad de tejido adiposo que aísla los vasos sanguíneos haciéndolos más susceptibles a los efectos del frío8.
El tratamiento se basa en recomendar el uso de ropa de abrigo no ajustada. También pueden utilizarse corticoides tópicos. Los vasodilatadores no son útiles9. Suele resolverse en unas semanas sin dejar cicatriz.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.