La necrólisis epidérmica tóxica (NET) es una enfermedad cutánea ampollosa potencialmente mortal inducida por un medicamento. La incidencia y las principales características de la NET en pacientes con trasplante de células madre hematopoyéticas (TCMH) han sido mal evaluadas y existen pocos casos documentados en la literatura.
La presentación extensa de ampollas y descamación de la enfermedad injerto contra huésped (EICH) cutánea aguda es la variante más grave de esta afección y se asemeja a una NET.
Ambas enfermedades muestran similitudes clínicas e histológicas, lo que hace que sea virtualmente imposible diferenciarlas en el contexto del TCMH
Casos clínicosPaciente 1Varón de 47 años con síndrome mielodisplásico sometido a un TCMH alogénico. En el día +84 el paciente refirió el desarrollo de un eritema agudo pruriginoso generalizado, asociado a fiebre y a erosiones liquenoides en la mucosa oral.
Se sospechó una EICH grave, decidiéndose la intensificación del tratamiento con sirolimus, ruxolitinib y fotoféresis extracorpórea. Sin embargo, la erupción progresó con ampollas y epidermólisis. Dada la falta de respuesta, se sospechó una NET y se retiraron todos los medicamentos no estrictamente necesarios, mientras que se redujo el tratamiento inmunosupresor. A partir de este momento el paciente mejoró y en unas semanas se consiguió la epitelización de toda la superficie desprendida. Tras numerosas complicaciones, el día +229 al paciente se le dio el alta hospitalaria con el diagnóstico de EICH crónica cutánea, hepática y ocular, siendo tratado con terapia inmunosupresora hasta el día +322, día en el que falleció por infección respiratoria.
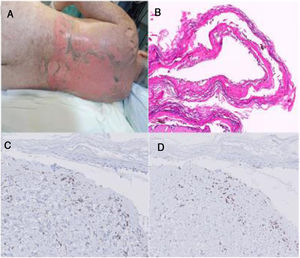
Paciente 2Se realizó un TCMH alogénico en una mujer de 61años con leucemia linfática crónica (fig. 1). El día +16 desarrolló una EICH gástrica que fue tratada con corticosteroides y ciclosporina. El día +38 la paciente informó de un empeoramiento de los síntomas digestivos, asociados a fiebre y a erupción moderada. Coincidiendo con el inicio del tratamiento con sirolimus, apareció una erupción más significativa, dolorosa y confluente, acompañada de ampollas serosas, denudación epidérmica y exulceraciones fibrinoides en la mucosa oral. Se interrumpió el tratamiento con sirolimus, junto con la mayoría de los tratamientos profilácticos del TCMH, continuándose el resto de la terapia inmunosupresora, con altas dosis de corticoides, ciclosporina, ruxolitinib y fotoféresis. Se alcanzó la reepitelización progresiva y la correcta estabilidad clínico-analítica. La paciente fue dada de alta el día +80, y posteriormente mostró las lesiones típicas de la EICH crónica cutánea
A) Imagen clínica de la paciente 2. B)Hematoxilina-eosina en una biopsia de la paciente 2 (20×). C)Linfocitos CD4+ en una biopsia de piel de la paciente 2 (40×). DLinfocitos CD8+ en una biopsia de piel de la paciente 2 (40×). Nótese que en el infiltrado linfocitario de la dermis la relación CD8/CD4 es de 2,5, menor de 4, por lo que este caso es más sugestivo de EICH.
En el escenario común de un TCMH alogénico resulta muy difícil diferenciar claramente una NET de una forma grave de EICH aguda cutánea.
La EICH cutánea aguda suele debutar en las primeras 4-6 semanas tras el trasplante alogénico de células madre hematopoyéticas (TCMH), con una asociación común con síntomas digestivos y hepáticos. Las formas graves afectan a más del 50% de la superficie corporal (estadioIII) incluyendo la presencia de ampollas y epidermólisis (estadioIV). Se corresponde con una dermatitis de interfase con necrosis de queratinocitos e infiltrado linfocitario en la dermis, predominantemente de célulasT CD8, a lo que se añade la formación de un clivaje subepidérmico en gradoIII y separación dermoepidérmica en gradoIV1. En cuanto a la terapia, se acepta como primera línea de tratamiento el uso de glucocorticoides, por lo general tópicos y sistémicos. La segunda línea no está claramente definida, siendo válidas diferentes combinaciones de inmunosupresores, así como la fotoféresis extracorpórea1,2.
Dado que clínica e histológicamente la NET y la EICH cutánea aguda grave pueden ser idénticas, se suele elegir un manejo dual moderado. Sin embargo, ya que cada entidad lleva aparejada algunas diferencias en el ámbito terapéutico, es importante promover estudios que permitan definir criterios para el diagnóstico diferencial.
Los siguientes puntos pueden ser útiles en el diagnóstico diferencial:
- •
Aparición de la NET en las 4 semanas tras la incorporación de una nueva medicación, con suspensión de la denudación una vez eliminado el fármaco sospechoso. Por el contrario, en la EICH es posible que las reacciones cutáneas progresen o recurran, incluso de forma cambiante3.
- •
La coexistencia de EICH gastrointestinal o hepática apoya el diagnóstico de EICH aguda cutánea grave.
- •
Aunque la histología puede ser parecida y la inmunofluorescencia carece de valor por ser negativa o inespecífica, la inmunohistoquímica refleja en ambas un claro predominio en el infiltrado dérmico de los linfocitosT CD8. Los estudios recientes proponen una relación CD8/CD4 mayor en la NET, siendo por lo menos >44.
- •
La determinación, en las primeras horas de la erupción sospechosa, de la elevación de ciertos biomarcadores séricos como el elafin, la proteína 3-α derivada del islote regenerador (REG3α) o el receptorα de IL-2 soluble (sIL-2Rα), constituye un procedimiento no invasivo que puede orientar tanto en el diagnóstico de aparición de la EICH como en la predicción de su evolución hacia la EICH grave. En concreto, la medición conjunta de los tres biomarcadores mencionados, en el momento de la aparición de la sintomatología, compone un panel compuesto que permite diferenciar, con significación estadística, entre no EICH y EICH de cualquier grado. El análisis en la literatura reciente de la curva ROC de este panel diagnóstico de la EICH en el momento de la aparición de los síntomas señala una especificidad del 100% y una sensibilidad del 55,6%5,6.
En conclusión, presentamos dos casos clínicos en los que se refleja la dificultad diagnóstica entre estas dos entidades y la importancia de buscar datos clínicos, analíticos y anatomopatológicos que permitan enfocar el manejo terapéutico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.