La morfea post radioterapia (MPR) es una rara complicación que aparece en el área radiada después del tratamiento del cáncer, generalmente de mama. Presentamos una paciente con carcinoma mamario tratado con cirugía y radioterapia (RT) que desarrolló MPR un año después.
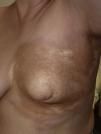
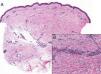
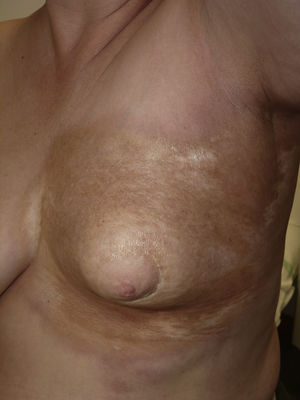
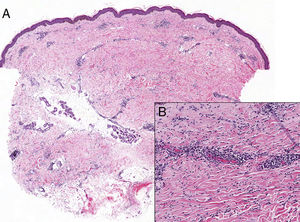
Mujer de 56 años diagnosticada de carcinoma ductal infiltrante de mama izquierda tratado con tumorectomía y biopsia de ganglio centinela negativa. Recibió tratamiento adyuvante con quimioterapia, hormonoterapia con letrozol y RT externa sobre glándula mamaria mediante fotones de 6 y 18MeV con dosis de 50Gy, y sobreimpresión del lecho tumoral con dosis de 66Gy, con buena tolerancia. Al año de terminar la RT comenzó bruscamente con induración dolorosa de la mama izquierda y disminución del tamaño. A la exploración presentaba evidente asimetría respecto a la derecha, con placa bien delimitada, leñosa y de borde eritematoso, afectando el área de radiación (fig. 1). La biopsia mostró ligera atrofia epidérmica, hiperpigmentación de la basal, colágeno dérmico engrosado, pérdida de anejos y discreto infiltrado inflamatorio perivascular e intersticial superficial y profundo linfoplasmocitario con escasos eosinófilos intersticiales en la dermis profunda (fig. 2). El estudio de inmunidad fue normal y la serología de Borrelia negativa. La resonancia y mamografía no mostraron alteraciones en la glándula. Tras tratamiento con prednisona oral 0,5mg/kg/día en pauta descendente durante 2 meses y clobetasol tópico se produjo desaparición del dolor, descenso de la induración y del eritema, con aparición ocasional de alguna vesícula, permaneciendo estable un año después sin recidiva tumoral.
Las reacciones de radiodermitis aguda y crónica son muy frecuentes, en cambio la aparición de MPR es mucho más rara. Los primeros casos de MPR en el tratamiento del cáncer fueron descritos por Colver et al. en 1989 con 9 pacientes1. En el cáncer de mama la cirugía conservadora y RT adyuvante se ha convertido en el tratamiento habitual en estadios precoces, siendo estas pacientes las más afectadas. En una serie se vio que la incidencia de MPR en mujeres con cáncer de mama fue de 3/6.000 casos frente a 2,7/100.000 habitantes/año en la población general, lo que representa un claro aumento2.
Revisando la literatura se han descrito 68 casos de MPR1–9, con un rango de edad de 34 a 85 años (mayor que en morfea idiopática) y en general de etnia caucasiana. En su mayoría son mujeres con carcinoma mamario tratado con cirugía conservadora, aunque también tras mastectomía, otra asociaba además un carcinoma de endometrio7 y una minoría son mujeres con tumores no mamarios (2 de cérvix1,3, un adenocarcinoma axilar de origen desconocido1 y uno de endometrio6) y 4 varones con antecedentes de linfoma subcutáneo, carcinoma de lengua3, gástrico4 y metástasis ganglionar cervical de primario desconocido5.
La morfea suele aparecer en el primer año tras la RT, pero incluso se ha visto hasta 32 años después (un mes-32 años). Se manifiesta bruscamente con una fase inflamatoria con placa en el área radiada generalmente dolorosa, de rápido crecimiento, eritematosa o violácea, que progresa a placa indurada y pigmentada. Estos cambios finalmente producen retracción y reducción de la mama, aunque la glándula no se afecta. Pueden aparecer lesiones vesículo-ampollosas como en nuestra paciente8. En más del 25% de los casos la induración se extiende más allá del área de RT o a distancia, habiéndose descrito un caso con lesiones lineales en los miembros inferiores6. La histología varía según la fase evolutiva como en los casos idiopáticos.
Actualmente la etiología es desconocida, pero no parece influir la edad ni la dosis total de RT, dosis por fracción o número de la misma, ni grado de radiodermitis aguda, aunque sí tendrían mayor riesgo pacientes con enfermedad del tejido conectivo, principalmente lupus y esclerodermia8. Tampoco se sabe por qué la mayoría se localizan en la mama, pero quizá se debe a la presencia de abundante tejido graso y dosis recibida en la piel suprayacente. Gracias a los modernos aceleradores lineales y las técnicas de conformación de dosis mediante modulación de la intensidad del haz de radiación, el daño por RT en la piel es mínimo. Sin embargo, en la mama, la piel y la grasa debido a la proximidad al campo de irradiación y que constituyen órgano diana en mastectomizadas, se incluyen en el volumen de radiación, lo que explicaría la mayor frecuencia de MPR en la mama.
Se han descrito numerosos efectos adversos cutáneos por RT (tabla 1), algunos de los cuales se incluyen en el diagnóstico diferencial de MPR. En la fase inflamatoria hay que hacerlo con infecciones, fenómeno de recall y fundamentalmente con recurrencia tumoral (metástasis erisipeloide, en coraza, mastitis carcinomatosa).
Efectos adversos cutáneos por RT
| Radiodermitis aguda |
| En las primeras semanas. Eritema, edema, alopecia, cambios de pigmentación |
| Radiodermitis crónica |
| Meses o años después de RT. Poiquilodermia |
| Fibrosis por RT |
| Dentro del espectro de radiodermitis crónica |
| En los 3 primeros meses. Dosis dependiente. Afectación tejidos profundos del área radiada sin inflamación |
| Histología: fibrosis profunda subcutánea incluso de fascia y músculo |
| Paniculitis tras RT10 |
| ¿Variante de MPR? En mujeres con cáncer de mama, meses tras RT |
| Histología: paniculitis lobulillar con necrosis de adipocitos y denso infiltrado inflamatorio de histiocitos espumosos |
| Neoplasias cutáneas primarias malignas: angiosarcoma, dermatofibrosarcoma protuberans, carcinoma basocelular, carcinoma de células de Merkel |
| Cambios en nevus melanocíticos |
| Lesiones vasculares |
| Fenómeno de recall |
| Liquen escleroso y atrófico |
| Liquen plano cutáneo y de mucosas |
| Erupción polimorfa, pruriginosa y eosinofílica |
| Psoriasis |
| Vitíligo |
| Enfermedades ampollosas autoinmunes (pénfigo vulgar, pénfigo foliáceo, penfigoide ampolloso) |
| Enfermedades autoinmunes del tejido conectivo (lupus eritematoso, dermatomiositis) |
| Síndrome de Stevens-Johnson, necrólisis epidérmica tóxica, eritema multiforme |
| Síndrome de Sweet |
En la MPR se recomienda seguimiento con resonancia en lugar de mamografía. No se conoce bien la historia natural, pero puede mejorar meses o años después, aunque la pigmentación y la asimetría persisten. No se ha descrito ningún tratamiento eficaz y se utilizan los mismos que en casos idiopáticos, desaconsejándose inmunosupresores. Se han empleado corticoides tópicos, intralesionales y sistémicos, calcipotriol tópico, penicilina intravenosa, cloroquina, fototerapia y metotrexato (2,5-15mg/semana). En casos extremos de dolor muy intenso puede ser necesaria mastectomía paliativa, pero la cirugía reconstructiva estaría contraindicada.