PRESENTACIÓN DEL CASO
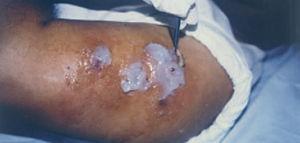
Un varón de 43 años de edad, originario y residente de México, de ocupación topógrafo, sufrió múltiples picaduras de mosquito durante un viaje a la selva Lacandona, de las que persistían cinco lesiones en el brazo derecho. Esta lesiones empeoraron, formando otras más grandes, con un orificio central, a través del cual drenaba material seropurulento. Ocasionalmente observaba que las lesiones se movían, por lo que en diversas ocasiones las oprimió, hasta que de una de ellas obtuvo un «gusano». A la exploración, en la cara lateral y posterior del brazo derecho presentaba lesiones forunculoides, eritematosas, turgentes, edematosas, dolorosas, con un punto central blanquecino que, si se observaba detenidamente, se movía (fig. 1). No existían adenopatías asociadas.
Con el diagnóstico de miasis foruncular de inoculación múltiple se administró tratamiento inmediato con vaselina oclusiva en todas las lesiones. Una hora después se observó la salida de un punto blanco a través del orificio central de cada lesión. En dos de las lesiones se practicaron pequeñas incisiones para ampliar el orificio central, lo cual, a pesar de lo esperado, no facilitó la salida del parásito. Finalmente, se atrapó con pinzas la parte del insecto que se asomaba a través del orificio, y se extrajo fácilmente. Para aliviar los síntomas se prescribieron antiinflamatorios no esteroideos durante 7 días, pasados los cuales se consiguió la curación total con hiperpigmentación perilesional mínima.
El insecto fue finalmente clasificado como larva de Dermatobia hominis (fig. 2).
Fig. 1.—Extracción del insecto, a través del orificio cutáneo, con pinzas de Addson.
Fig. 2.—Larva o gusano de Dermatobia hominis . Tiene color blanco-grisáceo, tres hileras transversales de ganchos en su dorso y un tubo o poro respiratorio en un extremo y dos ganchos nutricios en el otro.
DISCUSIÓN
D.hominis es una mosca de la familia Oestridae . Se denomina larva de mosca humana, larva macaw o larva de mosca tropical1 . Sus larvas o gusanos miden de promedio 11 mm de largo y 4 de ancho y son de color blan-co-grisáceo; tienen tres hileras de ganchos dobles transversos en el dorso, que mantienen su posición e impiden su eliminación mecánica. Asimismo, tienen un tubo respiratorio en un extremo (espiráculo o ventosa posterior) y dos ganchos orales en el otro, para nutrirse2 .
El adulto de D. hominis tiene aún vestigios orales; no obstante, nunca se alimenta. La hembra coloca sus huevos debajo de otro insecto (proceso llamado foresis); estos huevos son colocados casi siempre en mosquitos hematófagos, como los mosquitos de la familia Culicidae y de ellos las especies Psorophora sp. y Stomoxys sp. Pasados de 5 a 15 días la larva, en su primer estadio, sale del huevo (por el calor del huésped) y penetra en la piel a través de un pliegue o poro, casi siempre en zonas descubiertas, mientras el mosquito se alimenta, sin apenas provocar síntomas. Cada larva penetra en forma independiente y forma un saco que se mueve en la hipodermis, el cual se comunica al exterior a través de una pequeña abertura (segundo estadio). Después de entre 5 y 10 semanas la larva madura y consigue el tercer estadio en el cual emerge, cae al suelo, se convierte en crisálida (14-21 días) y finalmente en mosca adulta3 . El ciclo completo tarda un total de 3-4 meses.
El diagnóstico correcto y oportuno de la miasis forunculoide de D. hominis determina el curso y pronóstico de la enfermedad4 . Debe basarse en el antecedente de haber visitado o vivir en algún sitio tropical o subtropical 5 o 10 semanas antes de la visita al médico. Es muy característica la presencia de una lesión forunculoide con un punto central y salida de material serosanguíneo a través de éste y sensación de hormigueo bajo la piel, y ocasionalmente se observa el movimiento del poro respiratorio5 .
El tratamiento es habitualmente sencillo, seguro y eficaz, que consiste en cubrir con manteca, vaselina o tocino6,7 , tela adhesiva o tabaco, lo que interfiere con la respiración del parásito, que se ve obligado a buscar aire, lo que permite que el insecto dirija sus espinas hacia atrás8 , facilitando su remoción. También puede extraerse mediante dos espátulas con las que se comprime cada lado del nódulo, intentando levantarlo, lo que provoca la salida en masa de la larva9 . Algunos recomiendan el uso de cloroformo o xilocaína, como anestésico tópico, para relajar las espinas de la larva y facilitar la extracción10 .
En zonas no endémicas casi siempre se realiza la remoción quirúrgica del parásito y ocasionalmente se administran antimicrobianos como profilácticos de infecciones secundarias1,11-14 . La ivermectina se ha usado oralmente11 en la miasis visceral y tropical15 en casos de miasis cutánea ulcerada. No debe nunca exprimirse la lesión, ni deben usarse inyecciones hipodérmicas, pues podría romperse la larva in situ , ocasionando celulitis o dañando el tejido adyacente; de no extraerse la totalidad de la larva se forma un granuloma a cuerpo extraño que puede llegar a calcificarse16 .
AGRADECIMIENTOS
Deseamos expresar nuestro agradecimiento al Dr. Tay Zavala por la confirmación parasitológica del insecto; al histotecnólogo José Alberto Castillo Naranjo por su apoyo para la elaboración de las laminillas del insecto; al bibliotecario Raymundo Rangel Ahumada por su ayuda en la recopilación del material bibliográfico y al Dr. José Esteban Orozco, por sus consideraciones terapéuticas y de la ilustración del artículo, y a Héctor Rojas Valadivia por su apoyo técnico.
Correspondencia:
Larisa D. López-Cepeda. Vertiz, 822-2. Col. Narvarte. CP 03020 México. larisslo@yahoo.com.mx
Recibido el 17 de mayo de 2004 Aceptado el 6 de octubre de 2004.