La neurofibromatosis tipo 2 es una enfermedad hereditaria, autosómica dominante, con penetrancia completa, que ocasiona la aparición de múltiples tumores en el sistema nervioso central y periférico, afectación ocular y lesiones cutáneas de distinta índole. La clínica de la neurofibromatosis tipo 2 es, en general, poco conocida, tanto por los dermatólogos como por el resto de los especialistas, lo que deriva, en algunos casos, en un retraso en el diagnóstico que favorece un aumento de la morbilidad y la mortalidad. En este artículo se expondrán las manifestaciones clínicas menos conocidas, haciendo especial hincapié en las lesiones dermatológicas propias de la enfermedad, las cuales en caso de presentarse y ser identificadas, pueden facilitar el diagnóstico de la misma.
Neurofibromatosis type 2 is an autosomal dominant hereditary disease with complete penetrance. It gives rise to multiple central and peripheral nervous system tumors, ocular alterations, and various types of skin lesion. In general, neither dermatologists nor other specialists have in-depth knowledge of the clinical manifestations of neurofibromatosis type 2. In some cases, this can lead to delayed diagnosis, which can increase morbidity and mortality. We describe the less well known clinical manifestations of NF2, focusing particularly on skin lesions specific to this disease. Identification of these lesions, when present, can facilitate diagnosis.
La neurofibromatosis tipo 2 (NF2) es una enfermedad hereditaria, autosómica dominante, con penetrancia completa, que ocasiona la aparición de múltiples tumores en el sistema nervioso central y periférico, afectación ocular y lesiones cutáneas de distinta índole. No suele mostrar preferencia por ningún sexo o raza y, a pesar de que inicialmente se consideraba una enfermedad extremadamente infrecuente, estudios recientes demuestran que su incidencia es cercana a 1/25.000 pacientes/año y su prevalencia a 1/60.000 pacientes1–3.
A diferencia de la neurofibromatosis tipo 1, cuyo origen radica en una mutación en el gen de la neurofibromina (localizado en el cromosoma 17q11.2), este proceso es la consecuencia de mutaciones en el gen NF2 localizado en el brazo largo del cromosoma 22 (22q12.2). Este codifica para una proteína llamada schwannomina o merlina. Esta molécula consta de 595 aminoácidos y debe su nombre a su parecido con las proteínas ezrina, radixina y moesina (merlina de hecho es un acrónimo de Moesina-Ezrina-Radizina-Like Protein)2,4. Estas son unas proteínas presentes en los vertebrados, que tienen como principal función crear uniones entre las proteínas del citoesqueleto (como la actina) y las glucoproteínas de la membrana celular2,4. La merlina también promueve este tipo de uniones y, además, tiene la capacidad de regular la proliferación celular a través de estos mismos enlaces (probablemente por fenómenos de inhibición del crecimiento mediante el contacto)2. Se expresa de forma muy intensa en el tejido nervioso y, por este motivo, la mayoría de los tumores producidos en la NF2 derivan de las células neurales2. Cuando la merlina está mutada, la inhibición de la división celular no se produce de forma eficiente, y eso favorece la aparición de los tumores de origen neural y la clínica característica de la NF2. Esta es poco conocida, tanto por los dermatólogos como por el resto de los especialistas, lo que deriva, en algunos casos, en un retraso en el diagnóstico que favorece un aumento de la morbilidad y la mortalidad de la enfermedad. Además, la mitad de los casos de NF2 se producen por mutaciones espontáneas en pacientes sin antecedentes familiares, lo cual dificulta aún más el proceso diagnóstico1,5.
En este artículo se expondrán las manifestaciones clínicas de la enfermedad, haciendo especial hincapié en las lesiones cutáneas, las cuales en caso de presentarse y ser identificadas, pueden facilitar el diagnóstico de la enfermedad de una manera precoz y determinar un pronóstico al paciente que las presenta.
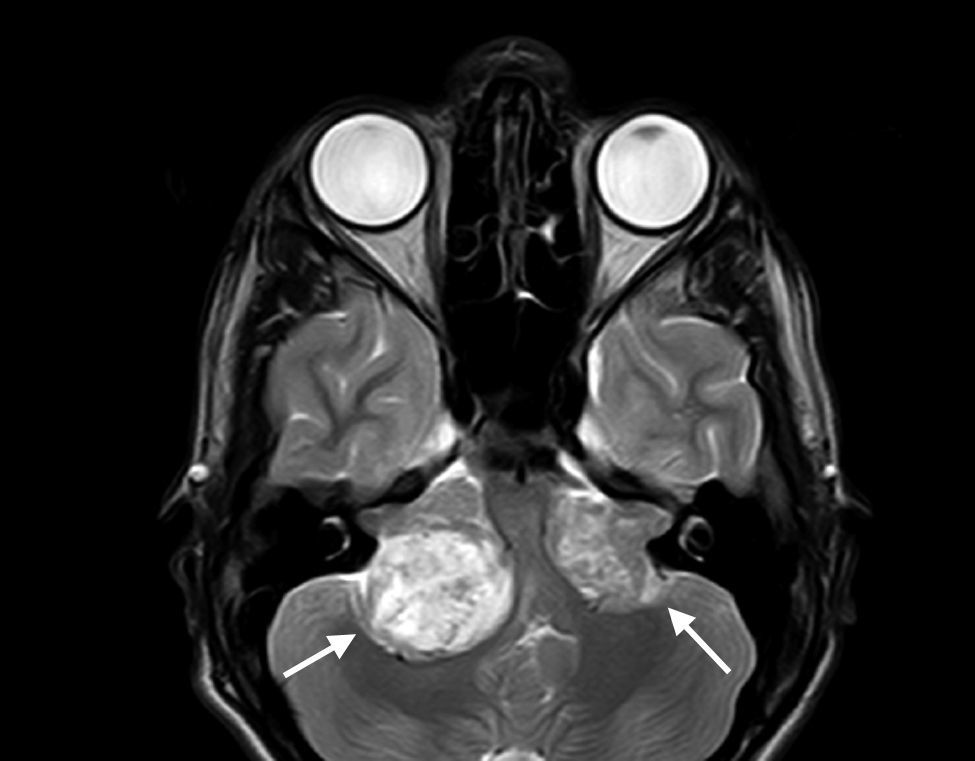
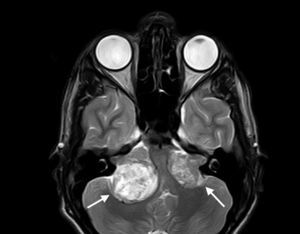
Manifestaciones neurológicasEl aspecto más conocido de la NF2 es el desarrollo de los schwannomas vestibulares bilaterales (fig. 1)3. Su presencia lleva al diagnóstico de la enfermedad en la mayor parte de casos y se consideran un criterio suficiente para poder establecer el diagnóstico (tabla 1). Estos tumores aparecen en el 95% de pacientes y producen una sordera neurosensorial que suele manifestarse alrededor de los 27 años de edad2. La pérdida de audición se presenta en el 95% de enfermos (aunque solo 2/3 de estos son conscientes de ella), no depende del diámetro tumoral sino del grado de compresión del nervio y en la mayoría de afectos de NF2 suele ser el primer signo del proceso2. En los casos más graves, sin embargo, la NF2da los primeros síntomas a edades más tempranas y habitualmente lo hace con una clínica menos reconocible, como la aparición de tumores en otras localizaciones, el inicio de síntomas neurológicos, o la presencia de lesiones cutáneas u oculares1,4. Un ejemplo de esto es la aparición de schwannomas en otros nervios del cuerpo. Aproximadamente el 60% de los afectos de NF2 tiene schwannomas en nervios distintos al viii par craneal6, siendo el trigémino el segundo par craneal involucrado con más frecuencia (29% de pacientes)2,5. Estos tumores pueden formarse además en otras áreas anatómicas como la columna, algo que sucede en un 90% de las personas que padecen la enfermedad, aunque solo un 30% de ellas presenta síntomas5,6.
Criterios diagnósticos de la neurofibromatosis tipo 2
| Criterios diagnósticos de NF2 |
|---|
| Schwannomas vestibulares bilaterales |
| Familiar de 1.ergrado con NF2+ |
| Schwannoma vestibular unilateral o |
| Dos de los siguientes: meningioma, schwannoma, glioma, neurofibroma o cataratas (subcapsulares posteriores) |
| Schwannoma unilateral+ |
| Dos de los siguientes: meningioma, schwannoma, glioma, neurofibroma o cataratas (subcapsulares posteriores) |
| Meningiomas múltiples+ |
| Schwannoma unilateral o |
| Dos de los siguientes: schwannoma, glioma, neurofibroma o cataratas (subcapsulares posteriores) |
Además de schwannomas, la NF2 puede producir tumores derivados de otras células neurales como los meningiomas, los ependimomas o los astrocitomas1–4. De todos ellos los más relevantes son los meningiomas. Estos se diagnostican en la mitad de los afectos de NF2 y en publicaciones en las que se evalúa la mortalidad de la enfermedad se concluye que son uno de los principales marcadores pronósticos7. Su tasa de crecimiento es más elevada que la de los schwannomas, y en la clínica se manifiestan en forma de cefalea o convulsiones (si se forman dentro del cráneo) o con debilidad muscular, dolor y parestesias (si lo hacen en la columna)8.
Los ependimomas, por su parte, aparecen en la columna, suelen ser de bajo grado y tienen un lento crecimiento1–4. Los astrocitomas, en cambio, suelen formarse en el tronco cerebral1–4.
A diferencia de lo que ocurre en la neurofibromatosis tipo 1 el riesgo de malignización tumoral en la NF2 es bajo. La probabilidad de que un tumor del SNC malignice es del 0,5% aproximadamente8.
La NF 2 también puede expresarse en forma de mononeuropatía que causa una disminución progresiva de la funcionalidad de los nervios enfermos y deriva en un déficit muscular en la zona inervada por ellos. Esta forma de afectación se ve en un 10-15% de los casos, siendo el facial el nervio comprometido en más ocasiones2. En niños esta es una manifestación frecuente, aunque raramente se relaciona con la enfermedad en el momento de su presentación, salvo que existan antecedentes familiares de NF2. Aquí la exploración detallada de la piel puede ser la clave para sospechar el diagnóstico ya que, como se comentará más adelante (ver el apartado «Manifestaciones dermatológicas»), en este contexto con frecuencia se pueden ver lesiones cutáneas específicas de la enfermedad. En casos excepcionales se ha descrito incluso la presencia de una polineuropatía grave cuyo origen aún no está del todo aclarado. De todas formas este fenómeno es poco habitual, ya que se observa solo en un 3-5% de casos1,9,10.
Manifestaciones dermatológicasExiste la idea generalizada de que en la NF2, a diferencia de lo que ocurre en la NF1, las manifestaciones cutáneas son infrecuentes y poco específicas, por lo que no se incluyen entre los criterios diagnósticos de la enfermedad. Sin embargo, nada más lejos de la realidad; las lesiones cutáneas en la NF2, si bien no son tan frecuentes como en la NF1, pueden resultar suficientemente características como para sospechar la enfermedad e incluso confirmar el diagnóstico.
Se identifican fundamentalmente 2 tipos de lesiones cutáneas en este contexto: las manchas café con leche y los schwannomas cutáneos, siendo estos últimos los más característicos1,4.
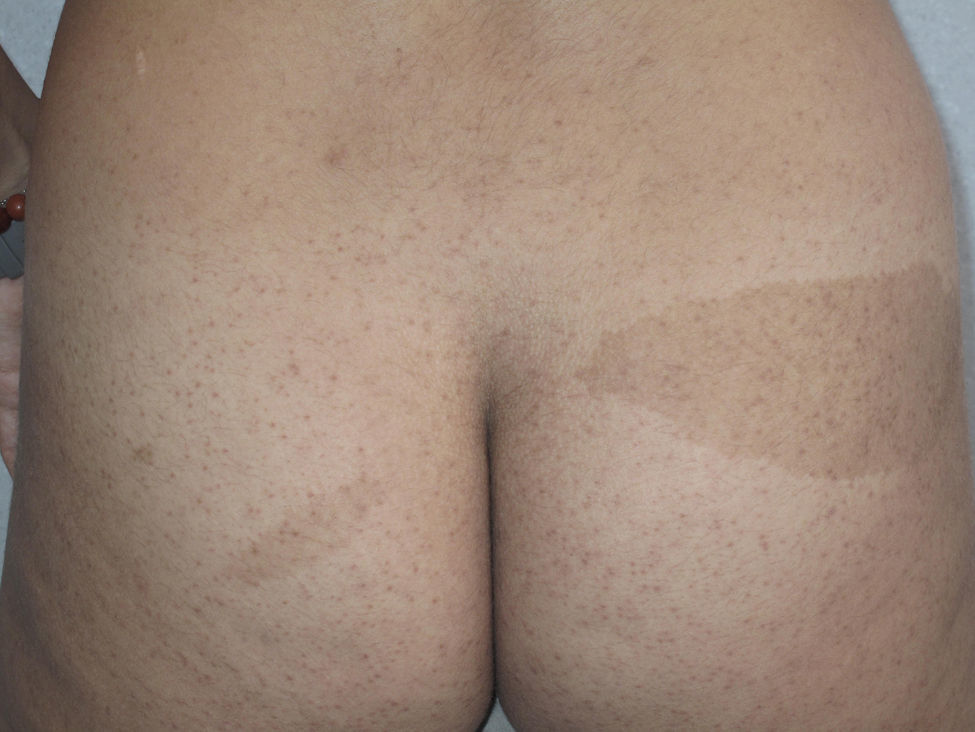
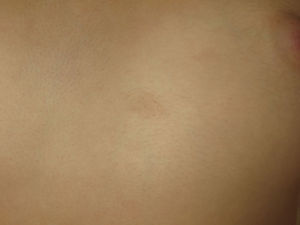
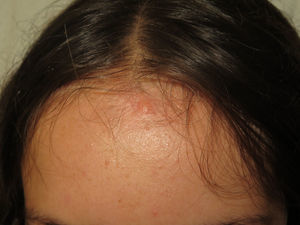
Las manchas café con leche se objetivan en un 40% de los pacientes1,2 y tienen una morfología similar, pero no idéntica a las de la neurofibromatosis tipo 1. En la NF2 estas aparecen en un número inferior (menos del 1% de pacientes con NF2 tienen 6 o más manchas café con leche), son de color más claro y tienen los bordes más irregulares (fig. 2)4. Su histología es muy parecida a la de las lesiones típicas de la neurofibromatosis tipo 1, pero con un menor número de melanosomas4,5. En los enfermos con manifestaciones ya en los primeros años de vida la presencia de este tipo de lesiones es más habitual, llegando a detectarse en prácticamente el 100% de los afectos en algunas series pediátricas4.
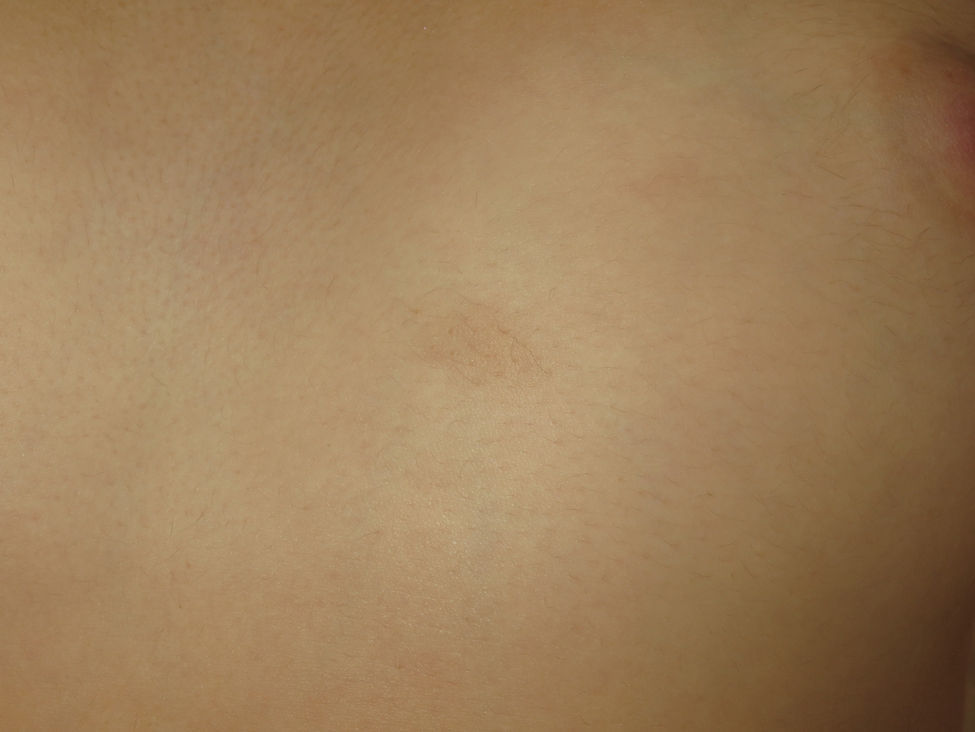
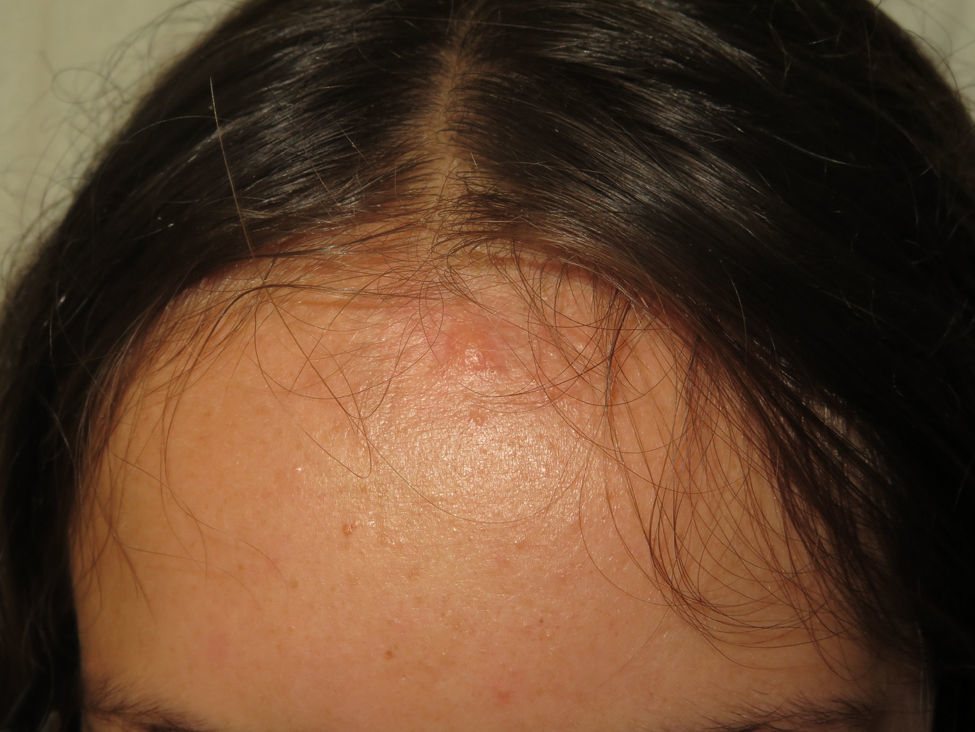
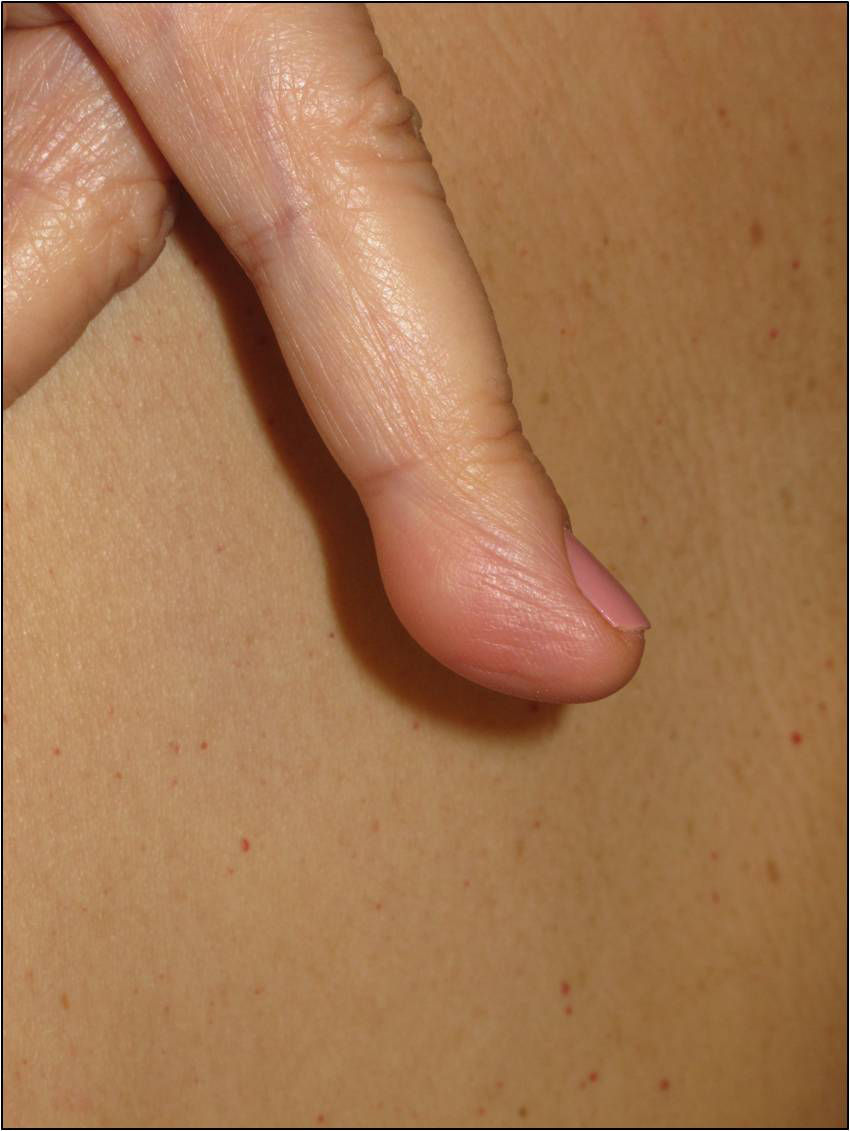
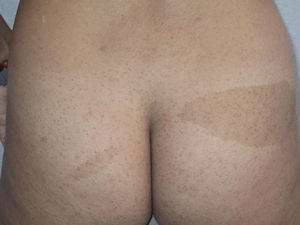
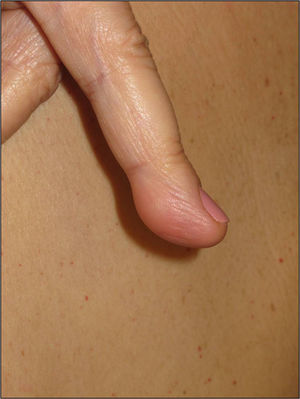
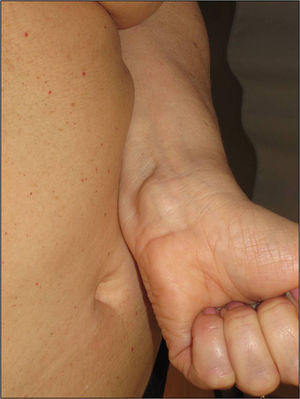
Respecto a los schwannomas cutáneos, estos pueden adoptar diversas formas clínicas en función del nivel de profundidad en el que se desarrollen; si se forman en la dermis dan lugar a lesiones superficiales que en la literatura se identifican como «placas»11; si por el contrario se desarrollan a más profundidad la clínica que adoptan es la de un nódulo o tumor11. Con toda seguridad las lesiones más características son las «placas» que clínicamente corresponden a áreas de piel ligeramente hiperpigmentada, de tacto blando, con ocasional hipertricosis y que se localizan de forma preferente en el tórax o el abdomen (figs. 3 y 4)1. Estas se observan en el 41-48% de los casos y son las de aparición más precoz4,5,11. En las formas graves de la enfermedad, al igual que ocurre con las manchas café con leche, la presencia de este tipo de lesiones es más habitual4,5.
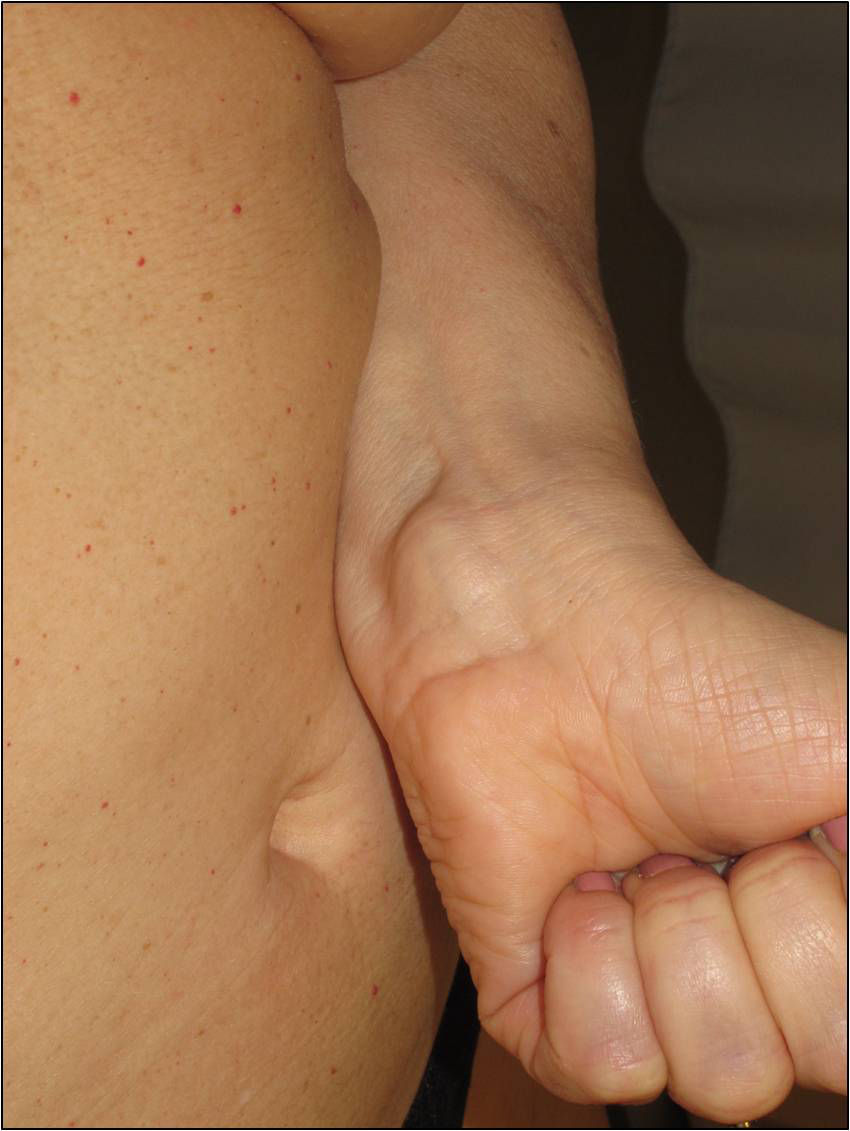
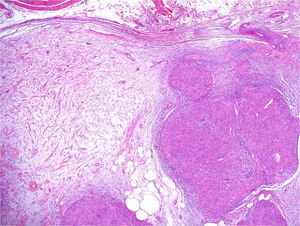
Los nódulos o tumores están recubiertos de piel normal y son más palpables que visibles (figs. 5 y 6). Los más profundos presentan una consistencia elástica, pueden ser dolorosos a la manipulación y siguen trayectos nerviosos. Cuando están a niveles más superficiales, en cambio, el tacto es más blando1,2. En alguna serie la presencia de schwannomas cutáneos en niños con NF2 llega al 90%4, aunque el número de lesiones por paciente no sea muy elevado (solo un 10% de enfermos tienen más de 10 tumores)1.
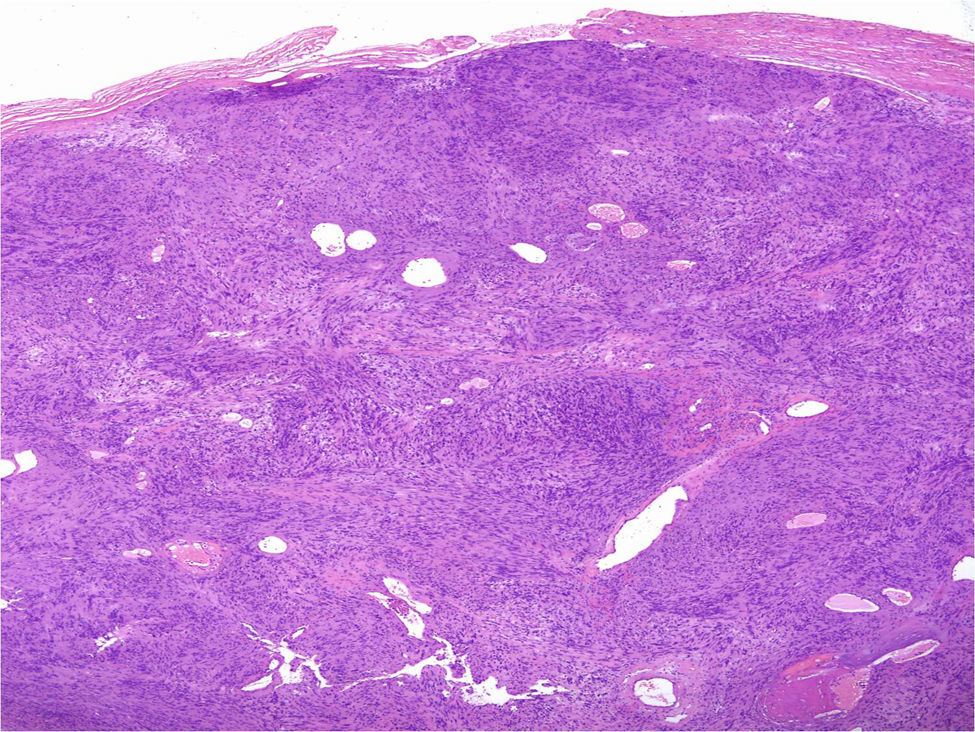
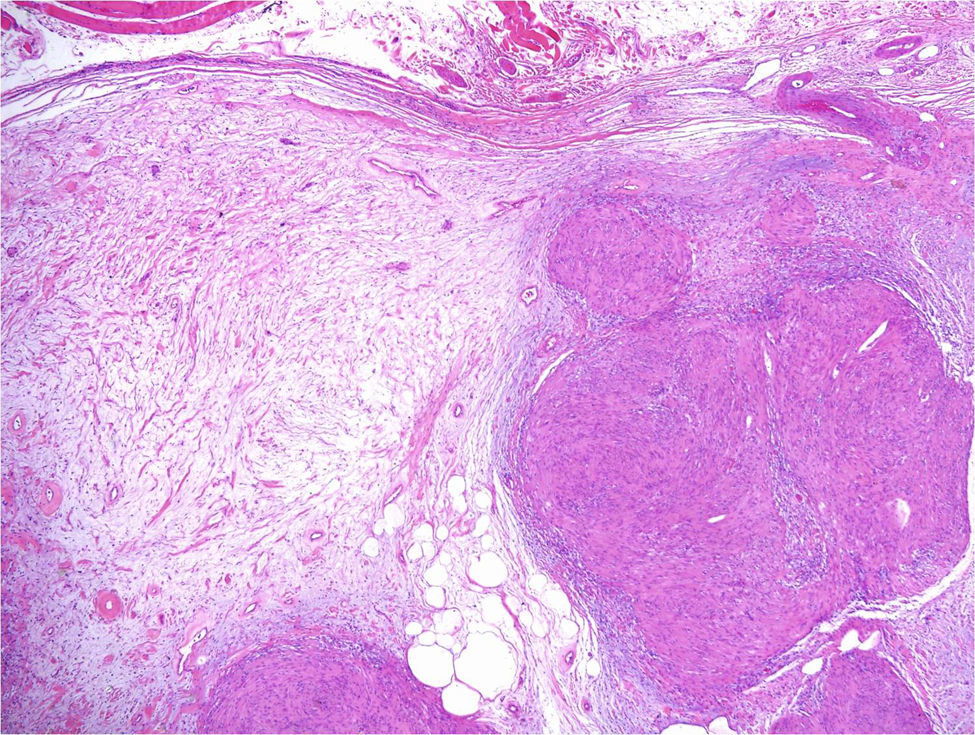
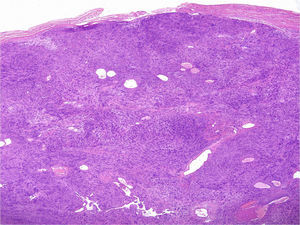
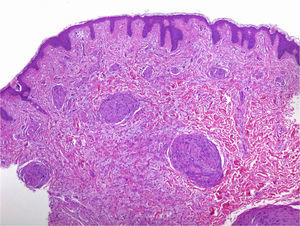
Desde el punto de vista microscópico los schwannomas cutáneos pueden adoptar distintos patrones. El más habitual, según la literatura, es el del schwannoma clásico8,12. Este está formado por una proliferación fusocelular, localizada en la dermis, compacta y encapsulada, con las típicas zonas Antoni A ricas en células (en las que en ocasiones se ven cuerpos de Verocay) y las zonas Antoni B con menos celularidad. Las células de estas proliferaciones se tiñen con s100 y vimentina (fig. 7)8,12.
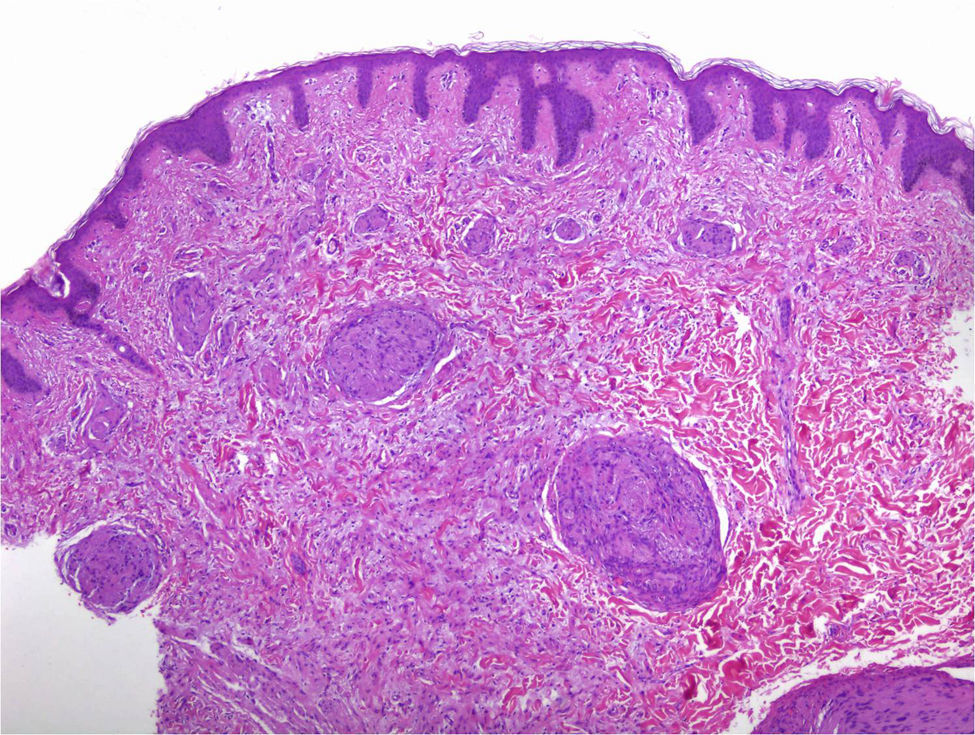
Además del patrón clásico se han identificado, también, schwannomas con patrón plexiforme13 y tumores híbridos12. En los schwannomas con patrón plexiforme se observan haces de células fusocelulares muy compactas (tipo Antoni A) que discurren por la dermis formando haces de tejido nervioso que siguen un patrón plexiforme (fig. 8)13. En los tumores híbridos se observan áreas difusas de neurofibroma dentro de las cuales se identifican nódulos del schwannoma clásico (fig. 9)12. Los tumores híbridos son poco frecuentes y se han descrito tanto en el contexto de NF1 como de NF2 y su significado es aún poco conocido. La inmunohistoquímica de los tumores híbridos es la misma que la de los 2 tumores que los forman por separado. Es decir, se tiñen con S100 todas las células del schwannoma y solo el 40% en las áreas de neurofibroma. Además, en las áreas de neurofibroma se pueden ver otros hallazgos típicos de este tumor como axones que tiñen para neurofilamentos o fibroblastos con positividad a factor XIIIa12.
No hay estudios que describan con suficiente detalle la correlación clínica de cada uno de los patrones microscópicos, pero seguramente las placas y los tumores más superficiales traducen, desde el punto de vista microscópico, un schwannoma con patrón plexiforme o un tumor híbrido, mientras que los tumores más profundos que siguen el trayecto de un nervio probablemente tienen el patrón microscópico nodular del schwannoma clásico.
La formación de schwannomas en la piel es muy característica de la NF2, pero no es exclusiva. En la literatura hay casos descritos de pacientes con lesiones solitarias con microscopia de schwannoma clásico, de schwannoma plexiforme14 o incluso de tumor híbrido15. Además, este tipo de lesiones también pueden verse en la schwannomatosis, y de forma menos frecuente en algunos casos de neurofibromatosis tipo 114,15. La schwannomatosis es una entidad producida por mutaciones en el gen IN11/SMARCB1. Este gen está localizado en el cromosoma 22 en una zona muy cercana al gen de la NF2, y su mutación deriva en la formación de múltiples schwannomas en distintas zonas del cuerpo (intracraneales, espinales o en nervios periféricos), además de la piel y los tejidos blandos, pero sin los típicos schwannomas vestibulares propios de la NF214.
Además de las manchas café con leche y los schwannomas, también se ha descrito, en un caso aislado publicado por autores españoles, la presencia de lesiones hipopigmentadas16.
Manifestaciones oftalmológicasEntre las más frecuentes se encuentran las cataratas, que pueden verse entre el 60-80% de los casos, siempre y cuando se realice una exploración oftalmológica rigurosa1. Casi siempre son de localización subcapsular posterior. También se ha descrito el desarrollo de hamartomas en la retina o meningiomas en el nervio óptico1.
Peculiaridades de la neurofibromatosis tipo 2 en los pacientes pediátricosComo ya se ha ido apuntando en los apartados previos, la expresión clínica de la NF2 en los niños difiere en muchos aspectos a la del adulto. Se ha descrito una elevada proporción de schwannomas en los nervios diferentes al viii par craneal (de hecho solo el 15-30% de niños comienzan con schwannomas vestibulares), una mayor proporción de meningiomas localizados en la columna, una mayor frecuencia de mononeuropatía e incluso en algunos enfermos se han detectado calcificaciones intracraneales similares a las que se pueden ver en algunos casos de esclerosis tuberosa4,5. Además, como ya se ha comentado, las manifestaciones dermatológicas en este grupo de la población son especialmente predominantes. Teniendo en cuenta que los schwanomas más superficiales que se manifiestan en forma de pequeñas placas son las lesiones de aparición más precoz, serán estas las que se observarán con más frecuencia. Así, ante una parálisis facial en un niño puede resultar muy rentable una exploración detallada de la piel en busca de estas lesiones cutáneas sugestivas de schwanomas, que en caso de existir nos pueden conducir al diagnóstico de la enfermedad.
Es importante señalar también que en los enfermos pediátricos la presencia de cataratas y hamartomas retinianos puede ser muy elevada (aunque hay mucha variabilidad entre las diferentes series)4. Como estas alteraciones muchas veces son asintomáticas (solo un 20% de los enfermos con lesiones oculares tienen disminución de la agudeza visual)4,5, se debe solicitar una valoración oftalmológica en todos los niños en los que se sospeche este proceso. Estos pacientes pueden tener también estrabismo si hay afectación de los nervios oculomotores por aparición de tumores en estas estructuras4.
Forma segmentariaLa NF2 puede presentarse además de forma segmentaria cuando se produce un fenómeno de mosaicismo. Se calcula que del total de pacientes en los que la NF2 aparece de forma espontánea (50% del total) un 25-35%17 se presentan en forma de mosaicismo. En estos casos la clínica es más leve y los schwannomas y las lesiones cutáneas pueden aparecer limitados a zonas anatómicas concretas del organismo (por ejemplo en una mitad del cuerpo) y no de forma generalizada. En estos enfermos el diagnóstico diferencial con la schwannomatosis es complicado debido a que no suelen presentar schwannomas vestibulares y normalmente hay que recurrir a técnicas de diagnóstico molecular18.
Diagnóstico precozTodas estas manifestaciones hacen que la morbimortalidad de la NF2 sea muy alta. En algunas series se identifica una supervivencia media después del diagnóstico de unos 15 años5. Para poder mejorar estas cifras es primordial el diagnóstico precoz. Este es útil por distintos motivos. En primer lugar, facilita la detección de los tumores vestibulares cuando aún tienen un tamaño pequeño, lo que permite planificar mejor las diferentes opciones terapéuticas que se pueden ofrecer5 y a los pacientes darles la oportunidad de aprender el lenguaje de signos cuando aún tienen audición (facilitando así la adaptación a la enfermedad)5. Por último, permite derivar de forma rápida al paciente a centros especializados de referencia. Este último punto es uno de los más importantes. De hecho, en estudios que han intentado identificar factores pronósticos se demostró que el hecho de que el paciente sea visitado en un centro de referencia mejoraba de forma estadísticamente significativa la supervivencia19.
En estos centros se puede ofrecer un abordaje multidisciplinar y cirujanos más expertos en este tipo de tumores, algo que resulta de capital importancia. Al ser tumores infrecuentes, la experiencia del cirujano es vital para preservar el nervio facial y la audición, así como para reducir el número de complicaciones posquirúrgicas8. Todo esto contribuye a mejorar la calidad de vida de los enfermos con NF2, e incluso disminuye su mortalidad. En nuestro país los 2 centros de referencia disponibles son el Hospital Sant Joan de Déu para los pacientes pediátricos y el Hospital Germans Trias i Pujol para los adultos.
El diagnóstico precoz es aún más importante en las NF2 que se inician en los primeros años de vida. Se ha demostrado que las NF2 que dan sus primeros síntomas durante la infancia son las de peor pronóstico y las que conllevan una mortalidad más alta4. Se calcula que uno de cada 5 pacientes con NF2, presentarán los primeros signos de la enfermedad antes de los 10 años4. En las series en las que se recogen pacientes pediátricos se demuestra que estos no suelen comenzar con schwannomas vestibulares, como sí hacen los adultos, sino que lo habitual es que desarrollen alteraciones neurológicas o cutáneas4,5 y aquí desempeña un papel crucial el dermatólogo a la hora de poder sospechar y confirmar el diagnóstico de la enfermedad, aun en ausencia de cualquier otro tumor del SN central o periférico.
Uno de los retos clínicos importantes en la NF2, tanto para los pacientes como para los clínicos, es la amplia variabilidad fenotípica, es decir, la diversidad de las manifestaciones clínicas, así como la diferente edad de aparición de los síntomas. Por un lado, hay una marcada variación entre familias. De forma clásica se distinguen 2 formas de NF2, una forma grave (Wishart) caracterizada por un mayor número de tumores, menor edad al inicio de los síntomas de NF2, y una mayor prevalencia de cataratas; y una forma más leve (Gardner) caracterizada por un menor número de tumores, edad más avanzada en el inicio de los síntomas, y una menor prevalencia de cataratas. En la actualidad se ha descrito una posible correlación genotipo-fenotipo, de forma que los pacientes con mutaciones resultantes en una proteína truncada (mutaciones nonsense o frameshift) tienen una enfermedad más grave en comparación con los pacientes con mutaciones missense, mosaicismo somático o mutaciones que resultan en la pérdida completa del producto proteico (grandes delecciones)20.
La presencia de lesiones cutáneas en las fases iniciales de las NF2 más graves, en especial los schwanomas más superficiales que se manifiestan en forma de pequeñas placas, que como hemos visto resultan muy características y accesibles a su estudio, hace que su identificación tenga un gran rendimiento diagnóstico que va a repercutir en un mayor beneficio para el paciente.
Diagnóstico molecularCuando la enfermedad se sospecha a edades tempranas de la vida los enfermos no suelen cumplir todos los criterios clínicos necesarios para el diagnóstico. En estos casos se recurre a técnicas de diagnóstico molecular, así como también en los pacientes que solicitan consejo genético.
El gen de la NF2 consta de 17 exones. Para hacer el diagnóstico molecular hay que descartar la presencia de mutaciones patogénicas puntuales o de delecciones o duplicaciones parciales o totales del gen. Para esto se realiza un estudio que se inicia con la extracción de una muestra de sangre del paciente y con la realización de un cultivo corto de linfocitos del que se obtiene ADN y ARN. Posteriormente se amplifica la región codificante del gen NF2 mediante PCR a partir del ARN (cADN) y se analizan todos los productos de amplificación por secuenciación directa buscando mutaciones puntuales. Si se objetiva alguna mutación, esta se confirma mediante PCR y secuenciación del exón involucrado. Si no se objetiva la mutación puntual se debe descartar la presencia de delecciones o duplicaciones parciales o totales del gen NF2 mediante la técnica de Multiplex Ligation-dependent Probe Amplification. La sensibilidad de estas técnicas es del 91-95%8,11 si la mutación está presente en la mayoría de células.
En los casos de mosaicismo este proceso es más complejo debido a que la mutación no suele encontrarse en la sangre del paciente. En estos casos las alteraciones genéticas deben buscarse en al menos 2 tumores17.
ConclusionesEn resumen, la NF2 es una enfermedad poco frecuente pero con una gran morbimortalidad, sobre todo cuando aparece durante los primeros años de vida. El diagnóstico precoz del proceso es prioritario, ya que mejora la supervivencia y la calidad de vida de las personas afectas. En las NF2 de inicio en los primeros años de vida el diagnóstico puede realizarse a partir de las lesiones cutáneas, oculares y neurales, y no tanto a partir de las manifestaciones que dan los schwannomas vestibulares. Por este motivo, un mayor conocimiento de la clínica y la microscopía de las lesiones cutáneas de la NF2 resulta clave para incrementar las posibilidades de un diagnóstico precoz, lo que deriva en un mejor pronóstico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.