Las manifestaciones cutáneas del lupus eritematoso son variadas, algunas de ellas son atípicas y pueden imitar enfermedades dermatológicas benignas. Las lesiones acneiformes son una de las formas atípicas, de presentación infrecuente.
Una mujer de 48 años consultó por una lesión en el mentón de dos meses de evolución. La paciente había sido diagnosticada inicialmente de un lupus eritematoso discoide y un lupus eritematoso cutáneo subagudo de 16 años de evolución y había recibido tratamiento con hidroxicloroquina, que tuvo que suspenderse por una maculopatía. A los cuatro años del diagnóstico del lupus cutáneo, la paciente fue finalmente diagnosticada de lupus eritematoso sistémico (LES) por reunir criterios clínicos y de laboratorio (lupus discoide, sinovitis, nefropatía lúpica, anticuerpos antinucleares positivos).
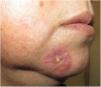
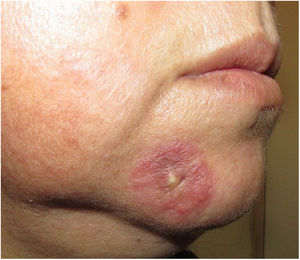
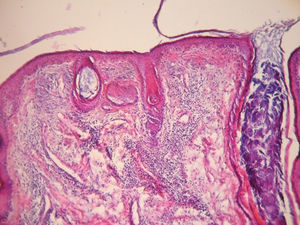
En el examen físico presentaba una placa infiltrada, eritematosa y de bordes edematosos, con unos comedones abiertos y quistes de millium en su superficie (fig. 1). Se realizó una biopsia incisional de la lesión cuyo estudio histopatológico mostró una epidermis aplanada con focos de vacuolización de la capa basal y un engrosamiento de la membrana basal, la presencia de dilataciones foliculares con tapones córneos y comedones. En la dermis se evidenció un infiltrado inflamatorio perivascular y perianexial (fig. 2).
Tinción con hematoxilina-eosina. Obsérvese la epidermis aplanada con focos de vacuolización de la capa basal y un engrosamiento de la membrana basal, dilataciones foliculares con tapones córneos y comedones. En la dermis, un infiltrado inflamatorio perivascular y perianexial. Gentileza Dra. A.C. Innocenti.
Con estos hallazgos, y dados los antecedentes de la paciente, la lesión se diagnosticó como lupus comedónico. La paciente realizó inicialmente tratamiento con hidrocortisona 0,1% con escasa respuesta, posteriormente minociclina (100 mg/día durante tres meses) asociada con crema de tretinoína al 0,005%, con una buena evolución, evidenciándose una clara mejoría de la lesión y cicatrización residual.
El lupus comedónico o comedoniano es una entidad rara y una variante poco frecuente del lupus eritematoso cutáneo crónico. Se asemeja a otras entidades clínicas como el acné, por lo cual su diagnóstico puede resultar en ocasiones difícil1,2. En la literatura médica se han descrito muy pocos casos, por lo que se cree que es una patología infradiagnosticada1,3. Clínicamente, se caracteriza por la presencia de comedones sobre una placa eritematosa principalmente en zonas seborreicas4. Su etiología es desconocida1,2. Se ha sugerido que la exposición solar puede estar implicada en la formación de comedones. El daño actínico produciría cambios en el colágeno de la piel normal alterando su estructura y promoviendo la retención de sebo, concluyendo con la formación de comedones, al igual que ocurre en el Favre- Racouchot. La otra teoría que se postula es que el taponamiento folicular actuaría como un factor promotor de la comedogénesis5.
La presentación típica oscila entre los 25 y 35 años, o incluso menos1-3. El diagnóstico diferencial debe plantearse con un acné inflamatorio, la enfermedad de Favre-Racouchot, los quistes de millium, la tiña inflamatoria y el nevo comedogénico, entre otros1.
Cuando hay ausencia de comedones, esta patología puede denominarse lupus con patrón de cicatrización acneiforme. En esta entidad las lesiones se caracterizan por presentar cicatrices en hoyuelos o pits, producto de la destrucción del folículo piloso y de las glándulas sebáceas debido al infiltrado inflamatorio3,5-7.
El diagnóstico se confirma con el estudio histopatológico, en el cual predomina el patrón de interfase con una degeneración hidrópica de la basal y un engrosamiento de la membrana basal, acompañado de unos tapones foliculares y comedones, como el descrito en nuestro paciente1-3. El estudio de inmunofluorescencia puede contribuir al diagnóstico cuando los hallazgos histológicos no son concluyentes, en el que se observa un depósito de IgM, IgG y C3 en la unión dermoepidérmica1,6.
Las opciones terapéuticas son variadas, aunque el tratamiento de elección es la hidroxicloroquina (200 mg/12 h) vía oral1,7. En nuestro caso no pudo administrarse por el antecedente oftalmológico de la paciente. Como alternativa pueden usarse retinoides, tanto orales como tópicos. Puede, además, complementarse con corticoides tópicos o intralesionales1. Cabe destacar que nuestra paciente presentó una eficacia terapéutica escasa a estos tratamientos por lo cual se indicó minociclina (100 mg/día durante tres meses) y tretinoína tópica, asociado a una fotoprotección estricta con una buena evolución, por lo cual se propone como otra alternativa al tratamiento. El pronóstico del lupus comedónico es incierto y, aunque son escasos los pacientes descritos en la bibliografía, se ha observado un riesgo de progresión a LES en la mitad de estos1-3. Cabe destacar que nuestra paciente ya presentaba un lupus sistémico en el momento del desarrollo de la lesión de lupus comedónico.
Por lo tanto, el lupus comedónico representa una forma inusual de lupus eritematoso cutáneo crónico. El diagnóstico precoz y el seguimiento a largo plazo revisten gran importancia por el riesgo de progresión a enfermedad sistémica.
FinanciaciónLas autoras declaran no haber recibido financiación externa para la realización de este artículo.
Conflicto de interesesLas autoras declaran no tener ningún conflicto de intereses.