El liquen amiloide (LA) es una forma de amiloidosis cutánea primaria localizada que consiste en la presencia de pápulas hiperqueratósicas, pruriginosas, del color de la piel o hiperpigmentadas, que pueden confluir formando placas que a menudo muestran un patrón ondulado1,2. Las lesiones se localizan preferentemente en la región pretibial, siendo infrecuente la afectación generalizada3,4. Se han empleado múltiples tratamientos para el LA sin que ninguno de ellos se haya mostrado completamente resolutivo. Presentamos un caso de LA generalizado que respondió satisfactoriamente a UVB de banda estrecha (UVBBE).
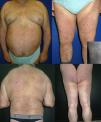
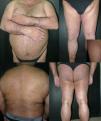
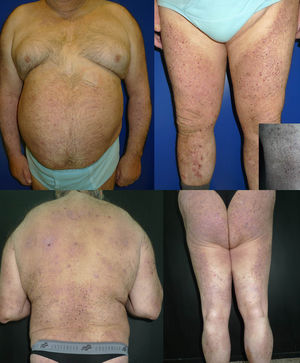
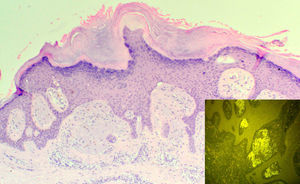
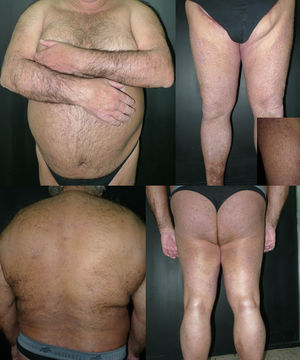
Se trata de un hombre de 69 años con fototipo iii de Fitzpatrick, con antecedentes personales de diabetes mellitus insulinodependiente, hipertensión arterial y cardiopatía isquémica, que consultó por lesiones pruriginosas en el tronco y en las extremidades de 4 años de evolución, que había tratado con corticoides tópicos sin mejoría. Se realizaron diversos estudios analíticos y pruebas complementarias que permitieron descartar causas que justificasen el proceso pruriginoso, y tampoco presentaba ningún cuadro eccematoso subyacente. En la exploración presentaba múltiples pápulas hemisféricas, hiperpigmentadas, de superficie ligeramente descamativa, agrupadas en placas, muchas de las cuales estaban erosionadas por el rascado. Las lesiones afectaban a la cara anterior y posterior de los miembros superiores e inferiores, la pared abdominal, la espalda y las nalgas, con una distribución bilateral y simétrica (fig. 1). El estudio histopatológico mostró una hiperqueratosis ortoqueratósica compacta, una acantosis irregular y unos depósitos en la dermis papilar que determinaban un ensanchamiento de las papilas con desplazamiento lateral de las crestas epidérmicas. Se trataba de un material amorfo, eosinófilo y acelular, que presentaba abundantes grietas de retracción en su espesor, y que producía una fluorescencia verde con la tioflavina T (fig. 2). De esta forma confirmábamos el diagnóstico de LA. Se decidió iniciar tratamiento con fototerapia UVBBE, con una frecuencia de 3 sesiones por semana. La dosis inicial fue de 0,35J/cm2 (establecida en función del fototipo del paciente), realizándose incrementos de entre el 10 y el 20% por sesión. Desde las primeras sesiones se observó una disminución significativa del prurito y un progresivo aplanamiento de las pápulas en todas las áreas afectadas, llegando incluso a resolverse completamente en el tronco y en las extremidades superiores tras 57 sesiones y una dosis acumulada de 109,27J/cm2 (dosis máxima de 2,33J/cm2) (fig. 3). Tras 4 meses de seguimiento, y sin la utilización de ningún tipo de tratamiento, se mantiene la mejoría clínica y sintomática.
Hiperqueratosis ortoqueratósica compacta, acantosis irregular y depósitos en la dermis papilar que determinan un ensanchamiento de las papilas con desplazamiento lateral de las crestas epidérmicas (hematoxilina-eosina x 100). Recuadro: depósitos de material amiloide en la dermis papilar mostrando fluorescencia verde (tioflavina T x 200).
El tratamiento del LA es bastante insatisfactorio; entre los distintos tratamientos ensayados se encuentran los corticoides tópicos o intralesionales, dimetilsulfóxido oral y tópico, inhibidores de la calcineurina, retinoides orales, ciclofosfamida, dermoabrasión, láser Nd:YAG de doble frecuencia, así como diversas modalidades de fototerapia1,5.
Hasta la fecha se han documentado tan solo 3 casos de LA tratados satisfactoriamente con UVBBE5–7. En 2 de estos casos el LA se asociaba a una dermatitis atópica refractaria y la UVBBE se asoció a otros tratamientos para alcanzar la mejoría clínica5,6. El tercer caso es el de un varón con LA generalizado, en el que las lesiones característicamente se localizaban en las zonas del cuerpo con temperaturas cutáneas más bajas y respetaban las zonas asociadas a temperaturas más altas. El paciente presentó una excelente respuesta a la UVBBE en monoterapia7.
En la actualidad se considera que la sustancia amiloide en el LA deriva de la necrosis de queratinocitos epidérmicos de las capas basales de la epidermis8. La radiación con UVBBE reduciría la actividad celular basal, disminuyendo de esta forma la producción de amiloide5. Además, la terapia con UVBBE se ha mostrado eficaz en el tratamiento del prurito mediante la supresión de la proliferación de los queratinocitos, la reducción de la inflamación y la apoptosis de queratinocitos y células T. De esta forma se conseguiría disminuir o eliminar uno de los factores que muy probablemente inducen y/o agravan el LA. Otros autores consideran que la eficacia del tratamiento con UVBBE se debe al incremento significativo de la temperatura en la cabina, con la consiguiente elevación de la temperatura cutánea y la supresión de la síntesis termo-dependiente de amiloide7.
Recientemente, Grimmer et al. publicaron 2 casos de LA que recibieron tratamiento combinado con baño PUVA y acitretino oral9. Los autores concluyeron que esta modalidad de tratamiento resultó eficaz y práctica con efectos mantenidos en el tiempo. Finalmente, en un estudio se comparó la eficacia de los corticoides tópicos frente a fototerapia UVB o PUVA tópico en pacientes con LA, observándose mejores resultados en cuanto a la disminución del prurito y la reducción de las lesiones cutáneas en las áreas tratadas con cualquiera de las modalidades de fototerapia10.
Presentamos el segundo caso, en nuestro conocimiento, de LA no asociado a otras dermatosis, que respondió satisfactoriamente a la terapia con UVBBE sin otros tratamientos asociados. Aunque son necesarios más estudios para definir el mecanismo exacto de acción y el nivel de eficacia, consideramos que la terapia con UVBBE podría constituir una alternativa segura y eficaz para el manejo de casos de LA con lesiones generalizadas.