La vasculitis asociada a cocaína es una complicación infrecuente de esta toxicomanía que plantea importantes problemas de diagnóstico diferencial y de manejo terapéutico. Presentamos un caso de esta asociación.
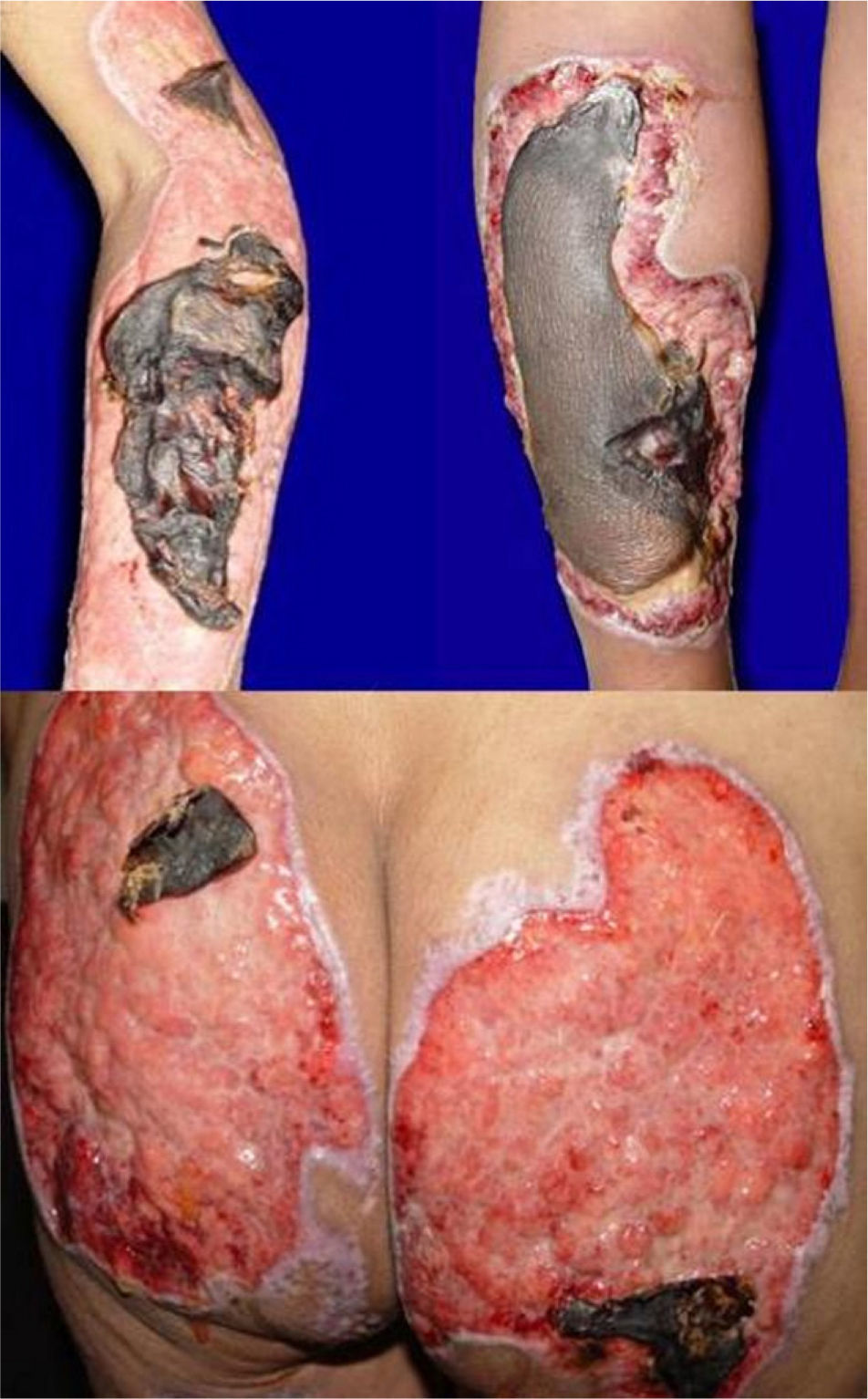
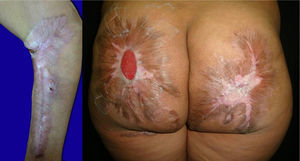
Se trata de una paciente mujer de 45 años con antecedentes de toxicomanía por consumo de cocaína desde los 23 años que consultó por una dermatosis diseminada que afectaba a la práctica totalidad de las áreas corporales, de 20 días de evolución y que se acompañaba de fiebre y dolor intenso que le impedía la deambulación. En el momento del ingreso la paciente tenía bajo peso, facies dolorosa, signos vitales normales y mucosas deshidratadas. A la exploración física presentaba múltiples úlceras de morfología y tamaño variado con exudado purulento fétido y algunas cubiertas con escaras necróticas (fig. 1).
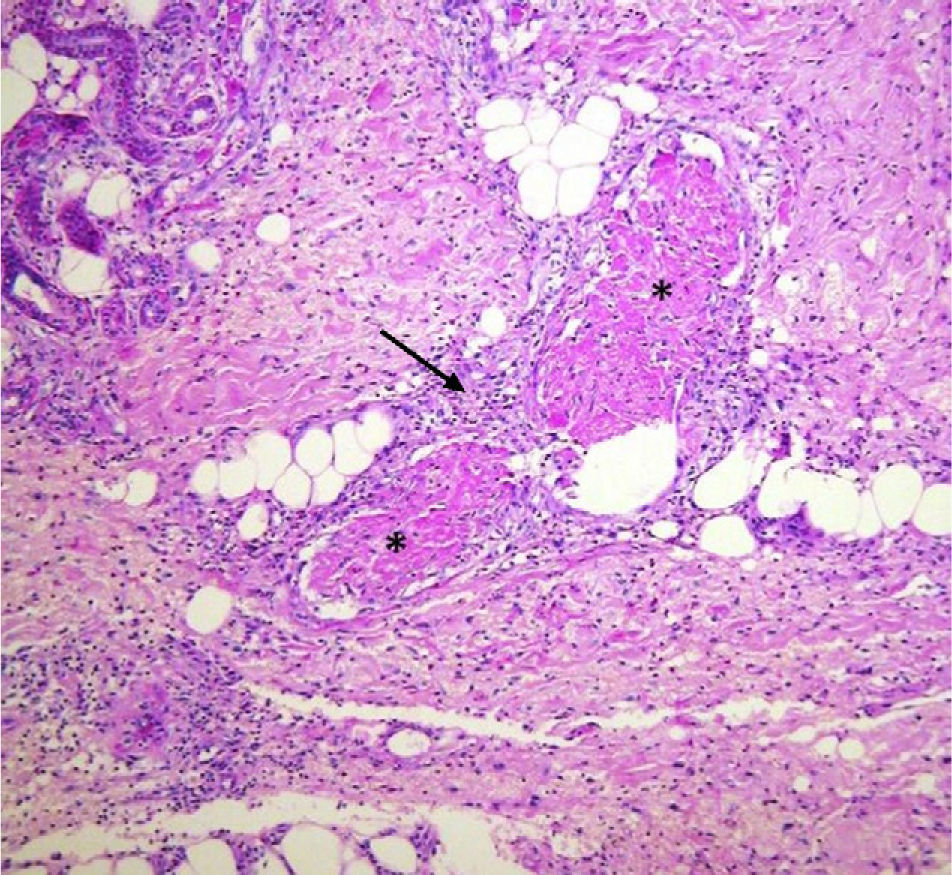
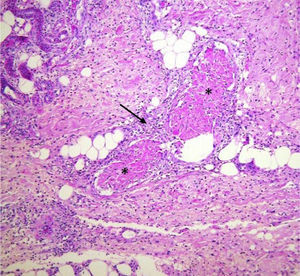
Con la orientación clínica de vasculitis sistémica se llevaron a cabo diversas exploraciones complementarias de las que destacaban una leucocitosis de 12.500 cél/μl, Hb 9,8g/ dl, trombocitosis reactiva de 658.000/μl, hipoalbuminemia de 2,0g/dl, GPT 68 UI/l, GOT 62 UI/l, GGT 181 UI/l, fosfatasa alcalina 326 UI/l; depuración de creatinina en 88,3ml/ min con 86,6% de función, proteína C reactiva 1:40mg/dl, VDRL negativo, factor reumatoide negativo, anticuerpos c-ANCA 1:40, p-ANCA 1:2.560 U/ml, p-ANCA anti-lactoferrina 48,2 U/ml, cultivo de exudado de piel: E. coli, perfil viral de hepatitis: anticuerpos anti-VHA total positivo, anti-VHB y VHC negativos, VIH (ELISA) negativo y el resultado de la biopsia de piel mostró vasculitis leucocitoclástica (fig. 2).
El Servicio de Otorrinolaringología informó de la presencia de una perforación de la porción cartilaginosa del septum nasal, corroborado por tomografía axial computarizada, y se realizó una biopsia de la mucosa nasal donde se observó únicamente inflamación crónica. La paciente fue diagnosticada de un trastorno de personalidad mixto por parte del Servicio de Psiquiatría, por lo que se inició tratamiento con amitriptilina, perfenazina y diazepam. Se procedió a la realización de una limpieza quirúrgica de las úlceras y escarectomía por parte del Servicio de Cirugía general. La paciente recibió tratamiento con antibiótico (trimetroprim/ sulfametoxazol 160/800mg por vía endovenosa cada 12 horas durante 14 días), analgésicos y talidomida a dosis de 100mg/día, y una vez controlado el proceso infeccioso se añadió prednisona a dosis de 0,5mg/kg. La evolución fue satisfactoria procediendo al alta de la paciente a los 37 días con las exulceraciones en proceso de reepitelización y tejido de granulación. El diagnóstico al alta fue de vasculitis asociada al uso de cocaína en función del estudio clínico, histopatológico y la positividad para ambos marcadores (pANCA y lactoferrina), el antecedente de consumo crónico de dicha droga y una vez descartadas otras causas.
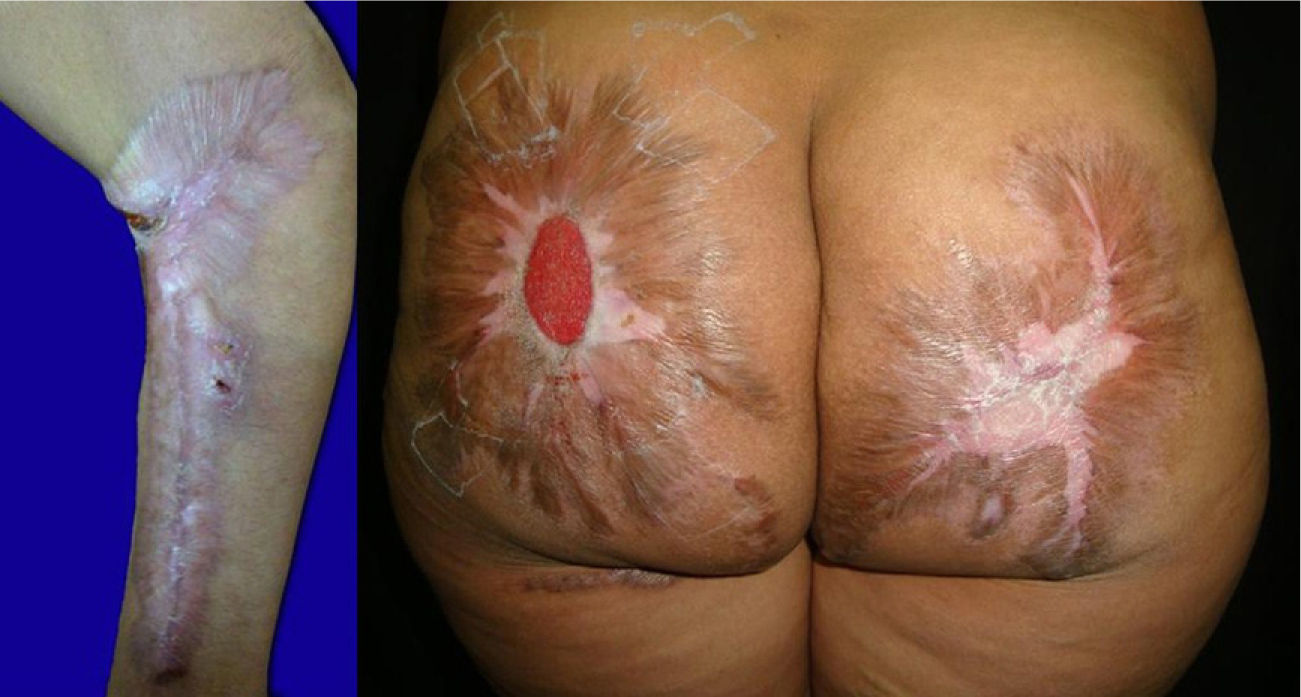
Durante el seguimiento se comprobó la reepitelización de la mayor parte de las lesiones, que evolucionaron hacia cicatrices hipertróficas y queloides retráctiles, pendientes de tratamiento quirúrgico por el Servicio de Cirugía plástica en el momento actual (fig. 3).
El consumo de cocaína está aumentando en todo el mundo, lo que conlleva un incremento en las enfermedades asociadas. El espectro de lesiones cutáneas causadas por la cocaína es amplio, y se ha asociado a vasoespasmo digital, enfermedades ampollosas, vasculitis de pequeño y mediano vaso que se manifestan como púrpura, vasculitis necrotizante, vasculitis urticarial, úlceras, livedo reticularis, enfermedad de Buerger, pioderma gangrenoso y gangrena1,2. Algunos autores responsabilizan al levamisol, un adulterante presente en el producto final, como el responsable del daño en los casos que cursan con trombosis microvascular y neutropenia3. Se han publicado casos de coexistencia de consumo de cocaína y de granulomatosis de Wegener (GW)4, y dado que ambas pueden causar lesiones destructivas de la línea media facial puede resultar difícil distinguirlas. En la paciente que presentamos la ausencia de vasculitis granulomatosa del tracto respiratorio, de afección renal y de títulos elevados de c-ANCA permitieron descartar esta posibilidad.
El protocolo de estudio de una vasculitis inducida por cocaína es idéntico al de las vasculitis inducidas por fármacos, incluye un hemograma, velocidad de sedimentación globular, bioquímica general, radiografía de tórax, análisis de orina, pruebas de función hepática y sangre oculta en heces. Posteriormente se deben considerar otros estudios más específicos, como el estudio histopatológico con o sin inmunufluorescencia directa; anticuerpos anticardiolipina, niveles de homocisteína, proteína C y S y crioglobulinas. También se deben determinar niveles séricos de ANCA, anticuerpos antinucleares (ANA), factor reumatoide, complemento, anticuerpos de hepatitis B y C y estudio de VIH5.
El caso presentado fue el de una paciente farmacodependiente, con lesiones clínicas compatibles con vasculitis necrotizante, confirmado con el estudio histopatológico y diagnosticada de una vasculitis cutánea ANCA-positiva (p-ANCA 1:2.560 U/ ml, anticuerpos anti-lactoferrina 48,2 U/ ml), por lo que se realizó el diagnóstico diferencial con otras vasculitis de pequeño vaso asociadas a ANCA. El papel de los ANCA en la patogénesis de la enfermedad permanece sin esclarecerse. Una hipótesis sugiere que los ANCA estimulan la degranulación de los neutrófilos, su activación y apoptosis, causando un daño endotelial directo e indirecto6. Los ANCA inducidos por drogas muestran un patrón de fluorescencia perinuclear (pANCA) y positividad a varios antígenos (MPO, catepsina G, PR3, azuricidina, proteína BPI, lactoferrina y HNE). En la literatura se ha informado de que estos dos últimos apoyan el diagnóstico de un síndrome relacionado con el consumo de cocaína3,7.
No existe consenso para el manejo de estos pacientes, habiéndose publicado buenos resultados con el uso de esteroides sistémicos, antiinflamatorios no esteroideos, antihistamínicos, dapsona, pentoxifilina e inmunoglobulina intravenosa8. Nuestra paciente, además de la suspensión de la droga causal, recibió tratamiento con talidomida y esteroides sistémicos con excelentes resultados que no evitaron, sin embargo, las importantes secuelas cicatriciales.