INTRODUCCIÓN
Los términos sarcoma granulocítico y cloroma aluden a formas poco frecuentes de afectación extramedular por neoplasias de estirpe mieloide. Aunque ya en 1811 Burns publicó los primeros casos de sarcoma granulocítico1, no fue hasta varias décadas más tarde cuando se clarificó este concepto. En 1853, King introdujo el término cloroma para designar a estas masas tumorales, haciendo referencia al color verde que presentaban debido a su contenido en mieloperoxidasa2. Años más tarde, en 1966, Rappaport los denominó sarcomas granulocíticos y los consideró exclusivamente relacionados con neoplasias de la serie granulocítica3. Sin embargo, la descripción de nuevos casos en la literatura ha llevado a ampliar el concepto de sarcoma granulocítico, considerándose en la actualidad que dichas tumoraciones extramedulares pueden aparecer asociadas a cualquier forma de leucemia mieloide aguda o síndrome mielodisplásico.
En raras ocasiones el sarcoma granulocítico constituye la primera manifestación de una neoplasia hematológica, sin que exista otra expresión del proceso tumoral en médula ósea o sangre periférica. En estos casos se ha observado una mayor tendencia a la afectación de determinados órganos tales como la piel, ganglios linfáticos, columna vertebral o intestino delgado4. La aparición de un sarcoma granulocítico primario en piel se denomina leucemia cutánea aleucémica. La incidencia de leucemia cutánea aleucémica es muy baja, habiéndose descrito en la literatura cerca de unos 40 casos hasta la fecha.
DESCRIPCIÓN DEL CASO
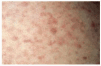
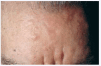
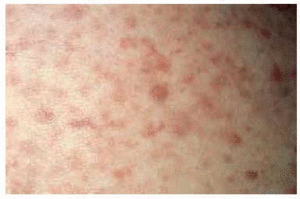
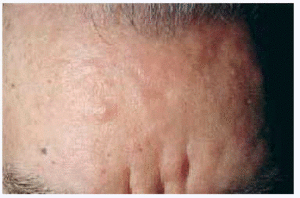
Varón, 77 años, con antecedentes personales de accidente cerebrovascular agudo a los 72 años de edad, sin secuelas posteriores e intervención quirúrgica por adenocarcinoma de recto (resección tumoral más colostomía de descarga) a los 75 años. El paciente consultó por la aparición brusca de un exantema en tronco, asintomático, de 10 días de evolución. Las lesiones aumentaron en número de forma súbita la primera semana tras la consulta, afectando también a cara (zona perioral y frente) y cuero cabelludo. En la exploración se apreciaban múltiples lesiones papulonodulares, de alrededor de 1 centímetro de tamaño y coloración marrón-violácea, algunas de ellas claramente infiltradas, distribuidas por cabeza, tronco y raíces de extremidades (figs. 1 y 2). El paciente no presentaba adenopatías y el resto de la exploración física fue normal.
Fig. 1.--Lesiones papulonodulares de color marrón-violáceo en tronco.
Fig. 2.--Detalle de una de las lesiones nodulares localizada en frente.
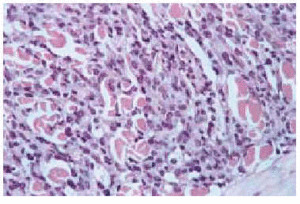
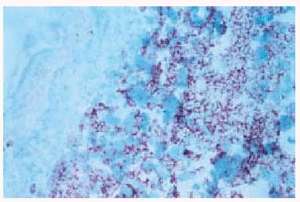
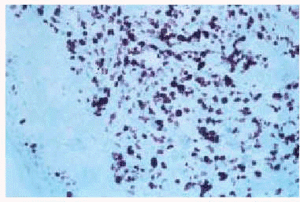
El estudio histológico de las lesiones, tanto de los nódulos como de las maculopápulas, ponía de manifiesto la existencia, bajo una epidermis normal, de un denso infiltrado que ocupaba desde dermis media hasta hipodermis respetando una fina banda superficial (fig. 3). El infiltrado era monomorfo y estaba formado por células de citoplasma escaso y núcleos irregulares con abundantes mitosis (fig. 4). En el estudio inmunohistoquímico se evidenciaba que dichas células pertenecían a la serie monocito-histiocitaria (CD43+, CD68+, CD15+) (fig. 5), con índice proliferativo muy alto (fig. 6).
Fig. 3.--Tinción con hematoxilina-eosina. Epidermis sin alteraciones. Denso infiltrado desde dermis media, respetando una banda superficial.
Fig. 4.--Detalle de las células del infiltrado.
Fig. 5.--Positividad del infiltrado para la tinción con CD43.
Fig. 6.--Positividad del infiltrado en la tinción con MIB-1, lo que demuestra un alto índice proliferativo.
En el hemograma únicamente destacaba una ligera plaquetopenia (128.000 plaquetas/ml) y una eleva-ción de la velocidad de sedimentación globular (57 mm), con el resto de los parámetros dentro de la normalidad: 13,6 g Hg/dl, 6.770 leucocitos/ml (38,5% neutrófilos, 50,4% linfocitos, 10,4% monocitos, 0,59% eosinófilos y 0,17% basófilos). El frotis, así como el resto de pruebas complementarias (bioquímica, proteinograma, serología de VHB, VHC y VIH), fue normal. En la tomografía axial computarizada toraco-abdominal no se detectaron hallazgos patológicos.
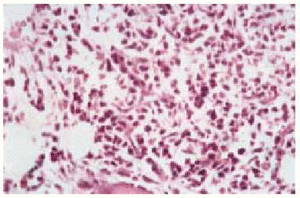
Se solicitó un aspirado de médula ósea en el que se observaba una infiltración de un 22%, constituida por monocitos de aspecto normal (10%) y células de aspecto monocitoide (12%) (fig. 7). En el estudio inmunohistoquímico, de igual forma que en la biopsia cutánea, el infiltrado medular presentó positividad para marcadores de la serie monocito-macrofágica (CD56+, CD14+). Los hallazgos observados en la biopsia de médula ósea eran compatibles con una leucemia mielomonocítica crónica (LMMC). Sin embargo, la ausencia de blastos en sangre periférica no permitía establecer dicho diagnóstico. El caso fue encuadrado en lo que se ha denominado síndromes mieloproliferativos no clasificables. El diagnóstico final fue, por tanto, el de leucemia cutánea aleucémica asociado a síndrome mieloproliferativo no clasificable.
Fig. 7.--Infiltración en la punción aspiración de médula ósea por células de aspecto monocitoide.
Se valoró entonces la posibilidad de iniciar tratamiento quimioterápico con hidroxiurea (tratamiento de inducción de las leucemias mielomonocíticas crónicas). Para ello, el paciente fue derivado al servicio de Hematología, donde, considerando los riesgos y beneficios derivados del tratamiento, se optó finalmente por una actitud conservadora.
En las revisiones periódicas, durante los 7 meses siguientes, la situación hematológica se ha mantenido estable, sin presentar expresión en sangre periférica, a pesar de no haber realizado tratamiento. En cuanto al cuadro dermatológico, sorprendentemente el paciente sufrió una regresión espontánea de todas las lesiones cutáneas en el mes siguiente a su aparición, sin haber presentado nuevos brotes posteriores de lesiones.
DISCUSIÓN
La afectación cutánea en el curso de una leucemia es un hecho relativamente frecuente, que se observa en un 30%-50% de las leucemias agudas, especialmente en aquellas de la estirpe mieloide5, 6. En la mayor parte de los casos se trata de lesiones inflamatorias no específicas; sólo un 2%-3% de las leucemias cursan con infiltración cutánea específica por células leucémicas o leucemia cutánea7, 8.
Habitualmente la aparición de una leucemia cutánea suele ser posterior (57%) o simultánea (38%) al diagnóstico hematológico7, 9, 10; sin embargo, en algunas ocasiones se ha observado la existencia de afectación cutánea por células leucémicas en ausencia de otros datos de leucemia en sangre o en médula ósea. En estos cuadros, denominados leucemias cutáneas aleucémicas, el desarrollo de una leucemia durante los 10-14 meses posteriores a la aparición de la clínica cutánea suele ser la norma11-13.
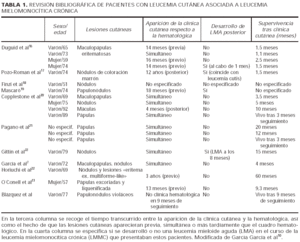
La incidencia de leucemia cutánea aleucémica es muy baja; hasta el momento el número de casos recogidos en la literatura se encuentra alrededor de 405, 14. Esta entidad se asocia con mayor frecuencia a leucemias agudas monocíticas o granulocíticas, y sólo excepcionalmente a síndromes mielodisplásicos15. En los pacientes que asocian síndromes mielodisplásicos, como es nuestro caso, se ha observado un peor pronóstico y una mayor frecuencia de progresión a leucemias mieloides agudas5, 7, 10 (tabla 1).
La leucemia cutánea aleucémica afecta casi exclusivamente a adultos13, sin observarse diferencias entre ambos sexos4. Las manifestaciones clínicas son muy variadas, siendo la presentación más frecuente en forma de múltiples pápulas y nódulos eritematovioláceos, indoloros, con diferente grado de infiltración y en distintas localizaciones5, 7. Con frecuencia se produce un aumento del número y extensión de las lesiones en un corto intervalo de tiempo24.
El mecanismo patogénico por el cual se desarrolla una leucemia cutánea aleucémica es desconocido. Algunas hipótesis apuntan a la formación de clones de células tumorales en médula ósea, que presenten especial afinidad por la piel y por ello migran hacia dermis24. En algunos trabajos se destaca el papel de algunas moléculas de adhesión celular, especialmente CD56 y CD4, y de ciertas traslocaciones cromosómicas (t [8;21]) como posibles factores implicados en la mayor tendencia a desarrollar una leucemia cutánea10.
El diagnóstico viene dado por la demostración histológica de la invasión cutánea por células leucémicas en ausencia de afectación de médula ósea o sangre periférica. El hallazgo típico en la biopsia es la existencia de un infiltrado monomorfo en dermis reticular, compuesto por células de tamaño medio, con núcleos irregulares y citoplasma pálido25. El estudio inmunofenotípico de dichas células demuestra su carácter monoclonal y, habitualmente, su pertenencia a la serie monocitohistiocitaria (CD4, CD43, CD45Ra, CD68, CD15 positivos). Otras tinciones histológicas que igualmente confirman la estirpe granulocítica del infiltrado son las tinciones para cloracetato esterasa, lisozima y antimieloperoxidasa11, 12, 14.
En nuestro paciente la biopsia de las lesiones cutáneas fue compatible con el diagnóstico de sarcoma granulocítico de estirpe mieloide. Sin embargo, a pesar de que la biopsia de médula ósea revelaba una hipercelularidad mielomonocítica compatible con una leucemia mielomonocítica crónica, la ausencia de expresión del proceso en sangre periférica no permitió establecer dicho diagnóstico. Considerando el curso habitual de las leucemias cutáneas aleucémicas, es altamente probable el desarrollo completo de una leucemia mielomonocítica crónica en el futuro, con expresión en sangre periférica.
El pronóstico de las leucemias cutáneas aleucémicas asociadas a síndromes mieloproliferativos es pobre. En la mayoría de los casos, en los 10-14 meses siguientes al cuadro cutáneo, la neoplasia se manifiesta por completo en sangre y/o en médula ósea11, 26, y en más de la mitad de los casos la supervivencia es menor de tres meses tras el diagnóstico hematológico5, 26. Algunos trabajos apuntan como factores de peor pronóstico la existencia de determinadas alteraciones cromosómicas en médula ósea, como son el alto número de deleciones, la trisomía 8 o la monosomía 7, en pacientes con leucemias cutáneas aleucémicas asociadas a síndromes mielodisplásicos10. Por otro lado, la mayoría de los autores consideran que la aparición de una leucemia cutánea en el seno de un síndrome mielodisplásico es un signo pronóstico de leucemización25.
El tratamiento de la leucemia cutánea aleucémica ha sido muy discutido. En la actualidad la mayoría de los autores coinciden en que el empleo de quimioterapia (en especial, la quimioterapia de inducción de las leucemias mieloides agudas) alarga la supervivencia de estos pacientes y previene el desarrollo posterior de leucemias5, 11, 12, 27. Sin embargo, algunos trabajos19 rechazan la quimioterapia en leucemias cutáneas aleucémicas asociadas a síndromes mielodisplásicos, alegando que en estos casos no parece prolongar la supervivencia10. En ocasiones se asocia radioterapia con haz de electrones al tratamiento quimioterápico, cuyo efecto se limita a las lesiones cutáneas, sin afectar a médula ósea.
En nuestro caso, las lesiones cutáneas remitieron espontáneamente. No hemos encontrado ningún otro caso en la literatura en el que se describa la regresión espontánea de una leucemia cutánea, ni los posibles mecanismos fisiopatológicos que puedan explicar este fenómeno. La decisión de no iniciar tratamiento quimioterápico se basó en varios argumentos. En primer lugar, el tratamiento más adecuado en nuestro caso (hidroxiurea, tratamiento de inducción en leucemias mielomonocíticas crónicas) se dirige especialmente a disminuir las cifras de blastos en sangre periférica. Dado que en nuestro caso el proceso hematológico no presentaba afectación sanguínea, este tratamiento no parecía estar indicado. Por otro lado, se consideró el papel de la quimioterapia para prevenir leucemizaciones posteriores. Sin embargo, teniendo en cuenta el curso habitualmente indolente de las leucemias mielomonocíticas crónicas y el bajo riesgo de desarrollo de leucemia mieloide aguda sobre leucemias mielomonocíticas crónicas (entre 10%-15%) frente a la toxicidad y el deterioro en la calidad de vida que implica la quimioterapia, se optó por no realizar tratamiento. Hasta el momento el paciente se ha mantenido hematológicamente estable después de 7 meses de comienzo del cuadro cutáneo.
En conclusión, hemos presentado un caso de leucemia cutánea aleucémica en el que las alteraciones incipientes en médula ósea nos sugieren la asociación con un síndrome mielodisplásico. El interés del cuadro radica no sólo en la baja frecuencia de asociación de síndrome mielodisplásico a leucemia cutánea aleucémica, sino en la sorprendente resolución de la clínica dermatológica de forma espontánea.