Un varón de 68 años fue derivado para la valoración de unas lesiones descamativas con fondo eritematoso situadas en las mejillas, la nariz y la región frontal.
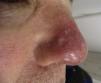
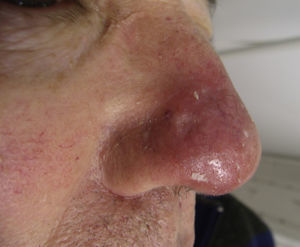
Exploración físicaEn la exploración física se apreciaban lesiones compatibles con queratosis actínicas en las áreas mencionadas y llamaba la atención una placa eritematosa en el lateral nasal derecho con zonas atróficas y telangiectasias en superficie (fig. 1). Interrogando al paciente refería haber recibido tratamiento en esa zona con imiquimod tópico años atrás, por una lesión cuyo diagnóstico no pudimos precisar al haberse efectuado en otro centro sanitario. Clínicamente el paciente refería prurito y sensación urente en la zona, que empeoraban con la exposición solar.
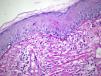
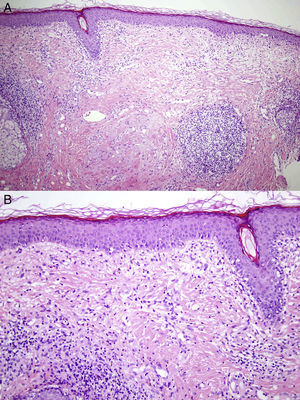
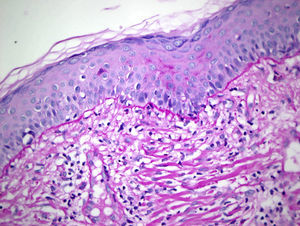
HistopatologíaSe realizó una biopsia de la zona que puso de manifiesto una epidermis aplanada, a veces de aspecto atrófico, con degeneración vacuolar de la capa basal con queratinocitos necróticos a este nivel. La dermis se encontraba edematosa, con proliferación de capilares y de fibroblastos de aspecto activado. Se objetivó un infiltrado linfohistiocitario perivascular y perianexial a nivel superficial y profundo (figs. 2A y 2B). La tinción con hierro coloidal no mostró depósitos de mucina, y el PAS puso de manifiesto un moderado engrosamiento de la membrana basal (fig. 3). Se solicitó un hemograma, estudio de coagulación, bioquímica sanguínea incluyendo glucosa, función renal, función hepática, reactantes de fase aguda y anticuerpos antinucleares siendo todos ellos compatibles con la normalidad.
¿Cuál es su diagnóstico?
DiagnósticoReacción lupus-like post-tratamiento tópico con imiquimod.
Evolución y tratamientoSe recomendaron medidas de fotoprotección y se pautó tratamiento con mometasona tópica cada 24h/3 semanas para posteriormente establecer como terapia de mantenimiento tacrolimus al 0,1% tópico obteniéndose mejoría clínica y sintomática.
DiscusiónEl imiquimod es un inmunomodulador tópico aprobado para el tratamiento de los condilomas acuminados, las queratosis actínicas y los carcinomas basocelulares superficiales y utilizado fuera de ficha en la enfermedad de Bowen y el lentigo maligno. Tras la utilización de imiquimod se han descrito distintas reacciones cutáneas clínicas e histológicas tales como reacciones liquenoides, psoriasiformes, vitíligo, alopecia o urticaria1. Hasta la fecha se habían publicado en la literatura 3 casos de reacción histológica lupus-like tras la aplicación de imiquimod, sin embargo las lesiones clínicas no simulaban en absoluta una lesión tipo lupus1,2. Una vez que el imiquimod penetra la epidermis este se une a los macrófagos y células dendríticas dérmicas a través del receptor toll-like (TLR)-7 liberándose, entre otras citoquinas pro-inflamatorias, interferón-α (IFN-α), TNF-α e interleuquinas 2, 6 y 8. Se ha postulado que la dermatitis de interfase se debería a un ataque citotóxico a los queratinocitos basales mediado por el IFN-α3, y existen numerosas descripciones de lesiones lupus-like tras la administración de IFN-α subcutáneo4,5. El término dermatitis de interfase se ha definido como un proceso en el que un infiltrado inflamatorio, compuesto por linfocitos principalmente, se sitúa a nivel de la unión dermoepidérmica (UDE). Otros hallazgos típicos son la alteración vacuolar a lo largo de la UDE, la presencia de queratinocitos necróticos y una espongiosis por lo general leve. Una de las clasificaciones de la dermatitis de interfase la divide, en función de la densidad del infiltrado, como «vacuolar», cuando la inflamación es escasa, y «liquenoide», cuando aparece un infiltrado denso en banda. El eritema multiforme sería el prototipo de dermatitis de interfase vacuolar, pero en el diagnóstico diferencial también debemos incluir las conectivopatías autoinmunes, como el lupus eritematoso sistémico, la dermatomiositis y la enfermedad mixta del tejido conectivo, la enfermedad de injerto contra huésped, ciertos exantemas virales y algunas reacciones a fármacos. Una de las claves para poder distinguir la reacción lupus-like post-imiquimod de un auténtico lupus eritematoso sistémico es que la primera presenta ausencia de depósitos de mucina1,2. Todas las reacciones lupus-like post-imiquimod descritas hasta la fecha presentan características clínicas distintas, siendo nuestro caso el único que clínicamente también simula un lupus cutáneo, y considerando incluso en el diagnóstico diferencial un lupus pernio o un lupus vulgar.
Presentamos una reacción lupus-like, clínica e histológica, tras la administración de imiquimod tópico. Se trata de un raro efecto secundario de este medicamento que debe ser tenido en cuenta para no establecer un diagnóstico erróneo de lupus cutáneo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.