A diferencia de otros arbovirus como el virus del dengue (DENV), causantes de enfermedad potencialmente grave en el ser humano, la infección por el virus del Zika (ZIKV) presenta habitualmente un curso benigno y autolimitado en el que predominan los episodios asintomáticos. Los recientes cambios epidemiológicos en su distribución geográfica, no obstante, han disparado las alertas sanitarias a nivel mundial por su posible asociación a malformaciones congénitas, particularmente microcefalia, y trastornos neurológicos incluyendo el síndrome de Guillain-Barré. A pesar de que su descubrimiento en el bosque Zika (Uganda) se remonta a 1947, menos de 20 casos de infección por ZIKV en humanos fueron notificados hasta 2007. Precedida por los brotes de Micronesia (isla de Yap) y Polinesia francesa de 2007 y 2013, la epidemia de América Latina iniciada en mayo de 2015 continúa en expansión incontrolada. El 1 de febrero de 2016 la infección por el ZIKV fue declarada por la OMS emergencia de salud pública de interés internacional, y una semana después los CDC elevaron sus esfuerzos de respuesta al nivel de activación 1, el más alto de la agencia. Presentamos el caso de una paciente diagnosticada en nuestro centro de infección por el ZIKV, con la intención de sensibilizar a los dermatólogos sobre una arbovirosis emergente en cuyo diagnóstico, teniendo en cuenta su predominante clínica cutánea y la intensidad de viajes y flujos migratorios desde América Latina, previsiblemente nos veremos implicados en los próximos meses.
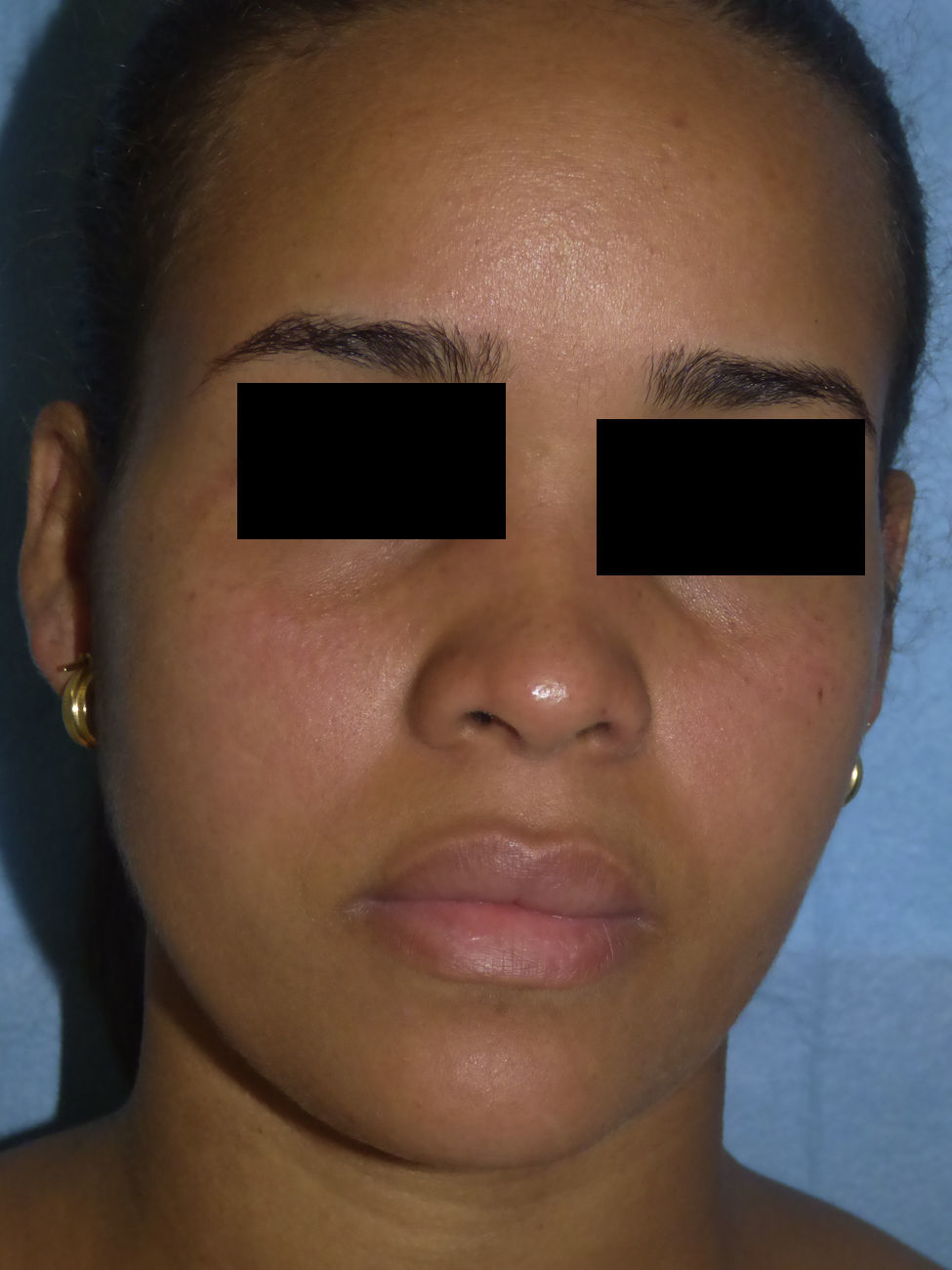
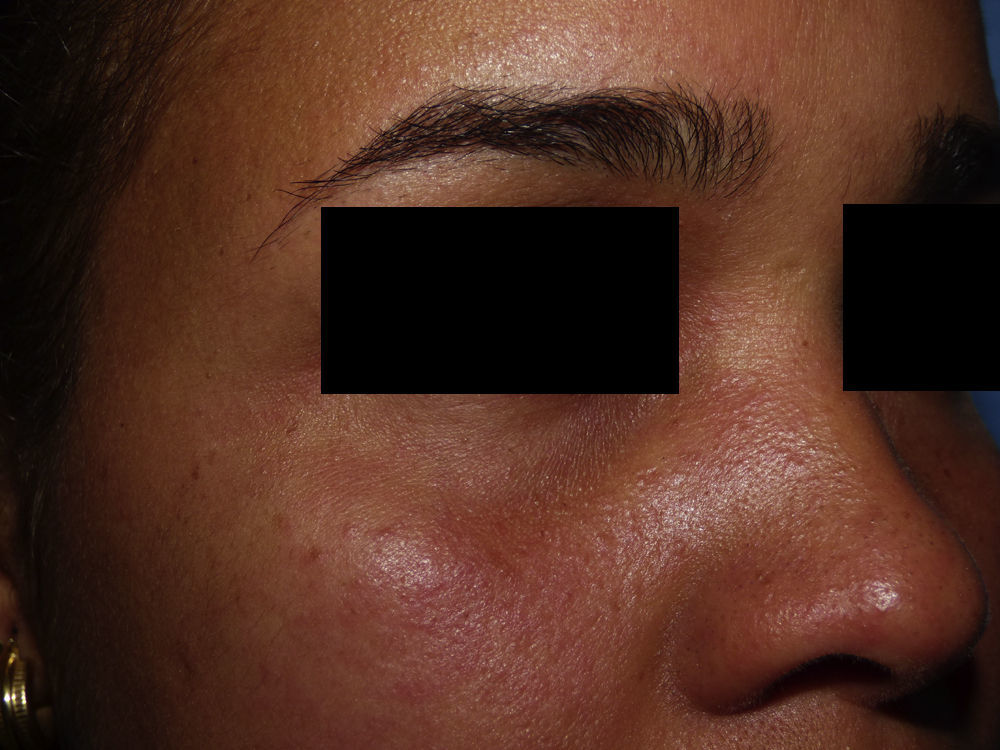
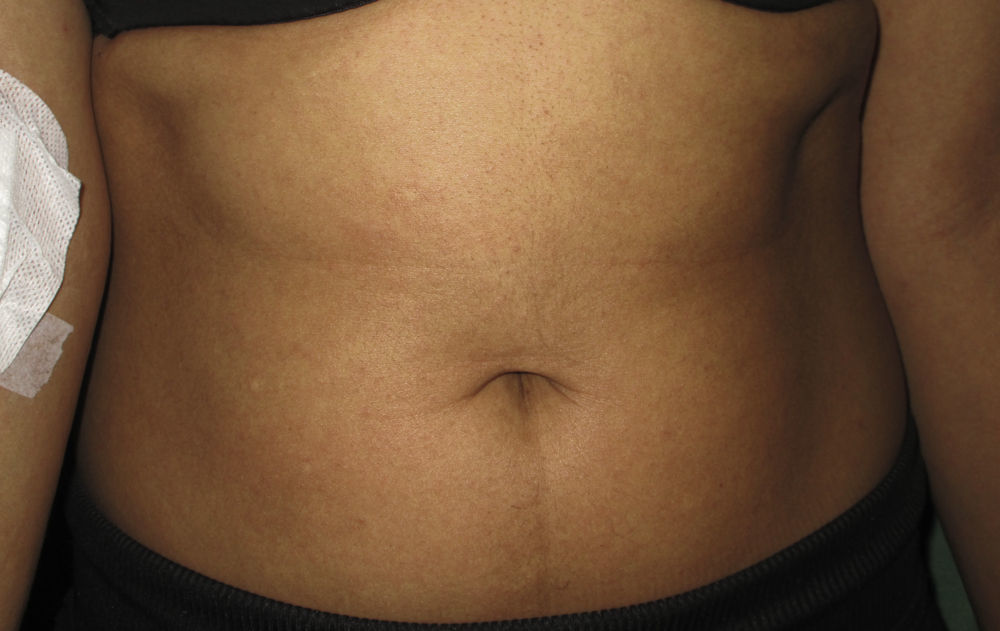
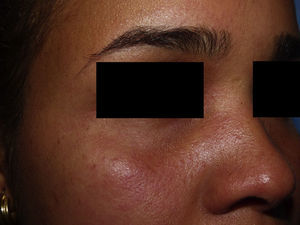
Una mujer de 25 años de edad, natural de la República Dominicana y residente en España desde hace 8 años, sin antecedentes personales de interés, fue derivada a urgencias de dermatología para valoración de un exantema pruriginoso de 48h de evolución y progresión craneocaudal. Asociaba astenia intensa, sensación distérmica, artromialgias leves, cefalea y prurito conjuntival. La exploración física evidenció edema y eritema malar bilateral asociado a una llamativa inyección conjuntival (figs. 1 y 2), y un exantema micropapuloso sutil con acentuación folicular de distribución generalizada (fig. 3). El análisis de sangre únicamente reveló una discreta alteración hepática de perfil citolítico. El antecedente de viaje a su país natal durante un mes con llegada a España 12h antes al inicio del cuadro motivó la sospecha de infección por el ZIKV. Por ello se solicitó serología y detección en suero y orina de ácidos nucleicos mediante reacción en cadena de la polimerasa mediante transcriptasa inversa (RT-PCR) para el ZIKV, así como estudio del DENV, virus de Chikungunya (CHIKV) y protocolo habitual de virus exantemáticos. El test de embarazo fue negativo. Se realizó examen histopatológico cutáneo que reveló un ligero infiltrado linfocitario perivascular superficial. A los 6 días del inicio del cuadro se constató la completa resolución de la sintomatología. La RT-PCR en suero y orina fue positiva para el ZIKV en muestras recogidas a las 48h del inicio del cuadro, resultando negativo el estudio serológico.
El ZIKV es un virus RNA monocatenario perteneciente al género Flavivirus, familia Flaviviridae, transmitido principalmente mediante la picadura de mosquitos del género Aedes, fundamentalmente Ae. aegypti (habiéndose demostrado competencia vectorial en otras especies, incluyendo Ae. albopictus). Al igual que ocurre con otros arbovirus, se han identificado vías de transmisión independientes del vector como la vertical o transfusional1. Llamativamente, la transmisión sexual también ha sido documentada, a diferencia de otros arbovirus2. Aún resta por dilucidar el riesgo de transmisión por otros fluidos en los que se ha detectado RNA viral, como la saliva o la leche materna3,4.
Se estima que solo uno de cada 5 infectados desarrolla manifestaciones clínicas, generalmente leves y autolimitadas. Tras un período de incubación de 3-12 días, aparece típicamente un exantema maculopapuloso de progresión craneocaudal pruriginoso, fiebre no elevada, artralgias leves que predominan en pequeñas articulaciones de manos y pies, y conjuntivitis no purulenta, con una duración de 2-7 días5. Aunque el cuadro clínico puede ser superponible al de otros virus transmitidos por el mismo vector, como el DENV o el CHIKV, ciertos rasgos pueden orientar al agente etiológico: la predominancia del exantema con escasa afectación del estado general en la infección por el ZIKV; las artralgias persistentes en el CHIKV; o el clásico exantema con islas de piel respetada, trombocitopenia y complicaciones hemorrágicas en el DENV. La ausencia de datos patognomónicos obliga, sin embargo, al diagnóstico microbiológico, basado en la detección de RNA viral mediante RT-PCR en suero durante los 5 primeros días de clínica, o en orina hasta el día 10-15, ampliando el estudio en líquido cefalorraquídeo en casos con sintomatología neurológica6. Posteriormente se recurre al diagnóstico serológico, de especial interés en gestantes, y que presenta la limitación de reactividad cruzada con otros flavivirus. Según la evidencia disponible, la infección por el ZIKV parece conferir inmunidad prolongada.
Hasta mediados de marzo de 2016 el Centro Nacional de Microbiología confirma el diagnóstico en España de 43 casos de infección por el ZIKV, todos ellos importados. Sin embargo, la presencia en la costa mediterránea, País Vasco y Aragón de Ae. albopictus (comúnmente denominado «mosquito tigre»)7 hace posible la transmisión autóctona del ZIKV en nuestro país, fundamentalmente en los periodos estival y otoñal, épocas de mayor actividad vectorial y con mayor flujo de viajeros desde áreas epidémicas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Se agradece a los pacientes, cuyas imágenes se muestran en el trabajo, su aceptación por escrito a que se publiquen dichas imágenes.