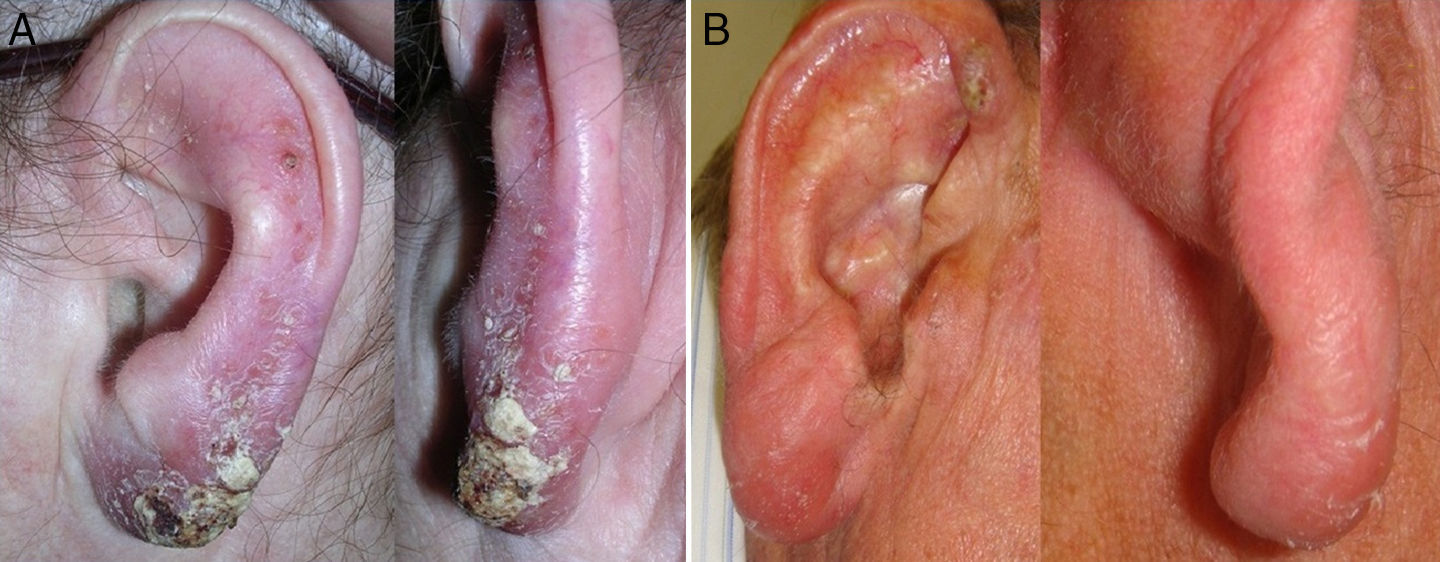
La leishmaniasis es una parasitosis causada por especies de protozoos del género Leishmania. La distribución geográfica implica 2 categorías, llamadas, leishmaniasis del Nuevo Mundo (México, América Central y Sudamérica) y del Viejo Mundo (Asia, África y Sur de Europa)1. El espectro clínico depende de la patogenicidad de la especie de Leishmania y de la respuesta inmunológica del huésped2. La leishmaniasis cutánea (LC) es la forma clínica más frecuente y leve, representando 50-75% de los casos1,2. La afectación auricular es muy rara y solo se han descrito algunos casos en el Viejo Mundo, ninguno con afectación exclusiva del lóbulo auricular (LA). Presentamos 2 pacientes con esta localización (fig. 1A y B).
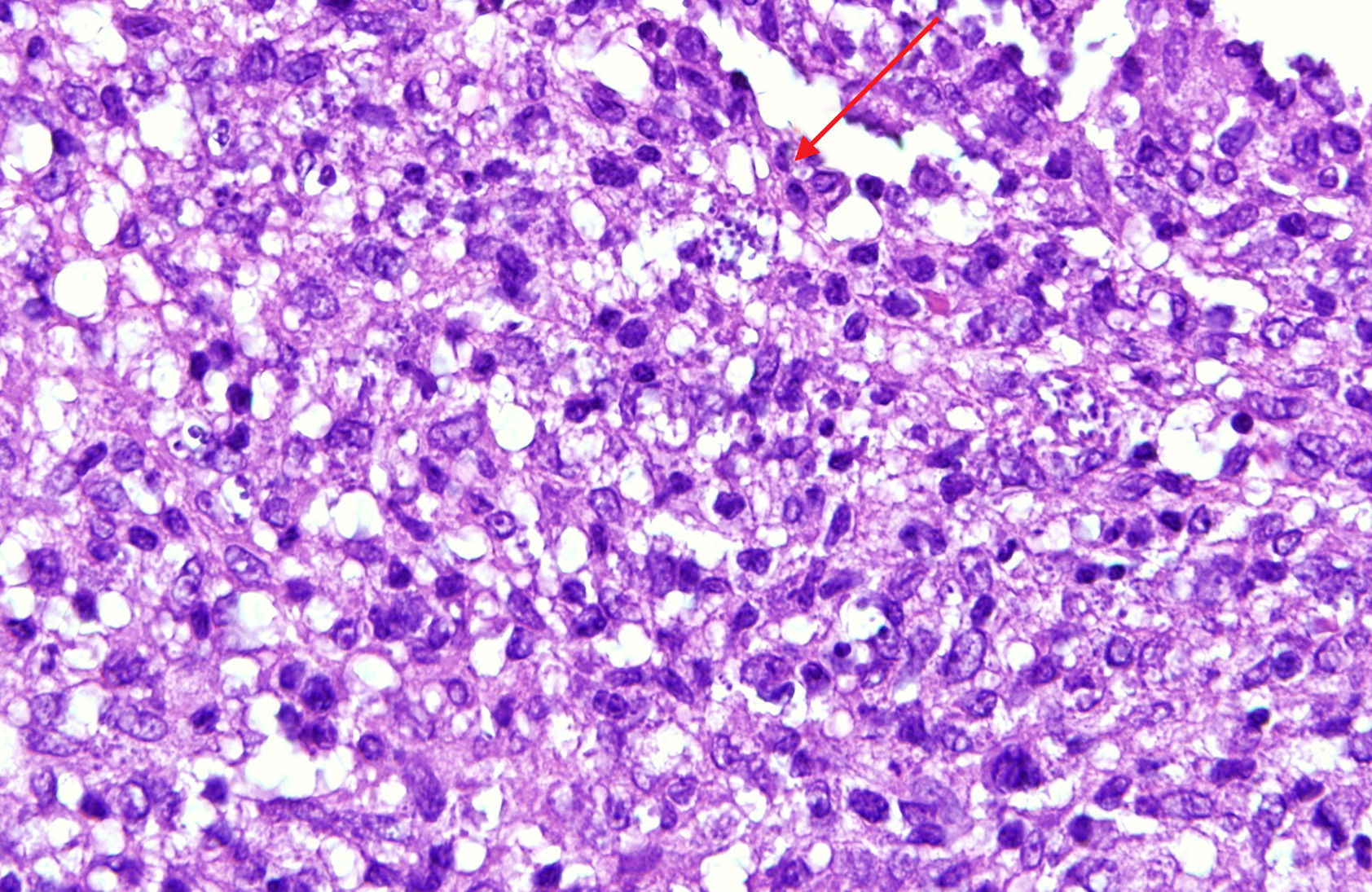
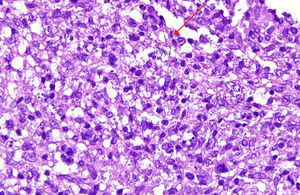
Caso 1Mujer de 73 años que consultó por una lesión dolorosa en el pabellón auricular de 7 meses de evolución. En la exploración física destacaba una placa infiltrada eritematosa con ulceración central y costra seropurulenta en el LA izquierdo y pústulas coalescentes en el antehélix (fig. 1 A). La impronta de la biopsia teñida con Giemsa permitió visualizar amastigotes de Leishmania spp. La histopatología mostró estructuras puntiformes basófilas intracitoplasmáticas en los histiocitos compatibles con amastigotes (fig. 2). Se administró antimoniato de meglumina (AM) intramuscular 60mg/kg/día durante 12 días con repetición a las 2 semanas y posterior crioterapia en la lesión residual con curación.
Varón de 86 años que consultó por presentar una lesión dolorosa en el LA de 4 meses de evolución. La exploración reveló un edema de consistencia blanda e infiltración nodular hiperémica en el LA derecho (fig. 1 B). El frotis directo mostró la presencia de amastigotes de Leishmania spp. En pocos días crecieron formas promastigotes en el cultivo de Leishmania, caracterizándose su especie mediante PCR-ELISA como L. infantum. La histología de un margen infiltrado mostró colecciones de histiocitos con presencia de cuerpos de Leishmania spp. Fue tratado con 2 inyecciones de AM intralesional separadas 15 días. Dos meses tras finalizar el tratamiento la lesión auricular había curado.
La LC presenta una incidencia 1,5 millones de casos nuevos por año3,4. El 90% de las LC afectan a 7 países: Afganistán, Arabia Saudí, Irán, Iraq, Argelia, Pakistán y Perú4. En España se considera una enfermedad hipoendémica (costa Mediterránea, Castilla y León y Aragón), cuya incidencia (0,4 casos por 100.000 habitantes/año) está incrementando por los flujos migratorios, los cambios en el medio ambiente y los estados de inmunodepresión5.
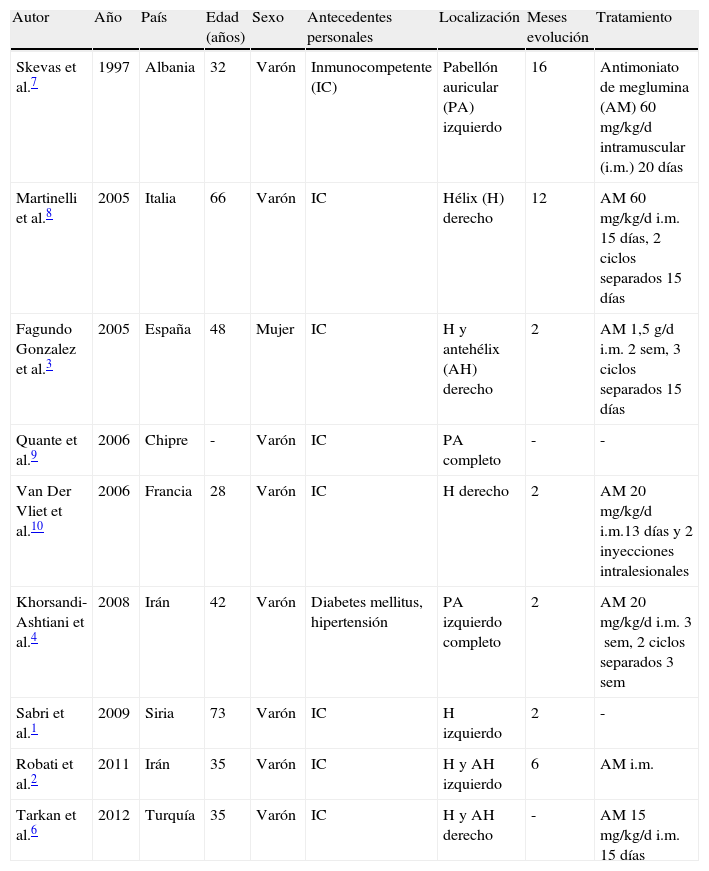
En el Viejo Mundo la presentación clínica de LC se conoce como «botón de Oriente». Las lesiones son únicas en el 58-70% de pacientes y suelen localizarse en regiones expuestas: extremidades superiores (40-45%), cabeza y cuello (18-37%) y extremidades inferiores (6-23%)1,3. La afectación auricular es típica del sudeste de México y Centroamérica («úlcera del chiclero»), generalmente es causada por L. mexicana complex y llega a representar el 5% del total de LC1,4,6. En el Viejo Mundo esta localización ha sido descrita excepcionalmente, como se resume en la tabla 1.
Casos de leishmaniasis auricular descritos en el Viejo Mundo
| Autor | Año | País | Edad (años) | Sexo | Antecedentes personales | Localización | Meses evolución | Tratamiento |
| Skevas et al.7 | 1997 | Albania | 32 | Varón | Inmunocompetente (IC) | Pabellón auricular (PA) izquierdo | 16 | Antimoniato de meglumina (AM) 60mg/kg/d intramuscular (i.m.) 20 días |
| Martinelli et al.8 | 2005 | Italia | 66 | Varón | IC | Hélix (H) derecho | 12 | AM 60 mg/kg/d i.m. 15 días, 2 ciclos separados 15 días |
| Fagundo Gonzalez et al.3 | 2005 | España | 48 | Mujer | IC | H y antehélix (AH) derecho | 2 | AM 1,5g/d i.m. 2sem, 3 ciclos separados 15 días |
| Quante et al.9 | 2006 | Chipre | - | Varón | IC | PA completo | - | - |
| Van Der Vliet et al.10 | 2006 | Francia | 28 | Varón | IC | H derecho | 2 | AM 20mg/kg/d i.m.13 días y 2 inyecciones intralesionales |
| Khorsandi-Ashtiani et al.4 | 2008 | Irán | 42 | Varón | Diabetes mellitus, hipertensión | PA izquierdo completo | 2 | AM 20mg/kg/d i.m. 3sem, 2 ciclos separados 3sem |
| Sabri et al.1 | 2009 | Siria | 73 | Varón | IC | H izquierdo | 2 | - |
| Robati et al.2 | 2011 | Irán | 35 | Varón | IC | H y AH izquierdo | 6 | AM i.m. |
| Tarkan et al.6 | 2012 | Turquía | 35 | Varón | IC | H y AH derecho | - | AM 15mg/kg/d i.m. 15 días |
Nuestros casos fueron pacientes ancianos (73 y 86 años), inmunocompetentes, de poblaciones rurales y con LC localizada en el LA. La clínica en el primero era una placa infiltrada tórpida con ulceración y costras de más de 6 meses de evolución, y en el segundo comenzó como un nódulo de poco tiempo de evolución. El período de evolución de los casos descritos en la tabla 1 oscilaba entre 2-16 meses, generalmente tras varias visitas médicas, de forma que la presentación atípica supuso un retraso diagnóstico. El tratamiento en la mayoría de los casos se ha realizado con antimoniales pentavalentes intramusculares debido a la tendencia a la cronicidad y la posibilidad de deformidad en el lugar de la lesión. Del mismo modo puede ser utilizada la vía intralesional con resolución total de la lesión.
El diagnóstico diferencial de una lesión ulcerosa auricular es amplio. En formas agudas incluye infecciones, enfermedad de Winkler, picaduras, sarcoidosis, granulomas y neoplasias; en formas crónicas debe diferenciarse de un lupus vulgar o discoide, lepra y linfoma1–4,6–10. La historia clínica es muy importante para el diagnóstico, confirmándose mediante estudios microbiológicos y técnicas de biología molecular4.
La LC del Viejo Mundo suele curar espontáneamente en 3-18 meses dejando una cicatriz1,6. El tratamiento se indica cuando existen múltiples o grandes lesiones, persiste más de 6 meses (LC crónica) o afecta zonas funcional o estéticamente comprometidas, como el LA3,6. En formas localizadas se emplean tratamientos locales como el antimoniato de meglumina intralesional (caso 2), cuya eficacia, aunque variable, puede ser muy alta1,2,6. En las crónicas el tratamiento de elección son los antimoniales pentavalentes por vía parenteral3 como en el caso 1, que puede complementarse con acciones locales, como fue la crioterapia en el caso presentado.
El rápido reconocimiento puede favorecer un tratamiento más precoz con menor probabilidad de lesiones residuales.