La hipoplasia dérmica focal (HDF) es una genodermatosis infrecuente que se caracteriza por manifestaciones cutáneas específicas como hiperpigmentación e hipopigmentación, atrofia y telangiectasias con distribución cribiforme o lineal que sigue las líneas de Blaschko.
Se hereda de forma dominante ligada al cromosoma X debido al predominio en mujeres y a la frecuente historia de abortos y fetos nacidos muertos en el caso de los varones. Se cree que los pocos casos descritos en varones se deben a mosaicismos somáticos, mutaciones de hemicromátides o nuevas mutaciones1.
En estadios iniciales de la embriogénesis uno de los 2 cromosomas X en cada célula somática se inactiva y forma la cromatina sexual (lionización). Este fenómeno es aleatorizado y permanente, y da lugar a 2 poblaciones celulares funcionalmente diferentes (mosaicismo funcional)2.
En las enfermedades dominantes ligadas al cromosoma X, las mujeres afectadas presentan diversos tipos de manifestaciones clínicas, debido a que la lionización puede dar lugar a 3 patrones de mosaicismo funcional: siguiendo las líneas de Blasckho, con un patrón de lateralización o en tablero de ajedrez3.
La HDF es una enfermedad dominante ligada al cromosoma X, letal en los varones, en la que la lionización se manifiesta habitualmente a lo largo de las líneas de Blasckho.
Presentamos el caso de un neonato con manifestaciones cutáneas limitadas a un lado del cuerpo que, 2 años más tarde, desarrolló mínimas lesiones en el lado contralateral.
Nuestro caso probablemente se debe al patrón de lateralización de la lionización. En la revisión de la literatura médica sólo hemos encontrado 3 casos similares de HDF unilateral4–6.
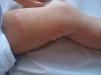
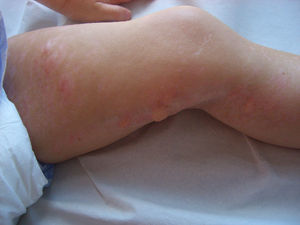
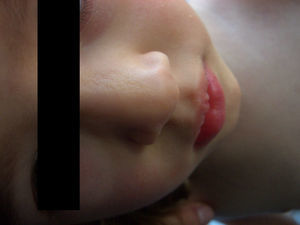
Se trata de una niña de 20 meses de edad que desde el nacimiento presenta lesiones cicatriciales atróficas, con telangiectasias, hiperpigmentación e hipopigmentación, que afectan a la axila izquierda, el lado izquierdo del tronco y el miembro inferior izquierdo, siguiendo las líneas de Blaschko. (fig. 1). En el lado izquierdo de la pirámide nasal presentaba una placa de atrofia cribiforme (fig. 2).
En la familia no había antecedentes de interés y la madre no refería historia previa de abortos.
Desde el nacimiento presentaba una obstrucción bilateral del conducto lagrimal, por lo que se había realizado una dacriocistectomía. No presentaba alteraciones musculoesqueléticas, afectación visceral ni del desarrollo psicomotor.
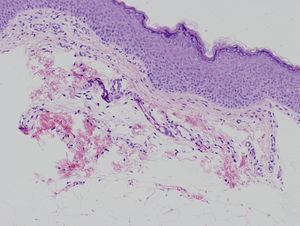
La biopsia cutánea de una de las lesiones lineales atróficas mostraba una epidermis normal con presencia de tejido adiposo en la parte alta de la dermis, que estaba ligeramente atrófica (fig. 3).
En la ecografía cerebral y abdominal no se encontraron alteraciones, ni tampoco en el estudio del cariotipo.
Basándose en las características clínicas e histológicas se diagnosticó de HDF.
A los 2 años de seguimiento, la paciente desarrolló mínimas lesiones lineales, cribiformes en el brazo derecho.
La HDF o síndrome de Goltz es una enfermedad genética infrecuente que afecta a los tejidos derivados del ectodermo y mesodermo.
Recientemente se han descrito diversas mutaciones en el gen PORCN, localizado en el cromosoma Xp11.23 y que codifica una enzima crucial para el desarrollo normal de los tejidos embrionarios7.
Las manifestaciones cutáneas, en especial las lesiones poiquilodérmicas, que siguen las líneas de Blaschko, son los hallazgos más frecuentes. Otro hallazgo frecuente son los papilomas fibroepiteliales, que suelen afectar a la región perianal, vulvar y perineal pero que también pueden afectar a la mucosa oral y al tracto respiratorio, y las hernias grasas, que se presentan en más de la mitad de los pacientes y se deben a la presencia de tejido adiposo en la dermis.
Las uñas pueden estar ausentes o presentar atrofia o distrofias. El pelo suele ser escaso y frágil y un 30% de los pacientes presenta alopecia.
Las manifestaciones extracutáneas son muy variadas e incluyen alteraciones musculoesqueléticas (sindactilia, ausencia de dedos, escoliosis o asimetría corporal), dismorfias faciales (asimetría facial, mentón prominente o puente nasal estrecho), anomalías orales (defectos del esmalte, dientes displásicos o ausencia de dientes), y anomalías en el tracto gastrointestinal y urinario.
La mayoría de los pacientes con HDF presenta estriaciones longitudinales en las epífisis de los huesos largos (osteopatía estriada), que se consideran un signo distintivo de esta enfermedad. Algunos pacientes tienen osteoporosis, displasia fibrosa y lesiones quísticas en los huesos8–10.
Los hallazgos oculares más frecuentes incluyen colobomas, microftalmía, estrabismo, nistagmo y subluxación del cristalino, pero no son infrecuentes las alteraciones del aparato lagrimal, como la inflamación crónica y los quistes del conducto lagrimal11.
No es infrecuente que los pacientes con HDF presenten grados variables de retraso mental.
La mayor parte de los casos tiene un cariotipo normal y sucede de forma esporádica, como es el caso de nuestra paciente.
Aunque nuestra paciente no tiene afectación visceral, las manifestaciones cutáneas son lo suficientemente características como para permitir el diagnóstico de HDF.
Creemos que este caso es inusual debido a que presenta lesiones cutáneas intensas restringidas inicialmente a un solo lado del cuerpo, lo que podría explicarse por un fenómeno de inactivación selectiva del cromosoma X o por una mutación poscigótica.
A Luis Valbuena por las fotos histológicas.