La ciclosporina es un medicamento inmunosupresor al cual se han asociado diversas manifestaciones cutáneas secundarias. Entre ellas destacan las alteraciones del folículo pilosebáceo (hipertricosis, queratosis pilar, acné y foliculitis) o hiperplasia gingival1. Sin embargo, hay muy pocos casos descritos de hiperplasias sebáceas múltiples (HSM) eruptivas secundarias a ciclosporina. Dentro de las posibilidades terapéuticas de las HSM el tratamiento con láser ablativo de CO2 o con láser de colorante pulsado (LCP) ha sido descrito en escasas ocasiones. Describimos dos casos tratados con LCP, que tiene la ventaja de obtener excelentes resultados con mayor perfil de seguridad y comodidad para el paciente.
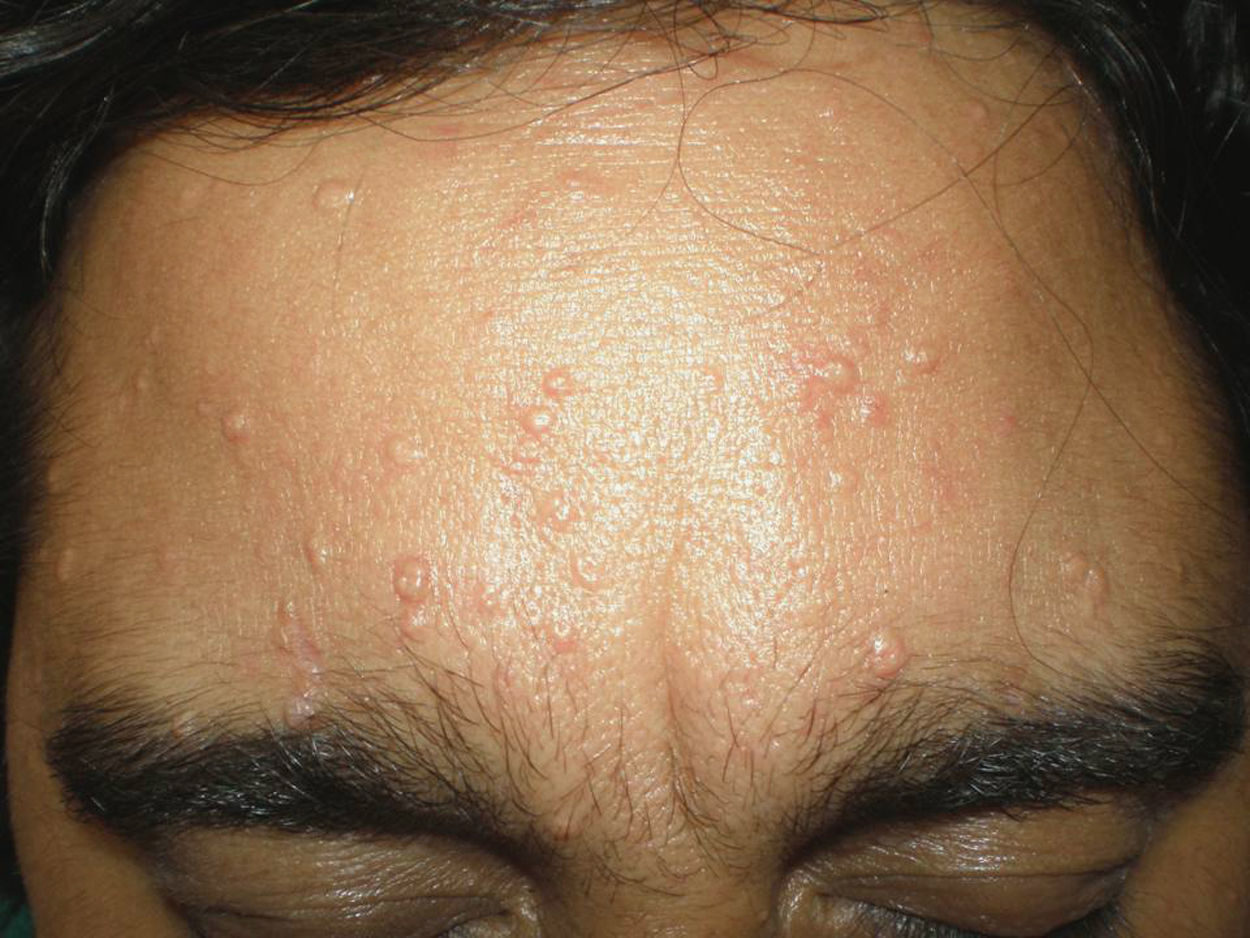
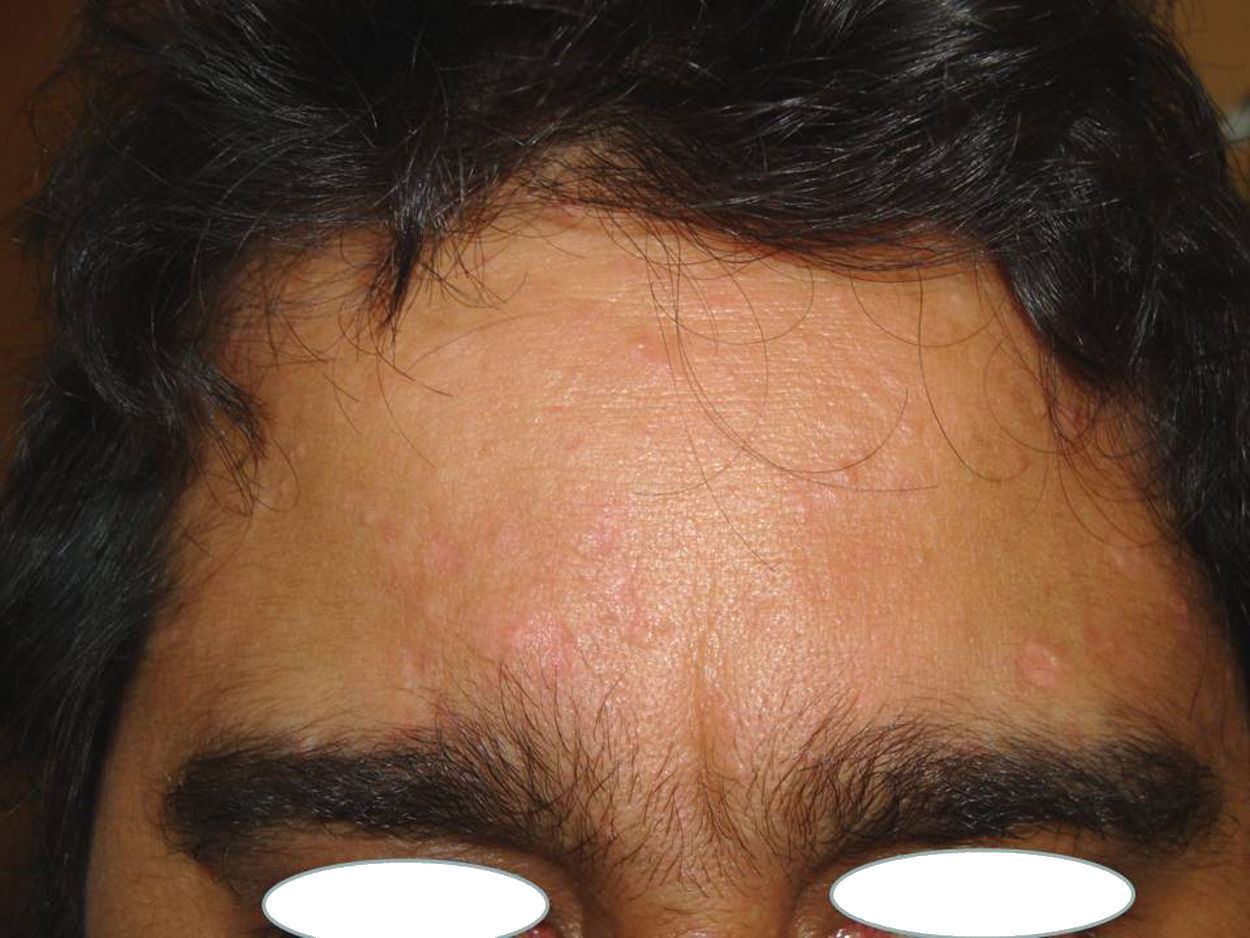
Un varón de 41 años de fototipo IV había iniciado tratamiento inmunosupresor con ciclosporina a dosis de 140mg/día tras ser sometido a un trasplante hepático. A los pocos meses presentó una erupción consistente en decenas de lesiones papulosas amarillentas y umbilicadas que clínica e histológicamente se correspondían con HSM y que, meses después, persistían sin cambios a pesar de reducir a la mitad las dosis de ciclosporina. Estas lesiones estaban principalmente localizadas en la frente, las mejillas, el mentón y la región superior de espalda (fig. 1). Recibió tres sesiones de tratamiento con láser LCP (Cynergy Multiplex®, Cynosure) con los siguientes parámetros: diámetro del haz de luz 5mm; duración del pulso 2ms y fluencia 15J/cm2. En las lesiones de mayor tamaño se realizó doble pase, con un minuto de intervalo entre ambos pases. Fue utilizado el sistema de enfriamiento de flujo de aire continuo (Cryo5®, Zimmer Medizinsysteme GmbH, Neu-Ulm, Germany) al nivel máximo. Se obtuvo una respuesta total en más del 75% de las lesiones, mientras que el resto presentaron una respuesta parcial. No presentó aparición de costras, ampollas ni alteraciones pigmentarias secundarias. Tan sólo desarrolló una mínima cicatriz atrófica. No se objetivó recidiva de las lesiones tratadas a los 6 meses de seguimiento pese a seguir en tratamiento con 75mg/día de ciclosporina (fig. 2).
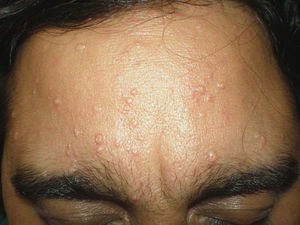
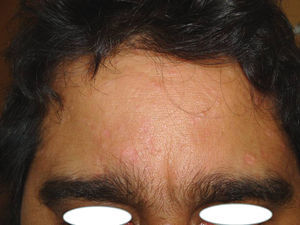
El segundo caso fue el de un varón de 41 años fototipo II-III que, estando en tratamiento inmunosupresor por transplante renal con ciclosporina a dosis de 150mg/día, presentó lesiones de aspecto y distribución similares al caso anterior. Bajo el diagnóstico de HSM fue tratado en dos sesiones con láser LCP e idénticos parámetros que el caso previo. La respuesta fue muy buena, con desaparición total de más del 75% de las lesiones, sin ningún efecto adverso asociado. La remisión persistía 4 meses postratamiento.
Las HSM son proliferaciones benignas de la glándula sebácea que en la mayor parte de los casos tienen un origen idiopático y afectan a personas de edad avanzada. Sin embargo, se han observado en pacientes tratados con corticoides sistémicos, en hemodializados o en procesos como el síndrome de Muir-Torre, el síndrome de displasia ectodérmica hipohidrótica ligado al cromosoma X y la paquidermoperiostosis. Hay algunos casos descritos en la literatura donde se postula su posible asociación con la administración de ciclosporina2. Aunque se trata de lesiones benignas pueden implicar una gran repercusión estética y/o psicológica para los pacientes que las padecen, dado que se localizan principalmente en la región facial. Por ello, conseguir su erradicación es muy importante. Existen diferentes opciones terapéuticas usadas tradicionalmente como excisión quirúrgica, curetaje, crioterapia, cauterización o láser de CO2. Todas ellas son agresivas y conllevan un alto riesgo de cicatrices y/o alteraciones pigmentarias. La terapia fotodinámica ha sido también utilizada recientemente con buenos resultados2,3 usando como fuente de luz tanto el LCP como la luz pulsada intensa o los diodos de luz roja o azul (LED). Estos procedimientos aportarían como ventaja el evitar la púrpura postratamiento, y como inconvenientes el mayor dolor y coste, así como un posible mayor número de sesiones necesarias hasta la obtención resultados2. El LCP ha sido descrito en los últimos años en el tratamiento con éxito de HS, así como de otras lesiones dermatológicas múltiples y benignas como xantelasmas, angiofibromas o lesiones de molusco contagioso4–6. El LCP permite eliminar las HSM de forma rápida, cómoda e indolora (sin necesidad de anestesia) y únicamente conlleva un efecto purpúrico transitorio, minimizando los riesgos previamente descritos con las técnicas tradicionales. La mayoría de lesiones desaparecen tras el primer tratamiento. El efecto de este láser se podría explicar por su actuación selectiva sobre el componente telangiectásico, destruyendo los vasos que nutren a la HS. Recientemente se ha descrito la correlación con imágenes de microscopía confocal in vivo antes y después del tratamiento con LCP, objetivándose cómo a los pocos minutos de la aplicación del haz los vasos que rodean al conducto sebáceo son sustituidos por material amorfo y coagulado7.
En conclusión, el LCP puede ser una buena opción terapéutica para el tratamiento de las HSM de forma rápida, cómoda, bien tolerada y segura.