INTRODUCCIÓN
La fascitis nodular fue descrita por Konwaler et al en 1954 bajo el término de «fibromatosis subcutánea pseudosarcomatosa (fascitis)»1 y Mehregan definió sus características epidemiológicas, clínicas e histológicas2. Posteriormente varios trabajos diferenciaron los subtipos histológicos3.
La fascitis nodular es un tumor benigno de crecimiento rápido que suele afectar al tejido celular subcutáneo, músculo y fascia. Habitualmente se presenta en la tercera o cuarta décadas de la vida. Es de etiología desconocida, aunque se han descrito casos secundarios a traumatismos. Puede alcanzar 2 ó 3 cm de diámetro en 2 a 6 semanas. A pesar de presentar una elevada proliferación de fibroblastos, éstos no muestran características de malignidad. Por su rápido crecimiento plantea el diagnóstico diferencial con metástasis cutáneas y con hipodermitis. Una vez constituido, puede recordar al dermatofibrosarcoma protuberans.
DESCRIPCIÓN DEL CASO
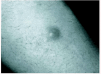
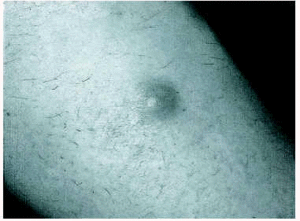
Se trata de una mujer de 26 años sin antecedentes de interés que consultó por presentar un nódulo doloroso que había aumentado de tamaño rápidamente en las últimas semanas. En la exploración se apreció un nódulo eritematovioláceo, de consistencia firme, de unos 2 cm de diámetro, localizado en la cara externa de la rodilla derecha (fig. 1). No se palpaban adenopatías. Tanto el hemograma como la bioquímica básica y la coagulación fueron normales. El estudio histológico mostró proliferación de fibroblastos fusiformes, con ocasionales mitosis, dispuestos en haces curvilíneos sobre una matriz mixoide; entre los haces se observaban frecuentes vasos sanguíneos de pequeño calibre, algunos de ellos tapizados por células endoteliales prominentes (fig. 2). Las tinciones inmunohis-toquímicas fueron positivas para actina de músculo liso y CD-68 y negativas para CD-34 y S-100.
Fig. 1.--Nódulo eritematovioláceo en la cara interna de la rodilla derecha.
Fig. 2.--Proliferación de fibroblastos fusiformes en haces curvilíneos sobre una matriz mixoide (hematoxilina-eosina, 40x).
Se realizó la extirpación quirúrgica del nódulo y en la actualidad la paciente está asintomática.
DISCUSIÓN
La fascitis nodular es la lesión proliferativa pseudosarcomatosa más frecuente de los tejidos blandos. Afecta a adultos jóvenes en torno a la tercera década de la vida. Aunque por el comportamiento clínico y las características histológicas aparenta ser una lesión maligna, se clasifica dentro del grupo de los tumores mioproliferativos inflamatorios4. Suele ser una lesión única. Las localizaciones son, por orden de frecuencia: miembros superiores, especialmente cara flexora (45%)1-3, cabeza y cuello (15%-20%)5 y miembros inferiores. Se han descrito casos aislados en localizaciones viscerales, como tracto genital inferior femenino, vejiga, próstata, retroperitoneo y otros4. Se desconoce la etiología de la fascitis nodular. Se han implicado traumatismos e infecciones como factores precipitantes4, aunque el antecedente de un claro traumatismo previo sólo se encuentra en el 5%-10% de los pacientes5. Investigaciones recientes implican un posible mecanismo de hiperrespuesta a mínimos traumatismos, con actividad mitótica incrementada6, que se produciría solamente en ciertos individuos predispuestos7. En nuestro caso no existía desencadenante conocido, pero la localización en la rodilla hace posible este mecanismo.
La histología de la fascitis nodular se caracteriza por una proliferación de células fusiformes agrupadas en haces en forma de S8. Entre ellos se distribuyen pequeños capilares y eritrocitos extravasados sobre un estroma mixoide9. A pesar del alto número de mitosis, las atipias son excepcionales. Histológicamente, la fascitis nodular se puede clasificar en tres subtipos: mixoide o reactivo (tipo I, el más frecuente), celular (tipo II) y fibroso (tipo III)10. Con frecuencia las lesiones muestran características de varios subtipos, lo cual podría ser debido a que éstos fueran simplemente fases evolutivas de una misma enfermedad1. Enzinger y Weiss11 diferencian varias localizaciones dentro de la fascitis nodular: tejido subcutáneo (la más frecuente), fascia, músculo y dermis (la menos común).
Debido al alto número de mitosis y al crecimiento rápido, plantea el diagnóstico diferencial con dermatofibroma, fibrosarcoma, fibrohistiocitoma maligno y lipoma, por lo que es imprescindible realizar estudios inmunohistoquímicos. Estos estudios demuestran la estirpe celular miofibroblástica. Muestran positividad para la actina específica del músculo, la actina del músculo liso y la vimentina; en general son negativas para la proteína S-100, la desmina, la tripsina, el factor VIII, el antígeno macrofágico y HLA-DR1. Son siempre negativas para CD-34, lo que descarta la naturaleza sarcomatosa. En ocasiones muestran positividad para CD-68 o KP-1, marcador histiocitario. El marcador Ki-67 correlaciona con la actividad mitótica y está presente en todas las fases del ciclo celular, excepto en Go. Según su expresión, el índice de proliferación de la fascitis nodular se encuentra entre el dermatofibroma y el fibrohistiocitoma maligno4.
Existen otras lesiones pseudosarcomatosas, de naturaleza reactiva, relacionadas con esta enfermedad. El nódulo posquirúrgico o postraumático siempre se produce tras un traumatismo previo y es un proceso primariamente cutáneo, mientras que la fascitis nodular tiene origen en la fascia. La fascitis intravascular es casi idéntica a la nodular, aunque en ella existe proliferación intramural e intraluminal de vasos. Finalmente, la fascitis proliferativa se distingue de la nodular por la presencia de células de aspecto ganglionar característico7, 8, 12.
El tratamiento más indicado es la extirpación quirúrgica. Hay algunos casos publicados en los que se produce remisión espontánea, por lo que algunos autores recomiendan realizar punción aspiración con aguja fina (PAAF) para confirmar el diagnóstico y después realizar sólo control evolutivo. Algunos autores correlacionan los resultados de la PAAF con los anatomopatológicos y proponen algunas pautas para evitar la excisión13, 14. Otro tratamiento propuesto ha sido la inyección de corticoides intralesionales15, que quedarían reservados para casos profundos o extensos. El índice de recidivas es del 2% aun con extirpación incompleta; sin embargo, considerando el carácter benigno de la lesión, en estos pacientes cabría plantearse otros diagnósticos.