La afectación articular en los pacientes con psoriasis puede llegar hasta el 30%. El diagnóstico y tratamiento precoz de la artropatía puede influenciar su evolución. El objetivo de nuestro trabajo es describir la experiencia de la unidad multidisciplinar de psoriasis y artritis psoriásica de nuestro hospital en el periodo 2009-2012.
Material y métodosElaboración de un programa asistencial y docente. En una primera fase se consensuaron los criterios de derivación a la futura unidad y se realizaron varias reuniones conjuntas para formar y concienciar a los especialistas. En una segunda fase se estableció una agenda de visitas conjunta psoriasis-reumato-dermato (PSORD) con periodicidad mensual. A partir de 2011 se desarrolló un programa formativo abierto a dermatólogos y reumatólogos interesados en crear un modelo de colaboración similar.
ResultadosDurante el periodo revisado se han efectuado 259 visitas (71% primeras, 8% no presentados) con una media de 8 (2-14) visitas por sesión. El 63% de visitas eran derivaciones de reumatología. En un 32% de casos hubo algún cambio en el diagnóstico y en un 47% cambios en el tratamiento. También se han hecho 3 cursos con participación de 15 médicos de 6 hospitales, y en 3 de ellos se han creado unidades parecidas.
ConclusionesEste modelo ha comportado una mejora en el manejo de los pacientes que presentan problemas diagnósticos y/o de control de la enfermedad. También ha aumentado el diagnóstico precoz de la artritis y ha permitido indicar un tratamiento precoz. Además ha aumentado la colaboración entre ambas especialidades y el modelo creado se ha podido exportar a otros hospitales.
Up to 30% of patients with psoriasis develop joint disease, the course of which can be improved by early diagnosis and treatment. The aim of this study was to describe our experience with a new multidisciplinary psoriasis and psoriatic arthritis unit over a period of 4 years (2009-2012).
Material and methodsImplementation of a PSOriasis Rheumatology and Dermatology unit (PSORD) to provide patient care and physician training. In the first phase of the project, referral criteria for the unit were defined and several meetings were organized to train and prepare the specialists involved in the program. In the second phase, a schedule was drawn up for monthly patient visits with the PSORD team. Starting in 2011, training was offered to dermatologists and rheumatologists from other hospitals interested in implementing a similar model.
ResultsA total of 259 visits (71% first visits, 8% no-shows) were scheduled during the period analyzed, with a median of 8 visits (range, 2-14 visits) per session. Sixty-three percent of the patients were referred from the rheumatology department. Diagnosis and treatment were modified in 32% and 47% of cases, respectively. Three training courses were held with 15 physicians from 6 hospitals, 3 of which created similar units.
ConclusionsThe PSORD model improved the management of difficult-to-diagnose and/or uncontrolled disease, the early diagnosis and treatment of psoriatic arthritis, and collaboration between dermatologists and rheumatologists. Finally, the model lends itself to being exported to other settings.
El concepto actual de psoriasis es el de una enfermedad sistémica con participación multiorgánica, que incluye de forma especial la piel y el aparato locomotor, y que con frecuencia se asocia a diferentes comorbilidades1–6. En la mayoría de casos (70-80%) las lesiones cutáneas precederán en años la afectación articular, y por ello los dermatólogos desempeñan un papel fundamental en su detección precoz7. La artritis psoriásica (APS) es una enfermedad crónica y progresiva que puede llegar a ser incapacitante y afectar según las series hasta al 30% de los pacientes con psoriasis8. En las fases iniciales de la APS esta puede ser de difícil diagnóstico, incluso para los reumatólogos, pero especialmente si no se sospecha o no se conocen las características de la entidad. El diagnóstico y tratamiento precoz es fundamental para prevenir el daño articular y una futura discapacidad. Un diagnóstico temprano evita exámenes innecesarios, elude tratamientos de riesgo, disminuye los costes, reduce el dolor y con ello mejora la calidad de vida del paciente8,9. Se estima que entre un 10-29% de los pacientes con psoriasis visitados en las consultas de dermatología podrían padecer APS, y que esta no es sospechada por el dermatólogo, lo que puede conllevar a un retraso en el diagnóstico10,11. Por otra parte, es frecuente que en la consulta de reumatología se preste poca o nula atención a la afectación cutánea del paciente, a pesar de que esta pueda tener un gran impacto en la salud física y psíquica del paciente, especialmente si no se establece un tratamiento adecuado.
Esta visión más amplia y compleja de la enfermedad ha empujado de forma progresiva a aumentar la colaboración entre los principales especialistas implicados en el diagnóstico y tratamiento de estos enfermos. En las recomendaciones de la European League Against Rheumatism (EULAR) de 2012 se aconseja un abordaje multidisciplinar12, y en esta misma línea ya a mediados de 2009 los especialistas de reumatología (RMT) y dermatología (DRM) del Hospital Universitario Parc Taulí de Sabadell decidimos crear un modelo de colaboración a modo de unidad multidisciplinar para mejorar el manejo de los pacientes problema con psoriasis y APS.
Material y métodosEn el año 2009 se creó en el Hospital Universitario Parc Taulí de Sabadell una unidad multidisciplinar que denominamos PSOriasis Reuma Derma (PSORD) para el manejo global de pacientes problema con enfermedad psoriásica.
Los objetivos concretos planteados fueron: 1) facilitar el diagnóstico precoz de la APS en pacientes con psoriasis; 2) mejorar el manejo de los pacientes problema con psoriasis y APS; y 3) fomentar la colaboración entre ambas especialidades de nuestro hospital.
El requerimiento previo a la creación de esta unidad fue contar en ambos servicios con especialistas con experiencia e interés por la enfermedad psoriásica, y fomentar el interés en la sospecha diagnóstica y la derivación a reumatología por parte de los dermatólogos.
Para la recogida de datos se diseñó una base de datos que recogía los datos de filiación de la enfermedad y del tratamiento de los pacientes, así como el nombre del médico que lo derivaba y el motivo. El análisis parcial de esta base de datos son los resultados que se exponen en este trabajo.
Programa asistencialEl programa asistencial se desarrolló en 2 etapas. El objetivo de la primera era formar a los reumatólogos y dermatólogos en la visión global de la enfermedad psoriásica, incentivando la necesidad del trabajo colaborativo entre ambas especialidades. Para ello se designaron los responsables del proyecto, un reumatólogo y un dermatólogo, y se realizaron a lo largo de 3 meses 2 sesiones formativas conjuntas a las que asistieron la totalidad de miembros de ambos servicios. En estas sesiones formativas se destacó la visión de la enfermedad desde el punto de vista de ambos colectivos, haciendo especial hincapié en aquellos signos o síntomas de sospecha de psoriasis y APS. Como resultado de estas sesiones formativas se consensuaron unos criterios de derivación desde dermatología y reumatología a la unidad multidisciplinar (tabla 1). Los criterios de derivación se establecieron para visitar y controlar, no a todos los pacientes con psoriasis y/o APS, sino únicamente a aquellos con algún problema diagnóstico o terapéutico que era el objetivo principal de este proyecto. En una segunda fase se elaboró una agenda de visitas conjunta de 3h de duración y con una periodicidad mensual. Todos los pacientes remitidos a la unidad multidisciplinar eran visitados conjuntamente por un reumatólogo y un dermatólogo, que tomaban las decisiones diagnósticas y/o terapéuticas oportunas. El diagnóstico de APS se estableció a criterio del reumatólogo siguiendo los criterios diagnósticos CASPAR13. El diagnóstico de psoriasis se estableció en función de los signos característicos y en todos los casos según el criterio del dermatólogo, procediéndose en caso de duda diagnóstica a solicitar exploraciones complementarias (biopsia, cultivo…). Las visitas se realizaron en el servicio de reumatología aprovechando sus infraestructuras (dispensarios y personal de enfermería especializado). Una vez que el paciente había sido visitado en la unidad multidisciplinar y se le había solucionado el problema por el que se remitía, el paciente era devuelto a su especialista de referencia para su seguimiento habitual.
Criterios de derivación de los pacientes a la unidad multidisciplinar PSORiasis Reuma Derma (PSORD) según el servicio de procedencia
| Desde dermatología |
| Artritis periférica |
| Tenosinovitis |
| Entesitis |
| Lumbalgia inflamatoria |
| Artralgia (dolores articulares no filiados). PASE≥47 |
| Desde reumatología |
| Pacientes con artritis y sospecha de psoriasis |
| Pacientes con APS y mala evolución cutánea |
| Pacientes con APS y psoriasis cutánea grave (PASI) |
| Sospecha de complicaciones cutáneas asociadas al tratamiento |
Fruto de la experiencia acumulada se decidió, a partir de 2011, desarrollar un programa formativo acreditado, y se abrió la unidad a otros compañeros interesados en crear en sus hospitales un modelo de colaboración entre reumatólogos y dermatólogos similar al nuestro. El programa docente consiste en una parte teórica de 6h en las que se repasan los principales aspectos de la psoriasis y APS desde la perspectiva del dermatólogo y del reumatólogo, y se enseñan los criterios de derivación y la estructura logística necesaria para la creación de una unidad multidisciplinar. El programa se completa con una parte práctica a la mañana siguiente con asistencia a una consulta rutinaria de la unidad multidisciplinar PSORD.
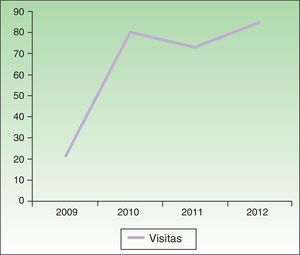
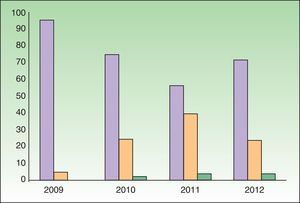
ResultadosDurante un periodo de 4 años (2009-2012) se han visitado en la unidad 184 pacientes (89 hombres y 95 mujeres) que han generado 259 visitas. Todos los pacientes visitados por protocolo procedían de reumatología o de dermatología. El número de visitas por sesión fue de una media de 8 (2 a 14). El 71% del total de visitas fueron primeras visitas, un 21% consecutivas (de las cuales menos de un 5% correspondían a una tercera visita). La tasa de pacientes que no acudieron a la cita concertada fue del 8%. Las visitas se incrementaron de forma muy significativa entre 2009 y 2010 para luego estabilizarse en torno a las 80 visitas anuales (fig. 1). Aunque las visitas secuenciales obviamente se incrementaron con el tiempo, la ratio primera/secuencial se ha estabilizado alrededor de 7:3 (fig. 2).
Los pacientes derivados desde RMT fueron 114 casos (63%) frente a 68 (37%) desde DRM, una proporción de derivaciones que se ha mantenido estable a lo largo de todo el periodo de estudio.
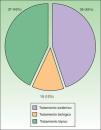
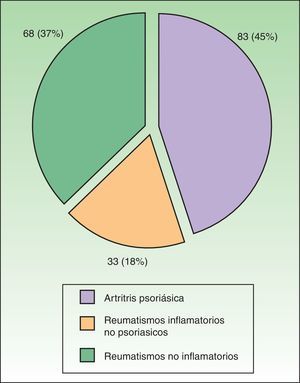
El 72% (132/184) del total de pacientes derivados a la unidad presentaban algún tipo de psoriasis cutáneo-ungueal. El diagnóstico definitivo de APS se estableció en el 45% de pacientes derivados (83/184); de estos 83 pacientes con APS en 44 casos (24% del total de pacientes visitados) el diagnóstico de APS fue de novo. En un 18% de casos los pacientes fueron diagnosticados de un reumatismo inflamatorio no psoriásico (gota, conectivopatías y artritis reumatoide) y en un 37% de enfermedad no inflamatoria del aparato locomotor (artrosis y dolor inespecífico del aparato locomotor) (fig. 3).
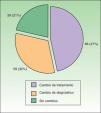
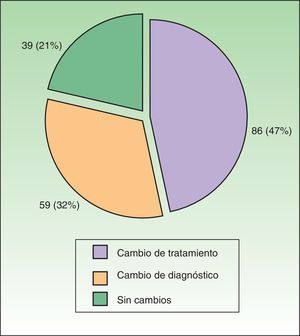
El motivo de la derivación fue en 106 ocasiones (59%) la sospecha de APS, que se confirmó en un 66% de los casos. Por otra parte, en un 41% las derivaciones fueron debidas a un problema terapéutico. Se produjo un cambio diagnóstico en un 32% de casos, en un 47% de ocasiones se modificó de alguna manera el tratamiento y en 39 casos (21%) no se produjo ninguna modificación (fig. 4). La concordancia diagnóstica fue del 40% tanto para la sospecha de APS por dermatología como de psoriasis cutánea y/o ungueal por reumatología. Es de destacar la baja concordancia cuando la sospecha de psoriasis por reumatología se basaba en lesiones ungueales (<20%) y cuando la sospecha de APS por dermatología se basaba en artralgias y dolores osteomusculares (25%). En estos últimos casos el porcentaje de pacientes en los que la derivación se sustentaba en el resultado del PASE fue inferior al 5%.
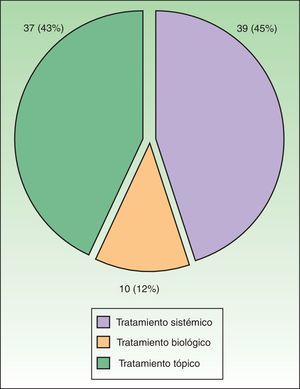
De las 86 ocasiones en que se produjo un cambio terapéutico, en el 45% de casos el cambio comportó modificaciones en la terapia sistémica y concretamente en un 30% de casos supuso la adición de un nuevo fármaco modificador de la enfermedad (FAME), siendo el metotrexato con diferencia el FAME más utilizado. Finalmente, en un 12% de casos se cambió o añadió un nuevo fármaco biológico (fig. 5)
Resultados del programa formativo-docenteDurante los años 2011 y 2012 se han efectuado 2 cursos con participación de 10 reumatólogos pertenecientes a 5 hospitales de nuestro país. Hasta la fecha en 2 de estos centros, el Hospital Can Mises de Ibiza y el Hospital de Basurto de Bilbao, se han creado unidades multidisciplinares similares a la nuestra.
DiscusiónPresentamos la experiencia de la unidad multidisciplinar de psoriasis del Parc Taulí de Sabadell (PSORD) durante el periodo 2009-2012, un modelo asistencial en el que el paciente es visitado de forma conjunta por un reumatólogo y un dermatólogo. Este modelo ha permitido una mejora importante en el manejo de los pacientes con psoriasis que presentan algún tipo de problema diagnóstico o terapéutico, ha facilitado el diagnóstico precoz de la APS posibilitando su tratamiento, con las ventajas que esto puede comportar en el control de la enfermedad y, además, ha permitido realizar un programa formativo-docente que ha dado lugar a la creación de 2 unidades similares en otros centros hospitalarios, y finalmente ha mejorado la colaboración dermatología-reumatología, que se espera generen futuros proyectos colaborativos de investigación.
Se trata de una experiencia pionera en nuestro país que sigue las actuales directrices de EULAR14. Existe solo una comunicación previa de visita conjunta entre reumatólogos y dermatólogos en el Center for Skin and Related Musculoskeletal Disease (SARM) de Harvard15. Estos autores publicaron un estudio preliminar en 2007 con 94 pacientes visitados en su unidad en el periodo de un año16, aunque no es hasta 2012 cuando hacen una revisión retrospectiva de 510 pacientes valorados en un periodo de 6 años17. Además, conocemos otras iniciativas formalmente estructuradas similares a la nuestra como la del grupo de los Dres. Diamant Thaçi y Frank Behrens de la Universidad Goethe de Frankfurt (Thaçi D, Behrens F. Psoriatic arthritis: Multidisciplinary units experience. Shedding light on psoriatic arthritis and psoriasis. Rheumathologists and dermatologists: two perspectives. Madrid, 1-2 february 2013), aunque no nos consta que hayan publicado su experiencia. Los modelos estructurados de visita conjunta dermatólogo-reumatólogo, como el SARM y el nuestro, aportan respecto al contacto personal no reglado entre reumatólogos y dermatólogos la posibilidad de sistematizar la consulta, recoger y analizar la actividad realizada y, de forma muy especial, reforzar la colaboración entre ambas especialidades con la creación de criterios de derivación y protocolos de manejo de pacientes. En este sentido, tanto el PSORD como el SARM constituyen ejemplos de colaboración estructurada. Sin embargo, nuestro modelo es sensiblemente diferente al SARM, pues mientras el SARM es un servicio integral con unidad de gestión propia, el PSORD es un modelo de visita conjunta que utiliza los recursos preexistentes. Decidimos crear este modelo dado que no veíamos factible la creación de un servicio independiente en nuestro Sistema Público de Salud.
A diferencia del SARM, en que los pacientes pueden ser remitidos desde múltiples orígenes (dermatología y reumatología, pero también traumatología, médicos de familia, etc.), en nuestro modelo y al no ser un servicio independiente, las derivaciones se hallan limitadas a los servicios de DRM y RMT. Este hecho que a priori pudiera parecer una debilidad de nuestro modelo tiene la ventaja de favorecer la implementación de programas conjuntos de formación y sensibilización de ambos servicios en la detección precoz de complicaciones, incluyendo la sospecha diagnóstica de APS por parte de los dermatólogos, extremo este de especial interés, pues en el 75% de los casos la psoriasis cutánea precede a la aparición de artritis. Por otra parte y dado que no existe correlación entre la gravedad de la psoriasis y la presencia de artritis ni ningún test diagnóstico específico de APS, la sospecha diagnóstica por parte de dermatología es difícil18,19. Por este motivo creemos que es muy importante que los dermatólogos con experiencia y especial dedicación a la enfermedad psoriásica participen en programas formativos conjuntos destinados a incentivar el reconocimiento de los síntomas y signos de sospecha más importantes para el diagnóstico de APS. A pesar de ello, el porcentaje de pacientes de nuestra serie derivados desde DRM (37%) fue menor del esperado y comunicado en otras series15 y desgraciadamente no ha aumentado con el tiempo de funcionamiento de la unidad. Aunque no disponemos de una explicación clara a este hecho, es bien conocido que es bastante más fácil remitir un paciente con una artritis (RMT) y lesiones cutáneas que sospechar una APS en un paciente con PSO cutánea, quizás esto podría explicar en parte el resultado. Este hallazgo apoya la necesidad de repetir de forma periódica las reuniones formativas conjuntas para concienciar a los dermatólogos en la sospecha y búsqueda periódica de APS en sus pacientes con psoriasis.
Es importante también en estas reuniones conjuntas establecer unos criterios consensuados de derivación, tanto desde DRM como desde RMT, a la unidad que permitan mejorar el rendimiento de la derivación. Si bien en nuestra experiencia así lo realizamos, la concordancia diagnóstica en nuestro modelo fue solo moderada (40%), con un exceso de derivaciones desde dermatología por dolores osteomusculares inespecíficos en los que la concordancia diagnóstica fue baja (25%). Existen varias encuestas de cribado validadas (PASE, PEST, TOPAS) para mejorar el rendimiento de la derivación en estas situaciones20,21, aunque recientemente su uso en la práctica clínica ha resultado ser menos eficaz de lo que se presumía en estudios previos22. En nuestro modelo, y aunque se aconsejaba el uso del PASE como test de cribado en uno de los criterios de derivación (poliartralgias), este uso no era obligatorio, lo que llevó a que se utilizara en menos del 5% de casos dependiendo del interés de cada clínico. A la vista de los resultados quizás la implementación obligatoria en ciertas circunstancias (sospecha de APS basada en poliartralgias) podría ser de interés. Respecto a las derivaciones realizadas desde reumatología uno de los principales problemas es el diagnóstico de sospecha de APS basado en las lesiones ungueales; concretamente en este segmento hemos tenido menos de una cuarta parte de aciertos diagnósticos. Este dato no es de extrañar, pues la enfermedad ungueal es uno de los mayores retos diagnósticos también para el dermatólogo, pues si bien existe una precisa descripción de las lesiones ungueales que deben permitir el diagnóstico de onicopatía psoriásica, la falta de especificidad de las mismas convierte el tema en un auténtico reto diagnóstico y uno de los campos de estudio más interesantes a desarrollar de forma conjunta entre ambas especialidades23,24.
El número de primeras visitas en nuestro modelo, que además se mantiene estable durante todo el periodo de estudio, es muy superior al publicado por el grupo de Harvard. Por otra parte, y a diferencia de este grupo, la totalidad de pacientes derivados a nuestra unidad, una vez encauzado el problema motivo de la derivación, retornaron a su médico especialista para continuar con su seguimiento habitual. Este modelo de asistencia conjunta está planteado como una unidad de soporte para mejorar el manejo de pacientes problema y no pretende convertirse en un servicio paralelo de seguimiento rutinario de pacientes ni monopolizar su tratamiento, lo que podría generar duplicación de visitas y conflictos de intereses entre especialistas y traducirse en una menor derivación, lo que sin duda comportaría una menor calidad asistencial para el paciente.
El impacto de nuestra unidad en el manejo de pacientes con psoriasis ha sido muy significativo, como lo demuestra el hecho de que solo en el 21% de casos la derivación a nuestra unidad no ha comportado ningún cambio diagnóstico y/o terapéutico. Durante el periodo de seguimiento el diagnóstico más frecuente ha sido el de psoriasis cutánea en el 71% de casos, en un 45% de casos se ha establecido además un diagnóstico concomitante de APS y, como dato más importante, en más de la mitad de estos casos el diagnóstico de APS ha sido de novo. Este dato es especialmente relevante, pues demuestra que en 44 pacientes derivados se ha podido establecer, debido a la sospecha diagnóstica del dermatólogo, un diagnóstico de novo de APS. Dado que el diagnóstico precoz7,18 y la posible influencia del tratamiento en estas fases sobre la progresión de la enfermedad25 es uno de los principales retos de la APS, el dato solo de los nuevos diagnósticos de APS justificaría, a nuestro entender, la existencia de nuestra unidad. Pero es de destacar que además, en un 47% de casos la derivación a nuestra unidad supuso un cambio terapéutico. Este cambio en casi la mitad de casos comportó modificaciones en la terapia sistémica y concretamente en un 30% de casos supuso la adición de un nuevo FAME, siendo el metotrexato con diferencia el FAME más utilizado. La causa más frecuente de cambiar la dosis y/o añadir un fármaco sistémico nuevo fue la detección concomitante de una APS. Estos datos están en la línea de los previamente publicados por el grupo de Harvard17, y apoya la utilidad de estas unidades en mejorar el manejo de los pacientes problema con enfermedad psoriásica.
En cuanto al uso de terapia biológica en un 12% de casos la derivación a nuestra unidad se tradujo en un cambio (adición o sustitución) en esta terapia. La causa más frecuente de este cambio fue para mejorar el manejo de lesiones cutáneas y ungueales de la psoriasis, aunque en 2 casos la presencia de una APS poco controlada propició la decisión del cambio. Aunque el porcentaje parece poco relevante el dato es muy significativo si tenemos en cuenta que no se trata de una unidad de indicación de terapia biológica, si no de una unidad de supervisación de pacientes con una anterior indicación terapeútica realizada por un especialista.
La tasa de visitas no presentada fue de un 8%, cifra muy baja en nuestra experiencia y que quizás se deba al hecho de que el tiempo de espera para la visita fue inferior al mes de media, dato este importante para valorar la calidad del modelo, especialmente si va dirigido a pacientes problema.
En este trabajo exponemos la experiencia de un solo centro, sin embargo, el hecho de que casi la mitad de los compañeros especialistas reumatólogos de otros centros que han participado en el programa docente hayan sido capaces de crear unidades similares en sus hospitales, demuestra que el modelo puede ser aplicable a distintas realidades clínicas. En ediciones previas a los cursos han asistido solo reumatólogos; por la experiencia acumulada creemos que para futuras ediciones sería interesante la participación conjunta de los reumatólogos y dermatólogos de los centros con interés en implantar un modelo similar. Sin duda esto facilitará el desarrollo y aumentará el porcentaje de centros con posibilidades de implantar este modelo asistencial.
Aunque la unidad PSORD se diseñó como una unidad de alta resolución para dar apoyo a compañeros especialistas en el manejo de pacientes problema con psoriasis y APS, el modelo ha mejorado mucho la colaboración entre ambas especialidades y ha permitido el desarrollo de varios proyectos conjuntos, siendo este trabajo el primer exponente de esta colaboración.
Una limitación de este trabajo es que se trata de la experiencia de un único centro, que debería ser corroborada y comparada con la de otros centros similares, sin embargo la ausencia de publicaciones sobre proyectos similares al respecto no nos lo ha permitido.
La baja derivación desde dermatología podría influir en un diagnóstico precoz de la APS probablemente menor de lo deseable. Dado que uno de los principales beneficios que pueden derivarse de la creación de la unidad era facilitar el diagnóstico precoz de la APS, pensamos que el modelo debe ser revisado, centrándonos más en el dermatólogo, aumentando la formación en este colectivo.
Podría considerarse otra debilidad de nuestro trabajo el hecho de que en el registro de actividad de nuestra unidad no se incluyan variables clínicas, comorbilidades, seguimiento, tratamiento ni evolución de los pacientes atendidos. Sin embargo, el objetivo principal de nuestra unidad era el de ser una unidad de alta resolución de apoyo en el manejo de pacientes problema para compañeros especialistas de hospitales con alta carga asistencial, no en una unidad o servicio paralelo de visita y seguimiento de pacientes con APS. A pesar de ello, el proyecto ha mejorado enormemente la colaboración entre ambas especialidades, ha permitido crear un programa docente y colaborar en diversos proyectos científicos que están actualmente en desarrollo. No se trata de un modelo cerrado, al contrario, sobre este modelo base y atendiendo a las particularidades de cada centro se pueden elaborar modelos de colaboración que incorporen en mayor o menor grado el seguimiento de pacientes con APS.
En conclusión, la creación de una unidad multidisciplinar, compuesta por reumatólogos y dermatólogos expertos en el manejo de la psoriasis y la APS, está en la línea de las principales guías de manejo de la psoriasis. En nuestro caso ha supuesto una herramienta de apoyo para los especialistas en la atención de los pacientes con enfermedad psoriásica que presentan algún tipo de problema diagnóstico y/o de control de la enfermedad. Finalmente el proyecto ha supuesto mejorar la colaboración dermatología-reumatología que se ha traducido en la creación de un programa docente y el desarrollo de varios proyectos conjuntos, de los cuales este trabajo es el primer ejemplo.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores participantes declaran que han recibido ayudas y pagos relacionados con la investigación, la asesoría y la formación de las siguientes compañías: Abbvie, Janssen, MSD, Novartis y Pfizer.
Los cursos de formación derivados del proyecto cuentan con la colaboración de Pfizer.
De acuerdo con los autores y los editores este artículo se publica simultáneamente y de forma íntegra en la revista Reumatología Clínica http://dx.doi.org/10.1016/j.reuma.2014.01.004.