La técnica de la biopsia selectiva del ganglio centinela (BSGC) es la mejor herramienta para la estadificación ganglionar en el melanoma, permitiendo la realización de una linfadenectomía selectiva, es decir, reservada solo a aquellos pacientes que muestran el GC positivo para metástasis. Nuestro objetivo fue evaluar el coste económico de la técnica de la BSGC, ya que se ha convertido en el procedimiento recomendado como estándar en la atención al paciente con melanoma, y es necesaria para la inclusión de los pacientes en los ensayos clínicos. Existe además escasa bibliografía en nuestro medio sobre su relevancia económica.
MétodoDe forma prospectiva se recogieron 100 pacientes a los que se realizó la técnica entre los años 2007-2010 con un procesamiento histológico transhiliar bivalvo multisecciones. Realizamos un cálculo aproximado del precio de la técnica utilizando las tarifas de precios oficiales de la Región de Murcia.
ResultadosEl porcentaje de positividad de nuestra serie fue del 20%, con un número medio de ganglios de 1,96 y un 44% de melanomas delgados. El precio total de la técnica es de 9.486,57-10.471,29 euros, siendo una parte muy importante de la misma atribuible al procesamiento histopatológico (5.769,36 euros).
DiscusiónLa técnica de la BSGC tiene un precio muy considerable, aunque en consonancia con otras referencias americanas previamente descritas. La optimización de la técnica vendrá dada en función de la selección cada vez más adecuada de los pacientes que deben someterse a ella, y a la estandarización de un modelo histopatológico sensible en la detección, pero a la vez sencillo en el procesamiento.
Sentinel lymph node biopsy (SLNB) is the most useful tool for node staging in melanoma. SLNB facilitates selective dissection of lymph nodes, that is, the performance of lymphadenectomy only in patients with sentinel nodes positive for metastasis. Our aim was to assess the cost of SLNB, given that this procedure has become the standard of care for patients with melanoma and must be performed whenever patients are to be enrolled in clinical trials. Furthermore, the literature on the economic impact of SLNB in Spain is scarce.
MethodFrom 2007 to 2010, we prospectively collected data for 100 patients undergoing SLNB followed by transhilar bivalving and multiple-level sectioning of the node for histology. Our estimation of the cost of the technique was based on official pricing and fee schedules for the Spanish region of Murcia.
ResultsThe rate of node-positive cases in our series was 20%, and the mean number of nodes biopsied was 1.96; 44% of the patients in the series had thin melanomas. The total cost was estimated at between €9486.57 and €10471.29. Histopathology accounted for a considerable portion of the cost (€5769.36).
DiscussionThe cost of SLNB is high, consistent with amounts described for a US setting. Optimal use of SLNB will come with the increasingly appropriate selection of patients who should undergo the procedure and the standardization of a protocol for histopathologic evaluation that is both sensitive and easy to perform.
La técnica de la biopsia selectiva del ganglio centinela (BSGC) es la mejor herramienta para la estadificación ganglionar en el melanoma, permitiendo la realización de una linfadenectomía selectiva, es decir, reservada solo a aquellos pacientes que muestran el ganglio centinela (GC) positivo para metástasis1. Los criterios recomendados para seleccionar a los pacientes con melanoma tributarios de la técnica se encuentran en revisión constante. En general, la BSGC se recomienda a todos los pacientes con melanoma primario, sin evidencia de metástasis regionales ni a distancia, en el que el riesgo de metástasis ganglionares es igual o superior al 10% (estadios clínicos IB y ii (A, B y C) de la séptima clasificación de la American Joint Committee on Cancer [AJCC]), no existiendo todavía criterios estandarizados en melanomas con Breslow<0,75mm. El definir una pauta de tratamiento de este subgrupo de pacientes va a resultar clave, ya que supone un 60-70% de los melanomas diagnosticados en grandes centros2,3 y, además, es el subgrupo de pacientes que más está aumentando en los últimos años.
Hasta el momento no existe un umbral inferior en la carga metastásica nodal, es decir, encontrar una única célula aislada en el GC sería suficiente para considerar a un paciente como positivo y, por lo tanto, cambiar la actitud terapéutica. Teóricamente, puesto que la diana actual en el ganglio es la célula aislada, como está recogida en los últimos criterios de la AJCC4, debería realizarse un procesamiento histológico del GC lo más exhaustivo posible para alcanzar dicho objetivo, aunque es inevitable que si el procesamiento no es completo, la detección de células aisladas será, en buena parte, debida al azar.
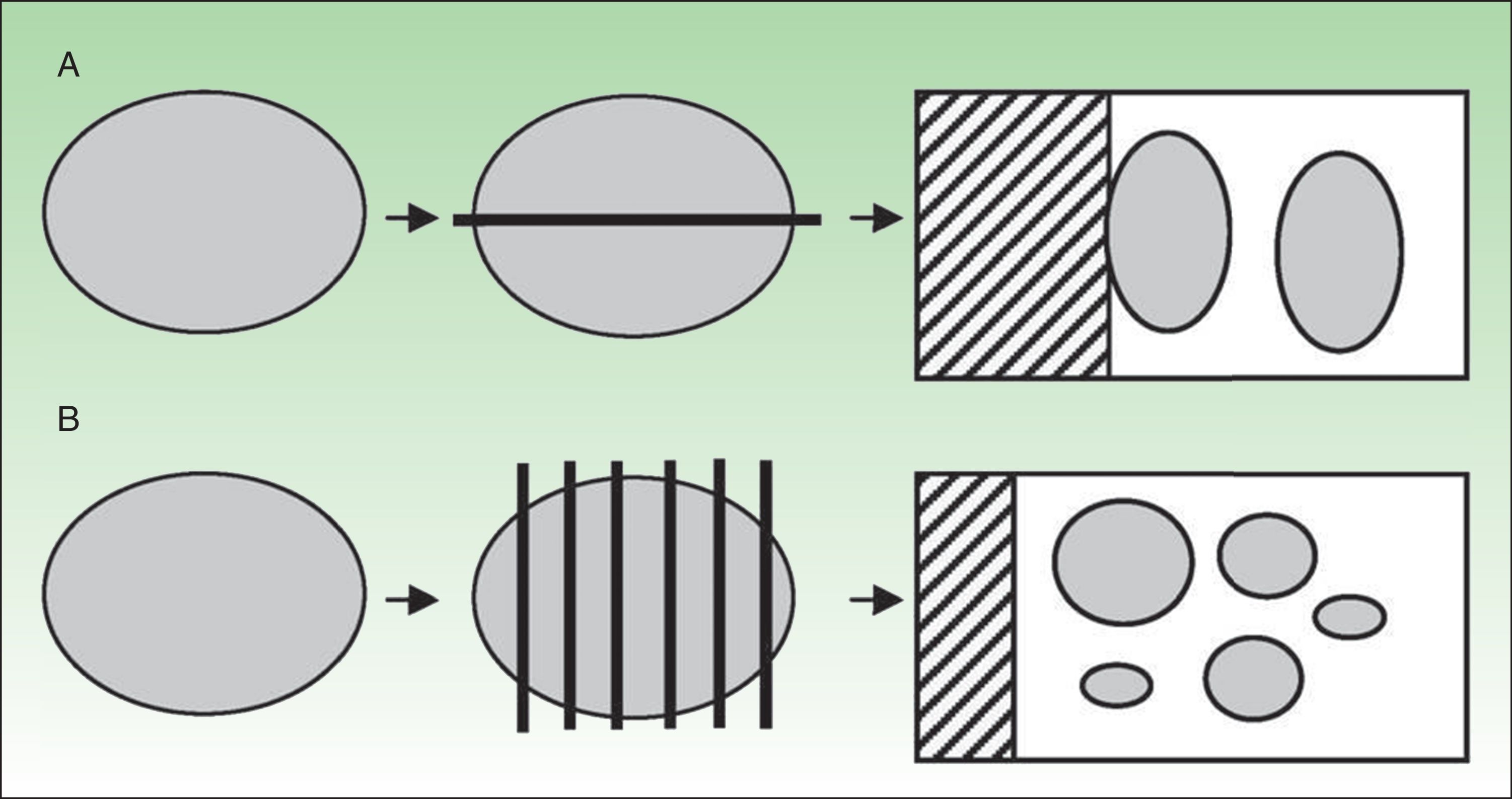
Por otro lado, tampoco existe un criterio claramente uniforme en cuanto al procesamiento histológico del GC, destacando métodos transhiliares y métodos paralelos (breadloafing)5,6(fig. 1).
Nuestro objetivo fundamental es evaluar el coste económico de la técnica de la BSGC en un hospital de referencia de la Región de Murcia, ya que se ha convertido en un procedimiento muy recomendado como estándar en la atención al paciente con melanoma y, además, es necesaria para la inclusión de los pacientes en los ensayos clínicos. Existen escasas publicaciones en nuestro medio sobre su relevancia económica y, bajo nuestro punto de vista, infravaloran su coste. Para ello, diseñamos un estudio descriptivo, observacional y prospectivo de pacientes sometidos a la BSGC en nuestro medio.
Material y métodosSe recogió una base de datos prospectiva de 100 pacientes sometidos a la técnica de la BSGC en el periodo comprendido entre el año 2007-2010 en los que el procesamiento del ganglio se realizó mediante un protocolo transhiliar estandarizado. Los criterios de inclusión fueron: melanomas cutáneos primarios con un índice de Breslow superior a 1mm o ≥0,75 con ulceración, regresión, edad inferior a 40 años o invasión linfovascular (variables que habían sido asociadas con una mayor probabilidad de positividad del GC en el momento de realización del estudio). Se excluyeron los melanomas en edad pediátrica, por su diferente historia natural respecto al adulto.
El estudio se ha realizado en el Servicio de Dermatología del Hospital Clínico Universitario Virgen de la Arrixaca (HCUVA), que es referencia para la realización de la técnica para una población aproximada de 560.000 habitantes.
Técnica de la biopsia del ganglio centinelaSe utilizaba un radiotrazador con una partícula coloidal (Lymphoscint®, Amesham, Saluggia, Italia) de 50-100nm marcada con tecnecio 99 metaestable. Se inyectaba 1μCi (37MBq) en 1ml repartido en 4 inyecciones intradérmicas, de 250μCi cada una, alrededor de la lesión o de la cicatriz de exéresis en el caso de extirpación previa, siempre que se hubiese reconstruido mediante sutura directa, sin colgajos ni injertos. El trazador se inyectaba entre 2 y 4h antes de la cirugía y, tras la inyección bajo gammacámara, se realizaba un estudio secuencial dinámico durante 5min obteniendo una imagen cada 10seg. Inmediatamente después se hacía un registro estático en la misma proyección durante 180seg, con matriz de 256×256. Se consideraba que la localización gammagráfica era adecuada si mostraba uno o más drenajes con uno o más ganglios definidos y persistentes, considerando ganglio o GC a los primeros que aparecían y se mantenían en el tiempo, procediendo a su localización y marcaje topográfico. Si no era así se realizaba un registro tardío a la hora, o incluso un segundo registro a las 2h. En los casos con una localización gammagráfica adecuada se realizaba la biopsia selectiva del ganglio o los GC en el quirófano, con la ayuda de la imagen de la linfoescintografía previa y con una sonda de captación gamma portátil. Se utilizaba pinzas atraumáticas (pinzas de Babcock) y uso cuidadoso de diatermia en la hemostasia con objeto de minimizar el daño al ganglio.
Procesamiento histológicoSe realizó un estudio del GC que incluye un protocolo transhiliar bivalvo multisecciones. El/los ganglios centinelas son fijados en formol durante al menos 24h y posteriormente son incluidos en parafina. Se obtienen 5 secciones consecutivas de 5μ para su estudio histológico con hematoxilina/eosina (1 o 2 secciones) e inmunohistoquímica con los anticuerpos S100, HMB45 y Melan A. Este primer nivel es considerado como el nivel 0. A continuación se desbastan 250μ del ganglio y se repite el estudio histológico e inmunohistoquímico anterior con 5 nuevas secciones consecutivas. Este estudio por niveles se realiza cada 250μ hasta agotar el ganglio. Puesto que un ganglio medio tiene un diámetro de unos 4mm se obtienen una media de 9 niveles (una vez cortado el ganglio de forma bivalva y procesado en una cajetilla), a cada uno de estos niveles se les practica hematoxilina/eosina (HE), Melan A, S100 y HMB45, por lo que se obtienen una media de 45 cortes histológicos y 9 niveles (0, 250, 500, 750, 1.000, 1.250, 1.500, 1.750 y 2.000) que deben ser evaluados por el patólogo (fig. 2).
Tarifas y precios públicosPara la realización de dicho estudio, hemos utilizado los precios unitarios (tarifas de tasas y precios públicos) publicados en el Boletín Oficial de la Región de Murcia, con fecha febrero de 2013. No disponíamos de los datos del coste real de la técnica por parte del departamento de contabilidad analítica de nuestro hospital. Estos precios públicos son los utilizados para la facturación a terceros a nivel hospitalario, y se trata de precios orientativos. En los precios recogidos se incluyen los costes directos y los indirectos, de manera que quedan incluidos los gastos atribuibles a recursos humanos, así como los de mantenimiento de instalaciones. No existe un precio unitario para el grupo relacionado con el diagnóstico (GRD), BSGC melanoma, por lo que hemos realizado un sumatorio de cada uno de los procedimientos incluidos en dicha técnica.
ResultadosDe un total de 100 pacientes diagnosticados de melanoma sometidos a BSGC durante el periodo 2007-2010, 99 cumplían los criterios de inclusión, por lo que fueron la muestra final sobre la que se realizó el análisis.
La media de Breslow de la serie fue de 2,02mm y la mediana de 1, siendo el porcentaje de positividad del GC del 20%. La mediana del número de ganglios extirpados fue de 1, siendo la media de 1,96 (DE, 1.46; CI 95%, 0,50-3,42), pero aproximaremos la cifra a 2 para facilitar el cálculo del estudio económico (tabla 1). Un 44% de pacientes sometidos a la técnica tenían un Breslow inferior a 1mm (44 pacientes) siendo en estos casos el porcentaje de positividad del 2,2% de los casos (un caso).
Principales características de la serie recogida
| Variables | Serie2007-2010 |
|---|---|
| Índice de Breslow (mediamm) | 2,02 |
| Sexo | |
| Hombre | 41 (41,41%) |
| Mujer | 58 (58,58%) |
| Localización anatómica | |
| Extremidades | 42 (42,85%) |
| Tronco | 49 (50%) |
| Cabeza y cuello | 7 (7,15%) |
| Resultado del ganglio | |
| Negativo | 79 (79,79%) |
| Positivo | 20 (20,20%) |
| Células aisladas | 4 (4,04%) |
| Micrometástasis | 3 (3,03%) |
| Macrometástasis | 13 (13,13%) |
| Número de ganglios extirpados | |
| 1 | 51 (51,51%) |
| 2 | 28 (28,28%) |
| ≥3 | 20 (20,20%) |
Los precios de los diversos actos que se realizan en la BSGC en el HCUVA están recogidos en la tabla 2.
Gastos generales necesarios para la realización de la BSGC sin incluir los gastos de procesamiento histopatológico
| Gasto general | Coste (€) |
|---|---|
| Estancia/día en unidad de hospitalización normal A.1.3 | 583,60 |
| Escisión radical de lesión cutánea (ampliación) CIE.9.MC.86.40 | 1.726,28 |
| Injerto cutáneo/colgajo CIE.9.MC.86.60 | 1.726,28 |
| Estudio medicina nuclear ganglio centinela melanoma A.5.1.N.8 | 200,38 |
| Escisión de nódulo linfático axilar CIE.9.MC.40.23 | 1.206,95 |
| Escisión de nódulo linfático inguinal CIE.9.MC.40.24 | 2.191,67 |
De esta manera se obtiene un precio de 3.717,21 euros si el ganglio linfático es axilar y 4.701,93 euros si el ganglio linfático es inguinal. En el caso de que los drenajes fuesen múltiples, el precio se incrementaría en función de su número.
En cuanto al procesamiento histopatológico la realización del protocolo multisecciones de nuestro medio tiene un precio aproximado, recogido en la tabla 3, de 2884,68 euros. Puesto que el número medio de ganglios centinela en nuestro hospital es de aproximadamente 2, el precio de procesamiento supone un coste de 5.769,36 euros. De esta manera, el precio total de la técnica es de 9.486,57-10.471,29 euros.
DiscusiónEn el presente estudio hemos descrito que los costes derivados de la realización de la técnica de la BSGC en una serie prospectiva de 99 casos recogidos en un hospital de referencia de la Región de Murcia son de 9.486,57-10.471,29 euros.
Como referencia para comparar con otros procedimientos podemos indicar que un trasplante renal tiene un precio unitario en nuestro hospital de 27.327,71 euros o un trasplante hepático de 92.581,04 euros, de manera que esta técnica tiene un precio nada desdeñable.
La técnica de la BSGC se practica desde hace aproximadamente 20 años en este ámbito. En la realización de dicho procedimiento interviene un equipo multidisciplinario formado por miembros de los servicios de dermatología, cirugía general, medicina nuclear y anatomía patológica. Se realiza en un quirófano de cirugía mayor ambulatoria e incluye un ingreso hospitalario de habitualmente un día. En el 100% de los procedimientos incluidos en este estudio el ingreso fue de solo un día, ya que no ocurrieron complicaciones en el postoperatorio inmediato que hicieran alargar dicho ingreso.
Los precios obtenidos en nuestro estudio están en consonancia con las referencias americanas, que cifran el precio del análisis del GC de melanoma entre 10.000-15.000 dólares (7.620-11.431 euros)7.
En España solo existe un estudio en el que se realiza la descripción de costes del proceso de diagnóstico y tratamiento del melanoma cutáneo dividido en diferentes etapas o pasos diagnóstico-terapéuticos8. Sus autores no describen el método histológico de estudio del GC, y atribuyen un coste general a la intervención (un día de ingreso, reescisión de la cicatriz del melanoma con 2cm, realización de la BSGC) de 682.24 euros.
Morton et al.9 realizaron un estudio en Australia de coste efectividad de la BSGC y estiman el coste del GC (sin realizar ampliación ni injerto cutáneo) en 1.902,45 euros. Debemos reseñar que en este trabajo no se indica la forma de procesamiento histológico del GC, que es lo que realmente encarece la técnica.
Tal y como hemos demostrado buena parte del coste del procedimiento es debido al procesamiento histopatológico. Existen múltiples formas de procesamiento del GC, cuyo rango de detección de positividades depende de la exhaustividad del estudio del mismo, distinguiéndose métodos paralelos y métodos transhiliares (tabla 4). Las recomendaciones actuales para el procesamiento histopatológico del GC de la Organización Europea para la Investigación y tratamiento del Cáncer (EORTC) corresponden al método descrito por Cook et al.5. La técnica es la siguiente: bisección a través del hilio y obtención de 4 niveles cada 50μ. De cada nivel de procesamiento se obtiene 4 cortes histológicos que se tiñen con HE, S100, HMB45 y Pan Melanoma Plus. El método descrito deja una serie de niveles sin teñir para tener material en caso de que deba reevaluarse el ganglio. Este protocolo cubre un rango aproximado de 700-800μ sin procesar el ganglio completo. Ciertamente, estas recomendaciones distan bastante de ser rápidas y fácilmente estandarizables, y además suponen un coste económico que en muchos centros no son capaces de asumir. El trabajo de Bastistatou et al.10 (encuesta telefónica a dermatopatólogos que forman parte de la Sociedad Europea de Patología) demuestra este hecho, de manera que el 48% de los encuestados utilizaba métodos transhiliares y un 42% métodos paralelos con un número variable de secciones de 1-20. Los procesamientos más complejos suponen la realización de múltiples cortes histológicos con utilización de tinciones inmunohistoquímicas, lo que origina un encarecimiento notable del procedimiento. Nuestro procesamiento actual del GC sigue las recomendaciones de la Guía de tratamiento del melanoma de la Región de Murcia11, que es así mismo muy similar al de la Guía valenciana12.
Resumen de las diferentes formas de procesamiento del ganglio centinela
| Autor | Técnica de procesamiento del ganglio | Niveles de sección | N.° de secciones | Tinciones | %** |
|---|---|---|---|---|---|
| Spanknebel (RPA) | Bisección a través del hilio | Un nivel | Una congelada+una parafina | H-E | 20 |
| Spanknebel (EPA) | Bisección a través del hilio | 20 niveles cada 50μm | 60 | H-E, S100, HMB45 | 61 |
| Cook(protoco 1) | Bisección a través del hilio | No | 8 | HE, S100, HMB45 | 18 |
| Cook (protoco 2) | Bisección a través del hilio | 2 niveles cada 50μm | 12 | HE, S100, HMB45 | 25 |
| Cook (protoco 3) | Bisección a través del hilio | 5 niveles cada 50μm | 20 | HE, S100, HMB45, Pan Melanoma Plus | 34 |
| Abrahansen | Bisección a través del hilio | Cada 250μm (el ganglio entero) | Depende del tamaño | HE, S100, HMB45, Melan A | 28 |
| Bostick, Takeuchi | Bisección a través del hilio | 80μm congelado+3 niveles cada 40μm | 4-16 | HE, S100, HMB45 | 24 |
| Starz | Paralelo al eje longuitudinal | 1mm con escalpelo | Depende del tamaño | HE, S100, HMB45 | 38 |
| Li | Un nivel | 4 | HE, S100, HMB45 | 15 | |
| Rimoldi | Paralelo al diámetro menor | 2-3mm con escalpelo | 12-20 | HE, S100, HMB45, tirosinasa, Melan A | 24 |
Modificada de Mangas et al.6.
Otro aspecto a considerar es el tiempo que necesita el patólogo para la valoración de todos estos cortes histológicos. Hemos estimado que necesita una media de 2min/corte y, puesto que el número de cortes a evaluar es de 36-45, el patólogo debe invertir al menos 72min en la valoración de un solo ganglio. Como la media de ganglios es de 2, necesita 144min para realizar un estudio de GC de un solo paciente.
Las indicaciones de la técnica deben ajustarse el máximo posible en casos con índice de Breslow bajo ya que, aunque la técnica está justificada cuando la posibilidad de ganglio positivo sea al menos del 10%, la realidad clínica es que se está realizando con posibilidades de positividad menores. Además, estos pacientes tienen una supervivencia muy buena, con tasas de supervivencia global cercana al 85-99%. Asimismo, los melanomas menores de 1mm se están convirtiendo en el grupo más importante de pacientes (60-70% de los nuevos melanomas diagnosticados en los grandes centros). En nuestra serie un 44% de pacientes a los que se realizó una BSGC tenían un índice de Breslow menor a 1mm y, de ellos solo un 2,2% tuvieron un GC positivo.
De esta manera, se realizaron 43 técnicas negativas para encontrar un solo GC positivo. Puesto que el precio estimado del GC ha sido de 9.486,57-10.471,29 euros, el coste estimado de detección de un GC positivo en melanomas de Breslow <1mm fue de 417.409,08-460.736,76 euros. Dado que el periodo de inclusión de pacientes de esta serie fue de 3 años, la incidencia anual en este caso es de 0,33 casos con GC positivo/año. De esta manera, supondría un coste anual de 137.744,97-152.043,13 euros/año.
Si se hubiera realizado solo la ampliación de la cicatriz de extirpación del melanoma el coste habría sido de 1.791,41 euros, que multiplicado por 44 pacientes ascendería a 78.822,04 euros.
Por lo tanto, el incremento de coste derivado de la realización de la BSGC sería de entre 338.587,04-381.914,72 euros, y por paciente supondría un sobrecoste de 7.695,16-8.679,88 euros.
Según Agnese et al.7 los años potenciales de vida perdidos en cada muerte por melanoma son de 17,1 años. De esta manera, dividiendo el incremento de coste debido a la técnica entre los años de vida potencialmente perdidos se obtendría un valor de 19.800,40-22.334,19 euros, coste por año de vida salvada. Los datos que se extraen de la literatura consideran un límite económico de unos 35.000 dólares (≈27.000 euros), como coste por año de vida salvado aceptable para una técnica13,14. Este es un indicador puramente económico y muy difícil de cuantificar, pero nuestros precios estarían, en teoría, dentro de este límite aconsejable.
Este trabajo, de coste por año de vida salvado, fue realizado de forma similar por Agnesse7 con 99 melanomas menores a 1mm de Breslow, obteniendo un coste por año de vida salvada de 43.156,26 euros. Estas cifras son superiores a nuestros precios, debido a que en esta serie deben evaluar a 91 pacientes para obtener un ganglio positivo, y este autor llega a la conclusión de que la BSGC no parece coste-efectiva y debe ser cuestionada en caso de los melanomas finos.
Nuestros datos económicos sugieren que debemos mejorar la selección de pacientes que deben ser sometidos a esta técnica, especialmente en los melanomas con índices de Breslow inferiores a 1mm, ya que el procedimiento tiene un coste elevado y, en nuestro medio, una rentabilidad diagnóstica baja en este subgrupo de pacientes. Esto es muy relevante en el momento actual, pues las nuevas líneas terapéuticas, aunque aplicadas ahora al melanoma metastásico, podrían ser utilizadas en adyuvancia en un futuro cercano15. Por ello es muy importante identificar los melanomas con afectación ganglionar para, si fuera necesario, poder ofertar estos nuevos tratamientos.
La optimización de la técnica vendrá dada en función de la selección cada vez más adecuada de los pacientes que deben someterse a ella y de la estandarización de un modelo histopatológico sensible en la detección, pero a la vez sencillo en el procesamiento. Esto es un proceso dinámico, actualmente muy debatido y serán necesarios estudios con series más amplias de pacientes para obtener más conclusiones en este campo.
El presente trabajo supone una aproximación económica a la técnica de la biopsia selectiva del GC. Aunque son necesarios estudios de contabilidad analítica, consideramos que estos precios calculados proporcionan una orientación económica de la técnica y sensibilizan a los miembros del grupo encargado de la realización de la técnica acerca de los costes de la misma.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran que no tienen ningún conflicto de intereses.