El melanoma es la forma más grave de cáncer cutáneo, y está ocasionado por una combinación de factores de riesgo endógenos y exógenos. En el presente trabajo se describen las características anatomoclínicas, factores de riesgo endógenos y exógenos en 120 pacientes diagnosticados de melanoma cutáneo en el área sanitaria norte de la provincia de Santa Cruz de Tenerife.
Pacientes y métodoSe realizó un estudio descriptivo transversal sobre los pacientes diagnosticados de melanoma en el área sanitaria que cubre el Hospital Universitario de Canarias, entre enero de 1999 y julio de 2005. Se obtuvieron los datos referentes a las características epidemiológicas, fenotipo, hábitos de exposición solar, fotoprotección y daño actínico.
ResultadosLos melanomas se diagnosticaron con más frecuencia en mujeres (62,5%). La localización anatómica más frecuente fue el tronco. El tipo anatomoclínico más frecuente fue el melanoma de extensión superficial (63,3%). El 51,5% de los pacientes presentaban un fototipo II. El 81,8% de los pacientes refirió una exposición solar intermitente y el 50% manifestaron una exposición solar acumulada moderada (50-120 horas/ año). El 3,3% de los pacientes presentaron melanomas múltiples. El tiempo de evolución del melanoma fue elevado (el 43% refiere lesiones de más de 24 meses de evolución).
ConclusiónUn gran porcentaje de melanomas se asocia a daño actínico. Se observaron diferencias entre la intensidad de la exposición solar y el tipo anatomoclínico. El motivo de alarma más frecuente fue el crecimiento y el cambio de color, y un porcentaje importante de pacientes consultaron tardíamente tras la aparición de los signos de alarma.
Melanoma is the most serious type of skin cancer and is caused by a combination of endogenous and exogenous risk factors. Here were describe the clinical and anatomical characteristics of melanoma along with the endogenous and exogenous risk factors in 120 patients diagnosed with cutaneous melanoma in a health care area of the province of Santa Cruz de Tenerife in Spain.
Patients and methodsA descriptive, cross-sectional study was undertaken in patients diagnosed with melanoma between January 1999 and July 2005 in the health care area served by Hospital Universitario de Canarias. Data were collected on demographic characteristics, phenotype, sun exposure, sun protection, and actinic damage.
ResultsMelanoma was most commonly diagnosed in women (62.5%) and lesions were most frequently located on the trunk. The most frequent tumor subtype was superficial spreading melanoma (63.3%) and 51.5% of patients were classified as having skin phototype II. Intermittent sun exposure was reported by 81.8% of patients and 50% had a moderate cumulative sun exposure (50-120h/y). Multiple melanomas were present in 3.3% of patients. In 43% of patients, the time to diagnosis of melanoma was more than 24 months.
ConclusionsA substantial percentage of melanomas were associated with actinic damage. Differences were observed in the level of sun exposure according to melanoma subtype. The most common causes for concern were growth and color changes in the lesion, and a substantial number of patients waited for some time between observing these changes and consulting a doctor.
El melanoma se considera esencialmente una enfermedad de individuos de piel blanca1, y está determinado por factores del huésped y ambientales como la exposición solar.
Además, el melanoma se ha asociado con un incremento global en los tumores actínicos, incluyendo las queratosis actínicas, los carcinomas basocelulares y espinocelulares2. Recientemente se ha relacionado la presencia de queratosis actínicas con un mayor riesgo para presentar un melanoma, especialmente de localización cefálica3. La exposición solar se considera uno de los mayores factores de riesgo ambiental modificable para melanoma. Se considera que la exposición a la luz solar, incluyendo la exposición solar total, exposición total reciente, la ocupacional y la intermitente o recreacional producen impactos diferentes en el riesgo de melanoma4.
El objetivo de nuestro estudio es describir los factores de riesgo endógenos (fototipo, color de pelo y ojos, número de nevus melanocíticos, presencia de nevus displásicos, antecedentes personales o familiares de melanoma), los factores de riesgo exógenos, como el tipo y grado de exposición solar acumulada, la presencia de quemaduras solares, así como los hábitos en cuanto al uso del factor de protección solar y el motivo de consulta en una población de pacientes diagnosticados de melanoma cutáneo en el área sanitaria norte de la provincia de Santa Cruz de Tenerife entre 1999-2005.
Material y métodoHemos realizado un estudio descriptivo transversal de los pacientes diagnosticados de melanoma en el área sanitaria norte de la provincia de Santa Cruz de Tenerife, entre los años 1999 y 2005. Se valoraron un total de 120 pacientes con melanoma cutáneo (casos incidentes) y se registraron los aspectos epidemiológicos descritos en la literatura como factores relacionados con el melanoma cutáneo.
Se registraron las siguientes variables:
- 1.
Tipo anatomoclínico: lentigo maligno melanoma (LMM), melanoma lentiginoso acral (MLA), melanoma de extensión superficial (MES) y melanoma nodular (MN).
- 2.
Localización.
- 3.
Índice de Breslow, presencia de ulceración y regresión.
- 4.
Fototipo según la clasificación de Fitzpatrick.
- 5.
Tipo de exposición solar (constante u ocupacional o exposición solar intermitente o recreacional), color de ojos, color de pelo y daño actínico. Grado de exposición solar acumulada y quemaduras por radiación ultravioleta (RUV).
Se clasificó la exposición solar en cada paciente en las diferentes etapas de la vida (0-10 años, 10-18 años, mayor de 18 años) en diferentes grados: nula, baja (menos de 50 horas/ año), moderada (50-120 horas/ año) e intensa (más de 120 horas/ año). Se clasificó el número de quemaduras sufridas por cada paciente a lo largo de las diferentes etapas de la vida. Además, se valoró el uso de factor de protección solar. Se registraron los antecedentes personales y familiares de melanoma, nevus displásicos y número total de nevus en el paciente. Se evaluó el motivo de la consulta por melanoma y la evolución de la lesión en meses y el tiempo desde los signos de alarma hasta la consulta.
Método estadísticoLas variables categóricas se expresaron con frecuencias y porcentajes y las continuas con medias, desviaciones típicas. Las comparaciones de proporciones se realizaron con la prueba de Chi-cuadrado o la prueba de Kruskall-Wallis.
Las comparaciones de medias de edad entre hombres y mujeres se realizaron con la prueba «t» de Student, asumiendo normalidad de las distribuciones de frecuencias.
Los análisis estadísticos se llevaron a cabo con los paquetes estadísticos SPSS® 12.0 (Chicago IL) y StatXact v: 5.0.3 (Cambridge, MA).
Los contrastes de hipótesis fueron de dos colas y se consideró significativo un valor de p menor a 0,05.
ResultadosLos resultados que hacen referencia a las características epidemiológicas, anatomoclínicas e histológicas quedan recogidos en las tablas 1-3.
Características epidemiológicas e histológicas
| Características | N (120) | % |
| Sexo | ||
| Hombre | 45 | 37,5 |
| Mujer | 75 | 62,5 |
| Edad | ||
| < 40 años | 27 | 22,5 |
| 40-60 años | 46 | 38,3 |
| > 60 años | 47 | 39,2 |
| Localización | ||
| Cabeza/ cuello | 23 | 19,2 |
| Tronco | 46 | 38,3 |
| Extremidad superior | 26 | 21,7 |
| Extremidad inferior | 25 | 20,8 |
| Tipo anatomoclínico | ||
| LMM | 10 | 8,3 |
| MES | 76 | 63,3 |
| MLA | 8 | 6,7 |
| MN | 17 | 14,2 |
| Inclasificable | 9 | 7,5 |
| Ulceración | ||
| Sí | 20 | 16,5 |
| No | 100 | 83,5 |
| Regresión | ||
| Sí | 14 | 11,7 |
| No | 106 | 88,3 |
LMM: lentigo maligno melanoma; MES: melanoma de extensión superficial; MLA: melanoma lentiginoso acral; MN: melanoma nodular.
Localización anatómica y tipo anatomoclínico
| Localización | Total | LMM | MES | MLA | MN | Inclasificable | ||||||
| N | % | N | % | N | % | N | % | N | % | N | % | |
| 120 | 100 | 9 | 7,5 | 76 | 63,3 | 8 | 6,7 | 17 | 14,2 | 10 | 8,3 | |
| Cabeza | ||||||||||||
| Total cabeza | 23 | 19,2 | 9 | 100 | 4 | 5,3 | 0 | 0 | 7 | 41,2 | 3 | 33,3 |
| Cuero cabelludo | 5 | 4,2 | 2 | 22,2 | 1 | 1,3 | 2 | 11,8 | ||||
| Cara | 14 | 11,7 | 6 | 66,7 | 2 | 2,6 | 4 | 23,5 | 2 | 22,2 | ||
| Cuello | 3 | 2,5 | 1 | 1,3 | 1 | 5,9 | 1 | 11,1 | ||||
| No especificado | 1 | 0,8 | 1 | 11,1 | ||||||||
| Tronco | ||||||||||||
| Total tronco | 46 | 38,3 | 0 | 0 | 37 | 48,7 | 0 | 0 | 5 | 29,4 | 4 | 44,4 |
| Anterior | 13 | 10,8 | 10 | 13,2 | 2 | 11,8 | 1 | 11,1 | ||||
| Posterior | 30 | 25 | 24 | 34,3 | 3 | 17,6 | 3 | 33,3 | ||||
| No especificado | 3 | 2,5 | 3 | 3,9 | ||||||||
| Extremidades superiores | ||||||||||||
| Total ES | 26 | 21,7 | 0 | 0 | 17 | 22,4 | 3 | 37,5 | 4 | 23,5 | 2 | 22,2 |
| Brazo | 11 | 9,2 | 6 | 7,9 | 1 | 12,5 | 3 | 17,6 | 1 | 11,1 | ||
| Antebrazo | 11 | 9,2 | 8 | 10,5 | 1 | 12,5 | 1 | 5,9 | 1 | 11,1 | ||
| Mano | 3 | 2,5 | 2 | 2,6 | 1 | 12,5 | ||||||
| No especificado | 1 | 0,8 | 1 | 1,3 | ||||||||
| Extremidades inferiores | ||||||||||||
| Total EI | 25 | 20,8 | 0 | 0 | 18 | 23,7 | 5 | 62,5 | 1 | 5,9 | 1 | 3,9 |
| Muslo | 3 | 2,5 | 3 | 3,9 | ||||||||
| Pierna | 12 | 10 | 9 | 11,8 | 1 | 12,5 | 1 | 5,9 | 1 | 3,9 | ||
| Pie | 9 | 7,5 | 5 | 6,5 | 4 | 50 | ||||||
| No especificado | 1 | 0,8 | 1 | 1,3 | ||||||||
EI: extremidades inferiores; ES: extremidades superiores; LMM: lentigo maligno melanoma; MES: Melanoma de extensión superficial; MLA: melanoma lentiginoso acral; MN: melanoma nodular
En cuanto a las características fenotípicas de los pacientes diagnosticados de melanoma se registraron las características del fototipo, observándose que el 51,5% de los pacientes presentaban fototipo II (51,5%), seguido del fototipo III (37,9%). En la distribución por sexos en los hombres fue más frecuente el fototipo III, y para las mujeres el II. El color de ojos más frecuente fue el marrón en un 52,5% de los pacientes, y el 16,8% presentaron color verde. Se observaron diferencias según el sexo; los hombres presentaron ojos oscuros con mayor frecuencia que las mujeres (p=0,025). En cuanto al color del pelo el 52,5% de los pacientes presentaban color castaño, seguido del negro (24,8%), rubio (20,8%) y pelirrojo (2%).
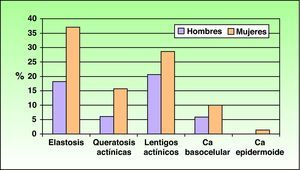
Se recogieron los datos referentes al daño actínico, siendo la elastosis solar el daño que aparecía con más frecuencia. Se observaron diferencias significativas en cuanto a la presencia de elastosis solar y sexo, estando presente en un 37,1% de las mujeres, frente a un 18,2% de los varones (p=0,041) (fig. 1).
En cuanto a la exposición solar el 81,8% de los pacientes presentó un hábito de exposición solar intermitente, mientras que un 18,2% de los pacientes refería exposición solar crónica.
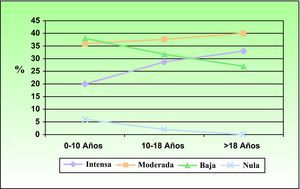
En la figura 2 se representa la exposición solar acumulada en las diferentes etapas de la vida, observándose cómo un porcentaje importante de pacientes tuvieron una exposición solar acumulada moderada e intensa en la infancia y adolescencia. Se observaron diferencias en la exposición solar acumulada según el sexo, siendo el porcentaje de mujeres que se exponen de manera intensa (41,2%) superior al de los varones (15,6%) (p=0,034).
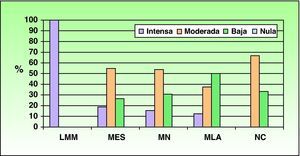
Además, se observaron diferencias significativas (p=0,047) entre la exposición solar acumulada total y el tipo anatomoclínico, presentando exposiciones solares acumuladas intensas para el tipo anatomoclínico LMM (100% de los pacientes), frente a exposiciones solares acumuladas moderadas para los tipos anatomoclínicos MES (54,7% de los pacientes) y MN (53,8% de los pacientes) (fig. 3).
En cuanto al uso de factor de protección solar un elevado porcentaje de pacientes no ha usado nunca factor de protección solar a lo largo de su vida. Existen diferencias en el uso del factor de protección solar entre los 10-18 años según el sexo, observándose que un 18,8% de varones utilizan factor de protección solar de forma habitual respecto al 2,9% de las mujeres (p=0,037).
En cuanto a las quemaduras por RUV en las diferentes etapas de la vida la mayoría de los pacientes no refería quemadura solar (40%), o habían presentado entre uno a tres episodios de quemadura por RUV al año en casi todas las etapas de su vida (49%).
Cuatro pacientes presentaron melanomas múltiples (3,3%), de los cuales tres presentaron dos melanomas y uno tres melanomas. Los melanomas múltiples se diagnosticaron todos en mujeres. Una de los pacientes con melanomas múltiples presentaba antecedentes familiares de melanoma. El segundo melanoma en todos los casos presentaba menor índice de Breslow que el primero. En cuanto al número total de nevus el 68,5% de los pacientes diagnosticados de melanoma presentó menos de 50 nevus, el 19,6% entre 50-100 nevus, un 7,6% entre 100-150 nevus y el 4,3% de los pacientes presentó más de 200 nevus. El 5,7% de los pacientes presentaron nevus displásicos.
Ocho pacientes (7,1%) presentaron antecedentes familiares de melanoma, siendo el porcentaje de antecedentes familiares para las mujeres superior que para los varones.
El 7,5% de los melanomas se presentaron sobre nevus congénitos medianos o pequeños. El porcentaje de mujeres con melanoma sobre nevus congénito fue ligeramente superior al de los varones (8 frente a 6,7%).
El tiempo de evolución del melanoma fue elevado en pacientes de esta serie, ya que un 43% refería lesiones de más de 24 meses de evolución, y tan sólo el 1,2% lesiones de menos de tres meses de evolución. Sin embargo, en cuanto al tiempo transcurrido desde la aparición de los signos de alarma hasta la consulta, el 43,75% de los pacientes consultó en los tres primeros meses de presentarse el motivo de alarma, pero un porcentaje importante de pacientes (29,7%) consultó muy tardíamente, entre los 6-12 meses, y un 5% entre los 12-24 meses. De los pacientes que consultaron tardíamente (a partir de los 6 meses) la edad media en el momento del diagnóstico fue de 53 años, siendo la mayoría mujeres (69%). El motivo más frecuente de consulta fue el crecimiento de la lesión (52,3%), seguido del cambio de color. El cambio de forma y el sangrado fueron los motivos de consulta menos frecuentes (16,5 y 12,8% respectivamente). Se observaron diferencias entre el motivo de consulta, el cambio de color y la localización del melanoma (p=0,043), describiéndose cambio de color sobre todo en los melanomas localizados en las extremidades inferiores (58,2%). También se observaron diferencias entre el sangrado de la lesión y la localización del melanoma (p=0,045), describiéndose sangrado cuando la lesión se presenta en la cabeza (31,6%).
DiscusiónEn cuanto a la distribución por sexo de los pacientes diagnosticados de melanoma hemos encontrado datos similares a los de nuestro estudio, con una mayor incidencia de melanoma en mujeres que en varones5,6. En la edad media de diagnóstico también hemos encontrado datos similares a los de nuestro trabajo, donde la edad media del diagnóstico está en torno a los 50-60 años de edad, siendo la edad media superior para varones que para mujeres5,7,8. Hemos encontrado alguna diferencia respecto a la localización del melanoma, si bien la localización más frecuente descrita es el tronco, la segunda localización en frecuencia varía según los estudios, siendo para algunos las extremidades inferiores7 y para otros la cabeza y el cuello5,6. En nuestro trabajo la localización más frecuente fue el tronco, y obtuvimos similares porcentajes para extremidades superiores e inferiores; las localizaciones menos frecuentes fueron la cabeza y el cuello. Las localizaciones anatómicas más frecuentes según el sexo descritas en la literatura son las extremidades inferiores en las mujeres y el tronco en los varones7, como corroboramos en nuestro estudio. El tipo anatomoclínico más frecuente recogido en la literatura es el melanoma de extensión superficial5,7, con datos similares a los nuestros. El tipo anatomoclínico también está relacionado con la localización anatómica, siendo el melanoma de extensión superficial el tipo más habitual en el tronco y las extremidades inferiores8. El lentigo maligno melanoma y el melanoma nodular se encuentran con más frecuencia en la cara9. Nosotros hemos encontrado diferencias significativas en cuanto a la localización y tipo anatomoclínico (p<0,001), con datos similares a los de la literatura, encontrando en la cabeza el melanoma nodular como tipo más frecuente, seguido del lentigo maligno. En el tronco y las extremidades superiores el más frecuente es el melanoma de extensión superficial, seguido del melanoma nodular, y en las extremidades inferiores el melanoma de extensión superficial, seguido del melanoma lentiginoso acral.
En cuanto a las características fenotípicas nuestros datos son similares a los de algunos estudios españoles, donde el fototipo más frecuente en pacientes diagnosticados de melanoma es el II, seguido del fototipo III6, aunque en el estudio de Nagore et al encuentran que el fototipo más frecuente en todos los grupos de pacientes diagnosticados de melanoma es el III-IV5. En nuestro estudio la mayoría de los pacientes presentan pelo oscuro (castaño) y ojos marrones con datos similares a lo recogido en la literatura española5.
El melanoma se ha asociado con un incremento global en los tumores actínicos, incluyendo las queratosis actínicas, carcinomas basocelulares y carcinomas epidermoides. En el estudio de Nagore et al, con pacientes diagnosticados de melanoma primario cutáneo, observaron queratosis actínicas en un 30,5% de los pacientes con melanoma localizado en zona expuesta de forma crónica, y en menor porcentaje en los pacientes con melanoma en localización expuesta de forma intermitente o no expuesta (8,3 y 11,3% respectivamente)5. Los lentigos solares estaban presentes en un 92,7% de los pacientes con melanoma en localización expuesta de forma crónica, en un 86,2% de los pacientes con localización expuesta de forma intermitente y en un 76,7% de los pacientes con melanoma en zona no expuesta5. En nuestro estudio hemos obtenido un porcentaje similar de pacientes con queratosis actínicas (12,6%) si lo comparamos con el grupo de pacientes con melanoma en localización expuesta de forma intermitente o no expuesta. Los lentigos actínicos estaban presentes en un 26%, porcentaje bastante inferior si se compara con cualquier grupo de pacientes en el estudio de Nagore et al5. La elastosis solar fue el daño actínico más frecuente en nuestro estudio, presentando las mujeres mayores porcentajes de daño solar, a diferencia de lo que se describe en algunos trabajos con una mayor incidencia de daño solar en varones10.
En cuanto a la exposición solar hemos encontrado datos similares a otros estudios, donde la mayoría de los pacientes que han presentado un melanoma refieren una exposición solar de tipo intermitente frente a la exposición constante, como en el estudio de Gómez et al, donde un 74% de pacientes presentaron exposición solar intermitente frente a un 26% con exposición constante6. El estudio de Nagore et al recoge que la exposición solar intermitente está presente en un 96,7% de los pacientes con melanoma localizado en zona expuesta de forma intermitente, en el 77,8% de los pacientes con melanoma localizado en zona expuesta de forma crónica y en el 71,9% de los pacientes con melanoma localizado en zona no expuesta5.
Respecto al uso de cremas fotoprotectoras se recogen porcentajes de aplicación de la crema antes del diagnóstico de melanoma superiores a los nuestros. En el estudio de Gómez et al los autores encuentran que un 43,1% de los pacientes las utilizaban (uso de la crema fotoprotectora en pacientes diagnosticados de melanoma antes del diagnóstico), un 23,1% las utilizaban a veces y no las utilizaban un 33,8% de los pacientes6. En nuestro estudio hemos encontrado que un bajo porcentaje de pacientes utilizaba el factor de protección solar (inferior al 15%) antes del diagnóstico del melanoma, con datos diferentes a lo recogido en la literatura española. Posiblemente este dato se deba a que la edad media de nuestros pacientes está en torno a los 50 años, y el uso de los fotoprotectores se ha venido incentivando desde hace pocos años. En cuanto a la presencia de quemaduras solares hemos encontrado datos similares a los de otros estudios, donde la mayoría de los pacientes no refieren quemadura solar o refieren entre 1-5 quemaduras solares5.
Los pacientes con antecedentes personales de melanoma cutáneo tienen un riesgo incrementado de desarrollar un segundo melanoma2. El estudio llevado a cabo por Ferreres JR et al recoge que el riesgo de melanoma primario múltiple en 934 pacientes diagnosticados de melanoma en población mediterránea es del 2,6% (similar a la de nuestro estudio 3,3%), siendo algo más frecuente en varones (52%), a diferencia de nuestro estudio, donde todos los melanomas múltiples se diagnosticaron en mujeres. El 80% de los pacientes con melanomas múltiples desarrollaron dos melanomas y un 16% tres melanomas11, con datos similares a los de nuestro estudio. El segundo melanoma en todos los casos presentaba un índice de Breslow menor que el primer melanoma11–13, como en nuestro estudio.
En relación con los nevus, el porcentaje de pacientes con más de 50 nevus es sensiblemente inferior al que se describe en la literatura para pacientes con melanoma; posiblemente se deba a las características de la población canaria, de fototipo más oscuro y con menor tendencia a tener nevus. El porcentaje de melanoma sobre nevus congénitos pequeños o medianos ha sido superior a lo descrito en la literatura, donde se recoge que la mayoría de los melanomas surgen sobre nevus congénitos gigantes14,15.
En el estudio llevado a cabo por Schmid-Wendtner MH et al, en el que valoran el retraso en el diagnóstico de melanoma cutáneo en 233 pacientes, observan que más de un tercio de los pacientes del estudio (29,2%) retrasaron el diagnóstico más de 12 meses desde que observaron cambios en la lesión pigmentada hasta que consultaron16, datos similares a los obtenidos en nuestro trabajo, donde observamos que aproximadamente un 30% de los pacientes consultaron entre los 6-12 meses después de la aparición de los signos de alarma. La mayoría de estos pacientes eran mujeres (69%), con una edad media al diagnóstico del melanoma de 53 años. Además, en el estudio de Schmid-Wendtner et al observaron que los datos de alarma más frecuentes registrados por los pacientes fueron cambios en el color y en el tamaño o elevación de la lesión, como en nuestro estudio16. Con estos datos se debe insistir en las campañas de diagnóstico precoz, informando a la población sobre los signos de alarma en las lesiones pigmentadas (asimetría, bordes irregulares, cambio de color, diámetro mayor de 6mm y cambio en la evolución de una lesión pigmentada) y enseñar a los pacientes a realizar de manera periódica una autoexploración17.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.