La epidermólisis bullosa distrófica es una enfermedad hereditaria rara debida a mutaciones del gen COL7A1. Su variante recesiva (EBDR) se caracteriza por una marcada disminución o ausencia completa de colágeno tipo VII (C7), que da lugar a una marcada fragilidad de la piel y las mucosas, desencadenando la formación de ampollas de forma espontánea o en respuesta a mínimos traumatismos. Son muy pocos los casos descritos en la literatura de esta enfermedad en embarazadas.
Exponemos 2 casos de gestantes, ambas afectadas de EBDR, y su manejo en nuestra Unidad de Obstetricia de Alto Riesgo del Hospital Universitario La Paz. En ambos casos se realizó una cesárea a término, finalizando la gestación sin complicaciones mayores para la madre o el feto.
A pesar de relacionarse con un mayor número de complicaciones maternas, la EBDR no representa una contraindicación para la gestación, y con un control adecuado, estas pacientes pueden ver su deseo genésico cumplido.
Dystrophic epidermolysis bullosa is a rare inherited disease caused by mutations in the COL7A1 gene. Its recessive variant (recessive dystrophic epidermolysis bullosa) is characterized by the absence or considerably reduced expression of type VII collagen, which leads to marked fragility of the skin and mucous membranes and subsequent blister formation, whether spontaneously or following minimal injury. There have been very few reports of this disease in pregnant women.
We present 2 cases of pregnant women with recessive dystrophic epidermolysis bullosa managed in our High-Risk Pregnancy Unit at Hospital Universitario La Paz, Madrid, Spain. Both patients underwent full-term cesarean delivery, with no further complications for mother or child.
Although recessive dystrophic epidermolysis bullosa increases the risk of maternal complications, a patient is not advised against pregnancy. With adequate monitoring, these patients can fulfil their desire to become mothers.
La epidermólisis bullosa (EB) representa un grupo heterogéneo de enfermedades hereditarias caracterizadas por una marcada fragilidad de la piel y las mucosas, que desencadena la formación de ampollas de forma espontánea o en respuesta a mínimos traumatismos. Se considera una enfermedad rara, y puede afectar a personas de todos los orígenes étnicos y a ambos géneros por igual1.
Existen 4 tipos principales de EB que se agrupan según el plano de fractura de la piel en: EB simple (EBS), EB juntural (EBJ), EB distrófica (EBD) y síndrome de Kindler (SK)2.
La EBD se debe a mutaciones en el gen COL7A1 que codifica para el colágeno VII (C7). El C7 es el principal componente de las fibrillas de anclaje que unen el epitelio al tejido conectivo, por lo que es esencial para el mantenimiento de la integridad muco-cutánea. La EBD recesiva grave generalizada (EBDRsg) es la forma más grave de EB, y se caracteriza por una marcada disminución o ausencia completa de C7, lo que resulta en erosiones muco-cutáneas, heridas crónicas y carcinomas epidermoides agresivos.
Son muy pocos los casos descritos de esta enfermedad en embarazadas debida a la gran morbilidad que presentan estas mujeres. A continuación, exponemos 2 casos de gestantes con EBDR y su manejo en nuestra Unidad de Obstetricia de Alto Riesgo del Hospital Universitario La Paz.
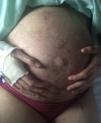
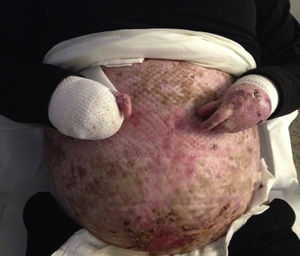
Casos clínicosCaso 1Mujer de 40 años con EBDR grave generalizada. En la exploración física presentaba erosiones y ampollas en la mayor parte de la superficie corporal, con seudosindactilia en manos y pies. Como complicaciones extracutáneas, presentaba estenosis esofágica que ocasionaba disfagia para sólidos. No era portadora de gastrostomía. Su pareja estaba afecta de retinosis pigmentaria. En el estudio molecular del gen COL7A1, realizado mediante secuenciación directa, se demostraron 2 mutaciones en heterocigosis, en los exones 34 y 80 del gen COL7A1. La gestación fue conseguida mediante fecundación in vitro (FIV) con ovocitos y semen propios, por incapacidad de mantener relaciones sexuales debido a una estenosis vaginal. En la amniocentesis en la semana 15 se descartó EBDR fetal. Como complicaciones durante el embarazo, presentó hipotiroidismo tratado con levotiroxina 100μg/día, anemia ferropénica tratada con hierro intravenoso (por imposibilidad para la deglución de la forma oral) y diabetes gestacional controlada con dieta. Además, presentó varios episodios de sobreinfección cutánea de las heridas por Serratia y Staphylococcus aureus, que respondieron a antibioterapia con amoxicilina-clavulánico y cefuroxima (fig. 1).
En las ecografías de control, se diagnosticó un feto pequeño para la edad gestacional desde la semana 32, sin repercusión hemodinámica. Se realizó una cesárea por estenosis vaginal en la semana 37+4, naciendo una mujer de 2.200g (p8), no afectada de EBDR. El postoperatorio transcurrió sin incidencias, consiguiendo la reepitelización completa de la herida quirúrgica a las pocas semanas. Debido a la afectación periareolar se recomendó a la paciente evitar la lactancia materna.
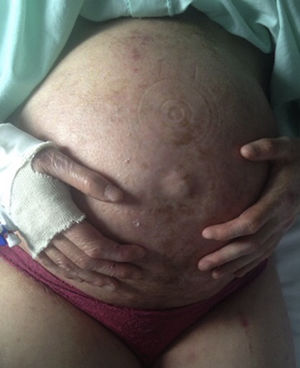
Caso 2Mujer de 25 años con EBDR, con afectación cutánea moderada y disfagia esofágica. En el estudio genético se identificaron 2 mutaciones en heterocigosis: la mutación materna, denominada p.R2008C, identificada en el exón 73 del gen COL7A1, y la mutación paterna, denominada p.R1730X, identificada en el exón 58 del gen COL7A1. Como antecedentes, había tenido una gestación previa controlada en otro hospital con amenaza de parto prematuro en la semana 30, y cesárea en la semana 34 de gestación. La gestación actual había sido espontánea, presentando anemia ferropénica e hipovitaminosis D desde el primer trimestre, con mala tolerancia oral, por lo que requirió suplementos de vitamina D en sobres, y 2 ingresos hospitalarios para ferroterapia intravenosa. Se realizó una cesárea por estenosis vaginal en la semana 36+2, naciendo una mujer sana de 2.980g. El postoperatorio transcurrió sin incidencias, siendo posible realizar lactancia materna desde el primer día (fig. 2).
DiscusiónEl proceso diagnóstico de la EB se inicia con una adecuada anamnesis que incluya antecedentes familiares de interés, así como una exploración física completa. El diagnóstico continúa con la clasificación inicial dentro de los 4 tipos principales de EB, que se realiza mediante la identificación del plano de rotura por inmunofluorescencia (inmuno-mapeo antigénico). Una vez se conoce la proteína afectada, es posible realizar el análisis genético mediante la secuenciación del gen candidato.
En el caso de nuestras pacientes, en ambas se demostró mutaciones en el gen COL7A1, gracias a lo cual, fue posible realizar el diagnóstico prenatal mediante amniocentesis en una de ellas.
Así pues, el asesoramiento o consejo genético en estas pacientes es fundamental. Para ello, hemos de tener en cuenta que al ser una enfermedad recesiva únicamente será necesario el diagnóstico prenatal o preimplantacional en el caso de que haya sospecha de estado de portador en la pareja.
Por el momento no existe una cura definitiva para la EB. El tratamiento de esta enfermedad es sintomático y de soporte, enfocado a prevenir el desarrollo de complicaciones. Los enfoques terapéuticos para EBDR se centran en la corrección de la deficiencia o ausencia de proteínas de anclaje específicas en la unión dermo-epidérmica, en especial en la restauración de la expresión del C7. Actualmente se encuentran en estudio diversas terapias proteicas, celulares y génicas3–5.
A pesar de la escasa literatura existente sobre el tema, todo parece indicar que, a pesar de relacionarse con un mayor número de complicaciones maternas, la EBDR no es una contraindicación para la gestación6–11. En nuestra experiencia, con un control estricto del embarazo, ambas gestaciones fueron llevadas a término sin complicaciones mayores para la madre o el feto. El tratamiento precoz de la ferropenia, hipovitaminosis e infecciones cutáneas es el pilar fundamental en el seguimiento del embarazo en estas pacientes. A pesar de haberse descrito partos vaginales en gestantes con EBDR sin incidencias, la elección de la vía del parto debe ser individualizada según las condiciones de cada paciente7,9,11. En el caso de nuestras gestantes, debido a la estenosis vaginal que ambas padecían, se optó por una cesárea programada. Sin embargo, en casos de pacientes sin afectación vaginal, y en ausencia de otras comorbilidades que contraindiquen el parto vaginal (cesárea iterativa, placenta previa…), este podría ser una opción a valorar a la hora de finalizar la gestación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.